Физическая активность при артрите: 8 полезных советов
Физическая активность при артрите: 8 полезных советов
Боль заставляет людей, страдающих артритом, отказываться от физической нагрузки, которая на самом деле является лучшим средством от ее избавления.
артрит, физическая нагрузка, лечебная физкультура
Для 7% россиян, страдающих ревматоидным артритом, боль в суставах становится причиной отказа даже от легкой физической нагрузки. При этом многочисленные исследования подтверждают, что ничто так не облегчает боль при артрите, как тренировки. Какая физическая нагрузка подходит для больных артритом? Какие способы сделают тренировки более щадящими?
Запрещенные виды спорта
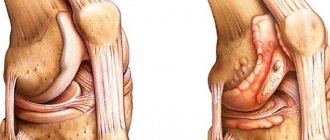
Неправильно подобранные физические нагрузки приводят к болям и обострениям
Изучая тему ревматоидного артрита и спорта, важно знать, что некоторые физические упражнения и занятия могут стать причиной рецидива и осложнений: возобновления воспалительного процесса, усиления боли и отечности. Иногда возникают и сопутствующие травмы. При диагнозе “артрит коленного сустава” категорически противопоказаны такие занятия:
- быстрая ходьба и бег;
- продолжительные спуски и подъемы по лестнице;
- интенсивные силовые занятия, а также те, что включают в себя резкие движения;
- прыжки на месте и через скакалку;
- сноубординг и катание на коньках;
- аквааэробика и плаванье в холодной воде.
Можно ли заниматься спортом при артрите коленного сустава? При таком заболевании ЛФК является основой терапии и эффективной профилактикой, но реального результата стоит ожидать только при комплексном лечении. Это значит, что нужно соблюдать диету и режим питания, весты здоровый образ жизни, принимать назначенные медикаменты.
Отдельно следует сказать об особенностях разрешенных видов спорта. Не все так однозначно с такими занятиями:
- Лыжи. Есть два вида катания на лыжах: равнинное и горное. Первое считается очень полезным для больного колена, ведь оказывает нагрузку меньшую, чем при ходьбе. Главное идти прямым ходом, поскольку коньковый шаг (лыжа отводится в сторону) деструктивно влияет на сустав. Горные спуски категорически запрещены, ведь существует значительный риск травмы.
- Йога и пилатес. В целом оба эти занятия направлены на разгрузку суставов, улучшение кровообращения, растяжку и насыщение кислородом. Но и пилатес, и йога содержат большое количество позиций и асан, которые могут навредить. Заниматься данными видами физической активности следует под присмотром инструктора, понимающего особенности заболевания.
- Велосипедные прогулки. Кататься на велосипеде при артрите можно только по ровной поверхности. Сильная встряска при поездке по кочкам становится причиной разрушения больных суставов.
Следует помнить, что каждая ситуация требует индивидуального подхода. К примеру, если очень нужны запрещенные кардио-тренировки (когда причиной артрита является лишний вес), то бег и прыжки можно заменить спортивной ходьбой.
Главный приоритет – контроль над болью.
Ключом к успешной тренировке для людей, страдающих артритом, является контроль над болью. Перед началом тренировок обязательно посещение врача, который определит вид артрита и назначит необходимые противовоспалительные препараты и процедуры. Когда наступит облегчение симптомов, человек сможет выполнять любые упражнения, которые не ухудшат течение заболевания. Лечащий врач также может посоветовать именно те упражнения, которые будут полезны, и предупредить о вреде определенных видов нагрузки.
Растяжка для подвижности суставов
Регулярная растяжка очень важна для увеличения подвижности суставов. Чтобы облегчить боль и скованность суставов, принимайте перед растяжкой горячую ванну. Кроме того, чтобы снизить риск травматизма, разогревайтесь при помощи легкой кардионагрузки: 10 минут ходьбы на месте или на эллиптическом тренажере идеально подойдут для этой цели. Упражнения на растяжку выполняйте в течение 30 секунд без резких движений и рывков.
Растяжка пальцев Сожмите руку в кулак. Затем разожмите и попытайтесь выпрямить пальцы, насколько возможно. Повторяйте это упражнение два раза в день, постепенно увеличивая количество повторов до 20. Можно также сжимать эспандер, чтобы сильнее укрепить мышцы.
Растяжка мышц запястья Это упражнение нужно выполнять сидя за столом. Переднее звено руки должно быть расположено на столе, а кисть – свисать. Правой рукой аккуратно потяните кисть левой к плечу. Затем поменяйте руки. Постепенно увеличивайте количество повторов до 20, выполняйте упражнение дважды в день.
Растяжка локтевых мышц Вытяните руку вперед, так чтобы она была параллельна полу. Ладонь должна смотреть вверх. Другой рукой оттяните ладонь вытянутой руки так, чтобы пальцы смотрели в пол. Держите ее в таком положении 30 секунд. Затем сделайте то же самое, только в исходном положении опустите ладонь вытянутой руки вниз.
Растяжка мышц бедра Сядьте или лягте на спину, ноги чуть расставьте в сторону и выпрямите их в коленях. Поверните колени друг к другу, пальцы ног должны соприкоснуться. Задержитесь в таком положении на 5 секунд. Затем выверните колени в другую сторону. Повторяйте это упражнение дважды в день, постепенно повышая количество повторов до 5, 10, а затем и 20.
Растяжка для лодыжек Встаньте лицом к стене, упритесь в нее ладонями. Одну ногу поставьте вперед, другую – назад. Медленно наклонитесь вперед, следя за тем, чтобы пятки оставались прижатыми к полу. Почувствуйте напряжение в голени и ахилловом сухожилии. Задержитесь в этом положении на 30 секунд, повторите 3 раза, затем проделайте то же самое с другой ногой.
Не забывайте о правильном питании.
Не существует волшебной диеты, которая снимет боль, однако это не значит, что не надо придерживаться здорового питания. Нужно правильно сочетать диету и нагрузки: к примеру, при большом количестве силовых упражнений организму требуется белок для роста мышц (яичные белки, миндаль, мясо курицы, лосось). При сильной кардионагрузке нужно обеспечить организму достаточно углеводов (фрукты, цельнозерновой хлеб, бурый рис).
Эксперт: Галина Филиппова, врач-терапевт, кандидат медицинских наук Автор: Ольга Городецкая
В материале использованы фотографии, принадлежащие shutterstock.com
Статические упражнения
Если регулярные силовые тренировки не удается проводить из-за сильной боли в суставах, попробуйте статические (изометрические) упражнения. При подобных нагрузках мышцы напрягаются без видимого движения.
1. Укрепление мышц груди Это упражнение следует выполнять стоя. Руки расположите на уровне груди и прижмите ладони друг к другу так сильно, как сможете, на 5 секунд; затем 5 секунд отдохните. Повторите 5 раз. Постепенно увеличивайте продолжительность нагрузки до 10–15 секунд.
2. Укрепление плечевых мышц Чтобы выполнить это упражнение, встаньте спиной к стене, опустив руки. Не сгибая руки в локтях, попробуйте прижать руки к стене. Продержитесь в таком положении 5 секунд и отдохните. Повторите 10 раз.
3. Укрепление мышц бедер Такие упражнения укрепляют мышцы бедер, которые являются главной поддержкой коленных суставов. Сядьте на пол или на кровать, выпрямите одну ногу, а другую согните в колене. Затем напрягите мышцы бедра на выпрямленной ноге так сильно, как можете, сосчитайте до 6 и расслабьтесь. Затем проделайте то же самое с другой ногой. Повторяйте упражнение 5 раз, постепенно повышая планку до 10–15 повторений по 2 раза в день. Внимание! Если эти упражнения причиняют боль, попросите инструктора по лечебной физкультуре подобрать вам другой комплекс.
Правила
При выявлении любой формы артрита только лечащий врач может подобрать оптимальный спортивный комплекс, который пациент будет выполнять в лечебных целях. Обусловлено это необходимостью применения дозированных физических нагрузок на пораженный сустав, поскольку превышение их допустимой интенсивности влечет усугубление патологических нарушений. Для этого необходимо проведение детального обследования пациента с использованием лабораторных и инструментальных методов диагностики с целью установления стадии развития заболевания и точной локализации очага воспаления.
Существуют определенные требования к проведению спортивных занятий:
- Запрещено осуществлять физические тренировки в периоды обострения патологического состояния, поскольку дополнительная нагрузка на поврежденный сустав способствует нарастанию интенсивности воспалительной реакции.
- После того, как проявления артрита будет купировано и болезнь опять перейдет в стадию ремиссии, возобновлять спортивные тренировки следует постепенно, начиная с минимальных нагрузок на суставы.
- Во время проведения занятия пациент не должен выполнять упражнения, в результате которых на поврежденные сочленения будут оказываться осевые нагрузки.
- В ходе тренировки следует исключить значительное перегибание поврежденных суставов.
- При выполнении упражнений лечебной физкультуры нельзя принимать анальгетики для снижения интенсивности болевых ощущений, поскольку это может привести к получению дополнительных травм поврежденного сустава.
- Перед тем, как приступить к выполнению комплекса упражнений, суставы и мышцы необходимо подготовить – помассировать их в течение нескольких минут, совершая круговые движения.
- Выполнение пациентом упражнений не должно быть на пределе сил. При нарастании чувства усталости необходимо сделать небольшой перерыв в тренировке. Если выполнение какого-либо упражнения сопровождается интенсивными болями в поврежденных суставах, его необходимо исключить из спортивного комплекса.
Чтобы облегчить выполнение физических упражнений, после предварительного разогрева поврежденных сочленений целесообразно провести небольшую разминку – осуществить ряд движений с небольшой амплитудой в суставах, пораженных артритом.
Тренируйтесь в домашних условиях
Вы также можете тренировать мышцы дома как с оборудованием, так и без него. Делайте приседания, отжимайтесь от стены, выполняйте выпады и другие упражнения, при которых используется вес вашего тела, это укрепит мышцы и поможет защитить суставы.
Физиотерапевт может показать вам, какие именно упражнения нужно делать. Эспандер – отличный, недорогой вариант для домашнего использования.
По теме: Как избавиться от боли при ревматоидном артрите?
К содержанию
Диагностика
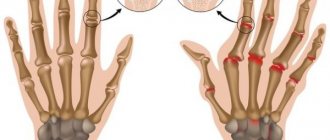
Диагностика ревматоидного артрита на ранних стадиях может быть затруднительна. К сожалению, нет патогномичного анализа, позволяющего уверенно выставить диагноз ревматоидного артрита. Но в настоящее время, диагноз ревматоидного артрита выставляется на основании факторов, тесно связанных с этим заболеванием. Существует ряд критериев для постановки диагноза ревматоидный артрит:
- Утренняя скованность в и вокруг суставов в течение, по крайней мере, одного часа.
- Одновременный отек в трех и более суставах
- Наличие отечности в области запястья или пальцев руки.
- Симметричное вовлечение аналогичных суставов с обеих сторон.
- Ревматоидные узелки,- опухолевидные образования в коже (в основном в области локтей).
- Наличие повышенного уровня ревмо-фактора в крови.
- Рентгенологические признаки изменений в руках и запястья с характерным для ревматоидного артрита повреждением костных тканей вокруг суставов.
Диагноз ревматоидного артрита может быть достоверно выставлен при наличии 4 и более факторов. Первые четыре фактора должны быть в течение как минимум 6 недель. Врачу необходимо видеть суставы при активизации процесса ввиду следующих причин:
- Пациенты не всегда могут описать свою симптоматику.
- Ревматоидный артрит может проявляться как другие заболевания суставов
- Пациенты подчас не обращают внимания на неинтенсивные боли и терпят, пока не приходит время обратиться за медицинской помощью
- Некоторые заболевания, маскирующие ревматоидный артрит, могут создать трудности для его диагностики: — подагра, фибромиалгия, другие аутоиммунные заболевания (например, СКВ).
Ввиду вышеизложенного ранняя диагностика бывает затруднительна. Фактически среднее время от дебюта симптомов до постановки диагноза занимает почти 9 месяцев.
Хотя диагностирование ревматоидного артрита задача не из легких, чрезвычайно важно правильно идентифицировать это заболевание. Несвоевременный диагноз может быть чреват последствиями из-за раннего вовлечения в процесс внутренних органов. Эксперты полагают, что своевременное лечение позволяет получить хорошие отдаленные результаты.
Врачу необходимо провести ряд мероприятий для того, чтобы поставить диагноз:
- История заболевания Необходимо предоставить врачу информацию о частоте, интенсивности и времени суток, когда появляются симптомы.
- Физикальный осмотр Осмотр позволяет визуально оценить наличие воспалительного процесса в суставах.
- Лабораторные исследования Они включают в себя как общие анализы, так и обнаружение ревмофактора и высокого уровня сиаловой кислоты или наличие аутоантител, изменение уровня различных ферментов и т.д.
- Рентгенография позволяет диагностировать любое повреждение костной ткани.
Место физической реабилитации в терапии ювенильных артритов
Ревматология является одной из самых быстро развивающихся специальностей, и успехи в лечении пациентов, в том числе с таким тяжелым заболеванием, как ювенильный идиопатический артрит (ЮИА), несомненны. Вовремя назначенная адекватная базисная, в том числе и генно-инженерная терапия значительно снижает активность ревматического заболевания, в результате улучшается состояние пациентов, расширяется объем движений в суставах, что позволяет ребенку вести соответствующий возрасту активный образ жизни [1–3]. Тем не менее важное значение при ювенильном идиопатическом артрите имеют реабилитационные мероприятия, направленные как на улучшение функции пораженных суставов, так и на укрепление организма ребенка в целом, повышение его выносливости. Лечебная физкультура (ЛФК), другие реабилитационные мероприятия приучают ребенка к необходимости постоянных занятий, помогают выработать правильный стереотип двигательной активности на всю жизнь. Однако в настоящее время недостаточно методической литературы, посвященной реабилитации детей с ревматическими заболеваниями, имеющаяся литература касается в основном взрослых пациентов, поэтому обсуждение проблемы является актуальным и своевременным.
ЮИА является одним из самых частых и инвалидизирующих ревматических заболеваний у детей. Заболеваемость от 2 до 16 на 100 000 детей, у девочек встречается чаще, чем у мальчиков. В Российской Федерации распространенность ЮИА у детей до 18 лет достигает 62,3 [4, 5]. Классификация и номенклатура ЮИА включает выделение семи вариантов течения заболевания (по классификации Международной лиги ревматологических ассоциаций (League of Associations for Rheumatology, ILAR)):
1) системный артрит; 2) полиартрит: негативный по ревматоидному фактору (РФ); 3) полиартрит: позитивный по РФ; 4) олигоартрит: а) персистирующий и б) распространяющийся; 5) энтезитный артрит; 6) псориатический артрит; 7) другие артриты, которые: а) не соответствуют ни одной из категорий или б) отвечают критериям более чем одной категории.
До настоящего времени остается неизвестной этиология ювенильного идиопатического артрита. В основе механизма развития заболевания лежит активация клеточного и гуморального звеньев иммунитета, вероятно, в ответ на появление чужеродного или на измененный собственный антиген. В результате сложных взаимодействий активированные Т-лимфоциты, макрофаги, фибробласты, синовиоциты вырабатывают провоспалительные цитокины, вызывающие каскад патологических изменений с развитием прогрессирующего воспаления в полости сустава. Неконтролируемые реакции иммунной системы приводят к развитию острого иммунного воспаления с трансформацией его в хроническое с развитием паннуса и необратимым разрушением суставных структур [4, 5].
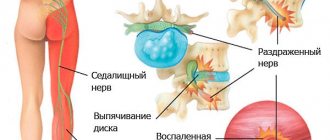
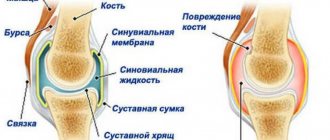
Суставной синдром является ведущим симптомокомплексом всех форм идиопатического артрита, и, с точки зрения реабилитологии, его следует оценивать как проявление дезадаптации опорно-двигательного аппарата, при котором наблюдаются следующие типовые патоморфологические процессы: воспаление, нарушение кровообращения, дистрофия и дегенерация. В результате данных процессов возникает боль, дефигурация, деформация, ведущие к нарушению функции сустава. Эта патологическая цепочка неизбежно приводит к ухудшению качества жизни и инвалидизации ребенка.
Реабилитация, или восстановительное лечение детей, это процесс, в который включается комплекс мероприятий. Реабилитационные мероприятия направлены на сохранение функциональных возможностей пораженных суставов, стабилизацию патологического процесса. В реабилитации детей имеют значение соблюдение диетических рекомендаций; режима дня, физиотерапевтические методы лечения; рефлексотерапия; санаторно-курортное лечение.
Наша публикация акцентирует внимание на методах кинезотерапии, занимающих центральное место в физической реабилитации детей с ювенильными артритами. Под термином «кинезотерапия» мы подразумеваем лечение положением (в т. ч. ортезирование), ЛФК, массаж, мануальные техники, механо- и трудотерапию.
Из общих рекомендаций необходимо отметить, что спать ребенок должен на удобной постели, матрас предпочтителен ортопедический, не слишком мягкий, но и не слишком жесткий. При поражении суставов нижних конечностей, позвоночника может быть использована ортопедическая обувь, но, в любом случае, обувь с жестким задником. Инвалидизация наших пациентов часто обусловлена поражением суставов кисти. Поэтому необходимо с помощью врачей, методистов ЛФК, родителей формировать правильный стереотип движений в лучезапястном суставе для коррекции возможной или уже имеющейся ульнарной девиации в нем. Так, нужно соблюдать прямую ось при выполнении всех движений, в т. ч. при выполнении упражнений ЛФК (положение на ребре ладони), избегать положения кисти в сторону мизинца. Для предотвращения формирования деформаций по типу «лебединой шеи» рекомендуется уменьшение нагрузки на концевые фаланги — т. е. вырабатывается «подушечковый хват», используются утолщенные конусовидные ручки, карандаши.
Одно из ключевых мест в реабилитации детей с поражением опорно-двигательного аппарата занимает ЛФК. В результате воспаления, болезненных ощущений в суставах происходит вынужденное компенсаторное ограничение подвижности конечности и, вследствие этого, гипоксические, а впоследствии и гипотрофические процессы в мышцах [6, 7]. Упражнения позволяют сохранить и восстановить амплитуду движений в пораженных суставах, предупредить развитие мышечной гипотрофии, сохранить силу, выносливость мышц. Физическая активность является доказанным методом профилактики остеопороза, риск которого увеличен у пациентов с ЮИА [8]. Также ЛФК в детском возрасте стимулирует психомоторное развитие, является прекрасным средством отвлечения от болезни, элементом психотерапии.
При проведении ЛФК уровень нагрузки дозируется индивидуально в зависимости от функциональных и возрастных возможностей ребенка. Желательно комплекс упражнений проводить 2–3 раза в день (методистом и обученными родителями). В комплекс обязательно включаются дыхательные упражнения, а также упражнения для формирования правильной осанки, укрепления мышечного корсета, активации крупных и мелких мышц конечностей.
ЛФК практически не имеет противопоказаний, за исключением периода высокой активности ЮИА, сопровождающегося лихорадкой, другими системными проявлениями процесса, выраженным болевым синдромом, выраженными гуморальными сдвигами. В этой ситуации с целью ранней профилактики формирования контрактур показано проведение т. н. пассивной гимнастики, когда работа с суставами осуществляется инструктором ЛФК или обученным родителем; объем движений в суставах определяется в пределах безболезненного коридора [6]. Пассивная гимнастика может быть необходимой и у детей раннего возраста, если сам ребенок еще не способен выполнять инструкции методиста. Применение этого метода может быть показано в случае активного осложненного увеита у пациентов с ЮИА при необходимости в разработке суставов. По индивидуальным показаниям после выполнения комплекса пассивной гимнастики можно использовать лечение положением с отягощением.
Применяется также лечение положением с использованием отягощений при наличии сформированных контрактур суставов. По методике сустав приводится в «крайнее» положение в направлении ограничения движения и на нем фиксируется отягощение, вектор силы тяжести которого совпадает с вектором, по которому ограничено движение. Время занятия в зависимости от возраста и состояния пациента составляет от 10 до 30 минут 3–5 раз в день. При выполнении данной манипуляции происходит постепенное медленное пассивное растягивание периартикулярного мышечно-сухожильного аппарата, что ведет к улучшению двигательной функции сустава. Однако, по данным детского отделения Научно-исследовательского института ревматологии, использование отягощений (в т. ч. «манжетного вытяжения») хорошо себя зарекомендовало при поражении коленного сустава, однако в остром периоде только ухудшает состояние локтевого сустава [8].
Ортезирование является важным методом восстановительного лечения больных ЮИА, основная цель которого — коррекция патологических девиаций суставов, формирование правильной функциональной их установки. Особенно эффективно использование ортезов в период занятий лечебной физкультурой для удержания и закрепления достигнутых результатов во время разработки суставов.
Режим ортеза и вариант его использования подбираются в каждом случае индивидуально. Практика показывает, что самыми «востребованными» оказываются ортезы для лучезапястных, коленных, голеностопных суставов. При необходимости некоторые ортезы можно одевать на ночь [4, 6].
Рекомендуется ношение «воротника Шанца» при поражении шейного отдела позвоночника. По высоте лечебный воротник должен быть равен расстоянию от нижней до верхней части шеи, то есть до челюсти впереди и до основания черепа сзади. Рекомендуется ношение воротника суммарно от 1,5 до 3 часов в сутки в зависимости от возраста и индивидуальных особенностей ребенка [6].
Определенное значение имеет в формировании хронического болевого синдрома, развитии болевых контрактур миофасциальный компонент. Миофасциальный болевой синдром (МБС) — это миалгия, проявляющаяся локальной и/или отраженной болью, источником которой является миофасциальная триггерная точка (МТТ). МТТ является группа уплотненных, как бы застывших мышечных волокон, в которых имеется зона интенсивной боли [9]. МТТ характеризуется наличием пальпируемого постоянно или не всегда уплотнения («тяж» или «узелок») в пределах мышцы, а также сенсорного расстройства, которое чаще всего проявляется болью. В основе механизма появления МТТ, как считается, лежит раздражение чувствительных нервных окончаний в суставах, мышцах и связках, что ведет к хронизации возбуждения механорецепторов, участвующих в формировании болевого синдрома, возникает физическое и метаболическое напряжение мышцы. Изменяется структура мышечного сокращения, формируются триггерные точки-сателлиты в мышцах, выполняющих компенсаторную функцию. При этом важной частью напряжения является гипоксическое (ишемическое) повреждение. Триггерные точки могут способствовать образованию тендинозов вследствие нарушения динамики мышечного сокращения, локальной перегрузки сухожилия и возникновения в этих участках относительной гипоксии [9, 10]. Этот механизм реализуется и у пациентов с ЮИА: при возникновении локальной боли включается механизм «мышечной защиты», а возникший спазм приводит к снижению двигательной активности. В состоянии гиподинамии создаются условия для ишемизации мышечного аппарата, что является одной из предпосылок развития МБС [9]. Болевой синдром может быть «отраженным» из спазмированных периартикулярных мышц и сухожилий: так, по нашим наблюдениям, при их расслаблении с помощью мануальных методик боли в области суставов имеют явную тенденцию к уменьшению. Мануальное воздействие на область миофасциальной болевой точки у наших пациентов приводит к выраженному размягчению плотного тяжа, увеличению болевого порога. Также отмечено, что при миофасциальной релаксации в большой доле случаев уменьшается выраженность энтезопатий. С целью коррекции миофасциального компонента болевого синдрома у наших пациентов применяется метод постизометрической релаксации (ПИР), а также мягкие мануальные (остеопатические) техники.
ПИР используется при наличии миалгического синдрома. За счет расслабления спазмированных мышц устраняется ишемический компонент формирования МБС, восстанавливается их кровоснабжение, уменьшается боль. Кроме того, ПИР хорошо зарекомендовала себя при работе с суставами, в которых ограничение движения развилось вследствие как выраженного болевого синдрома, так и безболезненного спазмирования периартикулярных мышц и сухожилий, а также вследствие уменьшения размеров суставной щели. Упражнения выполняются следующим образом: пациент осуществляет движение в сторону ограничения до «барьера», затем фиксирует сустав в этом положении на 1–2 минуты и расслабляет напряжение. Режим занятий подбирается индивидуально, выполняется обученным специалистом.
В случае наличия множественных триггерных точек, при повышенной чувствительности пациента к болевым ощущениям возможно использование остеопатической коррекции миофасциального напряжения. Действия осуществляются легчайшими прикосновениями на уровне мышечных фасций, что дает возможность достигнуть расслабления мышечно-сухожильного аппарата, не причиняя болевых ощущений. Обычно эта техника используется 1–2 раза, после чего пациент переводится на сочетание ПИР + ЛФК для установления положительной обратной связи между собственной работой и достигнутым результатом [6].
Остеопатическая коррекция и техники ПИР применяются как в стадии ремиссии, так и в стадии клинико-лабораторного обострения болезни и позволяют ускорить уменьшение болевого синдрома, улучшение самочувствия и двигательной функции суставов, способствуют профилактике формирования суставных контрактур. К сожалению, данные техники не всегда применимы к мелким суставам кистей и стоп, гораздо лучше они зарекомендовали себя на крупных и средних суставах [6].
Также входит в комплекс реабилитационных мероприятий при ЮИА ручной массаж. Он препятствует нарастанию мышечной гипотонии и гипотрофии, направлен на устранение мышечного дисбаланса периартикулярных мышц. Массаж может быть показан на стадии пролиферативных изменений в суставах вне обострения заболевания. Используются методики, общепринятые в детском возрасте. Область суставов не массируют. Массаж противопоказан при острых синовитах, лихорадочном синдроме, серозитах и висцеритах, гуморальной активности выше 1-й степени, а также учитывается наличие общих противопоказаний (острые респираторные вирусные инфекции, заболевания кожи и т. д.).
Механотерапия является одним из методов медицинской реабилитации. Она основана на применении дозированных движений, осуществляемых больными на специальных аппаратах. Метод больше подходит для детей старшего возраста. Противопоказанием для механотерапии являются наличие костного анкилоза, выраженных болей в суставах, резкой слабости мышц, нарушения конгруэнтности сочленяющихся поверхностей костей [11].
Реабилитация и лечение наших маленьких пациентов направлена, в конечном итоге, на обеспечение высокого качества их дальнейшей жизни, адаптацию к условиям быта и будущей трудовой деятельности. Трудотерапия, или «лечение занятием» (occupation therapy), способствует интегрированию в общественную жизнь, социализации детей с ювенильным артритом. Большое значение трудотерапия имеет при поражении мелких суставов пальчиков кистей, позволяя замедлить прогрессирование нарушения их двигательных функций. Рекомендуется лепка, бисероплетение, вязание, игра на фортепиано и т. д. Этот метод полезен и как средство повышения общего и психического тонуса, позволяет использовать игровые методики у младших детей. Получение продукта труда служит стимулом для лучшего выполнения работы, включает элементы соревнования и творчества. Выработанный в процессе трудотерапии правильный стереотип функции кисти закрепляют при выполнении бытовых манипуляций.
В заключение хочется отметить, что, несмотря на все успехи современного медикаментозного лечения ювенильных артритов, физические методы реабилитации занимают важное место в комплексе ведения пациентов. План реабилитационных мероприятий составляется индивидуально, основываясь на проблемах конкретного пациента, а не только на его диагнозе. Реабилитация должна быть занятием не только врачей и методистов, но и самих пациентов и их родителей. Тактика реабилитационных мероприятий, программа должны составляться совместно с ними, при таком подходе пациент становится центральной фигурой восстановительного лечения и активным участником этого процесса.
Литература
- Конопелько О. Ю., Жолобова Е. С., Розвадовская О. С., Ельяшевич В. Я., Николаева М. Н. Этанерцепт в реальной клинической практике лечения больных с активным ювенильным идиопатическим артритом) // Научно-практическая ревматология. 2013, 51 (1): 44–47.
- Нероев В. В., Катаргина Л. А., Денисова Е. В., Старикова А. В., Любимова Н. В. Эффективность генно-инженерных биологических препаратов в лечении увеитов, ассоциированных с ревматическими заболеваниями у детей // Научно-практическая ревматология. 2012, 53 (4): 91–95.
- Михельс Х., Никишина И. П., Федоров Е. С., Салугина С. О. Генно-инженерная биологическая терапия ювенильного артрита // Научно-практическая ревматология. 2011, № 1, 78–93.
- Жолобова Е. С., Шахбазян И. Е., Улыбина О. В. и др. Ювенильный ревматоидный артрит. Руководство по детской ревматологии / Под ред. Н. А. Геппе, Н. С. Подчерняевой, Г. А. Лыскиной. М.: ГЭОТАР, 2011. С. 162–245.
- Детская ревматология: клинические рекомендации для педиатров / Под ред. А. А. Баранова, Е. И. Алексеевой. М.: Союз педиатров России, 2011. 236 с.: ил.
- Геппе Н. А., Мелешкина А. В., Макарова М. Р. и др. Физическая реабилитация детей с ювенильными артритами: учебное пособие для студентов медицинских ВУЗов: локальное электронное издание. М.: Издательство ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, 2014.
- Милюкова И. В., Евдокимова Т. А. Лечебная физкультура: Новейший справочник / Под общ. ред. проф. Т. А. Евдокимовой. СПб: Сова; М.: Изд-во Эксмо, 2003. 862 с.
- Шелепина Т. А. Лечебная гимнастика в комплексной терапии у пациентов с ювенильным хроническим артритом // Современная ревматология. 2013, (3): 64–6.
- Ferguson L. W., Gerwin R. Clinical Mastery in the Treatment of Myofascial Pain. Lippincott Williams & Wilkins, 2005.
- Naomi Lynn Gerber, Siddhartha Sikdar, Jen Hammond, Jay Shah. Brief Overview and Update of Myofascial Pain. Syndrome and Myofascial Trigger Points // Journal of The Spinal Research Foundation. Spring. 2011, vol. 6, № 1.
- Физическая реабилитация. Учебник для студентов высших учебных заведений / Под общей ред. проф. С. Н. Попова. Изд. 3-е. Ростов-на-Дону: Феникс, 2005. 608 с.
А. В. Мелешкина1, кандидат медицинских наук А. В. Бунин Н. А. Геппе, доктор медицинских наук, профессор С. Н. Чебышева, кандидат медицинских наук
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
1 Контактная информация