Межреберным хондрозом называют начальные стадии остеохондроза грудного отдела позвоночника. Для патологии характерно медленное течение, сопровождающееся постепенным разрушением хрящевых тканей. Ее опасность заключается в слабовыраженной симптоматике, интенсивность которой нарастает по мере поражения межпозвонковых дисков. Ведущий признак хондроза — межреберная невралгия, возникающая при защемлении чувствительных нервных окончаний. Боль в груди острая, пронизывающая, иррадиирущая в область лопатки и плеча. Она напоминает боль, появляющуюся при сердечнососудистых патологиях, поэтому большинство людей записывается на прием не к ревматологу, а к кардиологу.
Для диагностирования межреберного хондроза используются различные инструментальные исследования, но самым информативным становится рентгенография. Лечение направлено на улучшение самочувствия пациента и предупреждение дальнейшего разрушения межпозвоночных дисков.
Механизм развития патологии
Остеохондроз часто поражает шейный и пояснично-крестцовый отделы позвоночника, а вот дегенеративно-дистрофические изменения в грудных позвонках диагностируются достаточно редко. Это объясняется малой подвижностью этого отдела и хорошей стабилизацией эластичным реберным каркасом. Обычно патология затрагивает не надежно защищенные межпозвоночные диски, а сочленения, соединяющие поперечные отростки, и хрящевые ткани, расположенные между ребрами и позвонками. Заболевание развивается следующим образом:
- под действием динамической нагрузки в хрящах скорость процессов распада тканей начинает превосходить скорость их восстановления;
- начинает развиваться артроз, или хроническое дегенеративное поражение суставных хрящей;
- сочленения утрачивают стабильность, их функциональная активность снижается, что становится причиной вовлечения в патологический процесс соединительнотканных структур — связок, мышц, сухожилий;
- на этой стадии межреберного хондроза появляются первые симптомы: человек ощущает определенный дискомфорт при ходьбе, наклонах корпуса. Так как подвижность грудного отдела пока полностью сохранена, больной не обращается за врачебной помощью;
- со временем интенсивность болей нарастает из-за деформирования суставных структур. Подвижность позвоночного столба ограничена, а симптоматика грудного остеохондроза сочетается с клиническими проявлениями межреберной невралгии.
Обычно межреберный хондроз диагностируется на этой стадии течения, когда деструктивные изменения затронули не только хрящевые, но и костные ткани позвонков и межпозвоночных дисков. Их характер необратим, так как гиалиновые хрящи восстановить невозможно.
Причины заболевания
Этиология межреберного хондроза не отличается от причин возникновения грудного остеохондроза. К развитию патологии нередко приводит травмирование этого отдела позвоночника: переломы, сильные ушибы, длительное сдавливание грудной клетки. К провоцирующим заболевание внешним и внутренним негативным факторам также относятся:
- системные суставные патологии: ревматоидный, псориатический артрит, остеоартрозы;
- доброкачественные и злокачественные новообразования;
- межпозвоночные грыжи, локализованные в любом отделе позвоночника;
- заболевания, связанные с нарушением обмена веществ: тиреотоксикоз, подагрический артрит, сахарный диабет;
- лишний вес, который становится причиной избыточных нагрузок на межпозвоночные диски.
Толчком к развитию межреберного хондроза может стать, как чрезмерная двигательная активность, так и малоподвижный образ жизни. В группу риска входят люди, чья профессиональная деятельность связана с подъемом и переносом тяжестей.
Межреберный остеохондроз
Статьи / Межреберный остеохондроз — хоть и не совсем правильное, но достаточно распространенное название межреберной невралгии. В основном эта проблема возникает у пожилых людей, у молодежи такое заболевание обнаруживается очень редко. Сам по себе этот термин в общем-то оправдан — причиной появления невралгии обычно является именно остеохондроз грудного отдела позвоночника.А поскольку именно здесь к позвоночнику крепятся ребра, то и название появилось соответствующее.
Почему появляется такое заболевание?
Вообще остеохондроз грудного отдела позвоночника — явление достаточно редкое. Это обусловлено спецификой данного отдела — он малоподвижен и нагрузки, которые на него приходятся, невелики. В результате получается так, что нагрузка на межпозвоночные диски, которые и страдают первыми от остеохондроза, минимальна, а из-за низкой подвижности даже активное развитие остеофитов может остаться незамеченным. Возможна даже ситуация, когда весь грудной отдел позвоночника будет соединен этими наростами в единый неподвижный блок, а болевых ощущений так и не появится. Впрочем, это крайне редкая ситуация. Гораздо чаще развитие остеохондроза со временем дает о себе знать самым неприятным образом, но об этом мы расскажем дальше.
Основными же причинами развития остеохондроза в грудном отделе, как и в других отделах позвоночника, являются нарушения обмена веществ и недостаток витаминов и микроэлементов, из-за чего начинаются дегенеративно-дистрофические процессы в межпозвоночных дисках, а также отсутствие необходимых физических нагрузок. Особого смысла углубляться в описание процесса развития остеохондроза и его последствий смысла нет, на нашем сайте достаточно материалов по этому вопросу. В данном случае нас интересует только один факт — появившаяся грыжа межпозвонкового диска или остеофиты рано или поздно сдавливают одно или сразу несколько нервных корешков позвоночника, что и приводит к появлению межреберной невралгии.
Как проявляет себя это заболевание, каковы его симптомы?
Межреберная невралгия, которая часто появляется при развитии такого заболевания, как остеохондроз грудного отдела позвоночника, по сути не является самостоятельным заболеванием, это просто болевой синдром, который является следствием прогрессирования болезни. В то же время именно этот синдром приводит к появлению очень сильных болей, которые сравнимы по силе с болями при острых почечных коликах. Когда ущемляется межреберный нерв, боль начинает распространяться по его ходу, поэтому она постепенно «опоясывает» человека, не имея четкой локализации. Но при этом болевые ощущения усиливаются по направлению к позвоночнику. Кроме того, такая невралгия обычно сопровождается рядом нарушений чувствительности — может появляться онемение или жжение по ходу пораженного нерва. При этом межреберные мышцы во время приступа начинают подергиваться, а потоотделение усиливается.
Кожа в области поражения может стать более бледной, или наоборот — приобрести красноватый оттенок. Но это не единственная проблема, которая возникает при развитии данного болевого синдрома. Его отличительной чертой является также тот факт, что он успешно имитирует боли, которые возникают по совершенно другим причинам, из-за чего в некоторых случаях врачами ставятся неправильные диагнозы. В результате иногда пациент проходит длительный курс лечения, которое ему абсолютно не помогает, так и не понимая, что причина появления боли лежит в другой плоскости.
Больше всего проблем возникает в тех случаях, когда боли при невралгии похожи на боль при сердечной патологии. При этом возникают боли в области сердца, которые отдают под лопатку, что практически полностью соответствует клинической картине при стенокардии. Впрочем, опытный специалист всегда определит, что причина не в сердце даже на основе опроса пациента, поскольку боль при невралгии имеет свою специфику. Например, при стенокардии приступ боли обычно продолжается всего несколько минут, а при невралгии боль может держаться сутками.
Кроме того, при таком болевом синдроме боль обычно усиливается при изменении положения тела, чиханье или кашле, глубоких вдохах и т. п., что не характерно для стенокардии. Кроме того, такой препарат, как нитроглицерин, всегда снимает боль от стенокардии, но никак не может справиться с невралгией. Также межреберная невралгия может успешно имитировать боли при язвенной болезни. Следует о различий в характере или продолжительности болевых ощущений в этом случае нет, но спазмолитические препараты, которые обычно помогают снять боль в желудке, в такой ситуации оказываются неэффективными и состояния пациента не улучшают.
Как лечат данное заболевание?
Следует понимать, что лечить нужно не саму межреберную невралгию, которая является просто болевым синдромом, а остеохондроз, который и стал причиной его появления. Но при этом в первую очередь нужно устранить саму боль, чтобы появилась возможность перейти к лечению заболевания, ставшего причиной появления невралгии.
Обычно для снятия болевого синдрома достаточно нескольких дней покоя и курса нестероидных противовоспалительных препаратов, которые достаточно быстро снимают воспаление и отек, благодаря чему значительно ослабевает болевой синдром. После того, как боль удалось взять под контроль, начинают лечение самого остеохондроза. Впрочем, лечение и в данном случае преследует только одну цель — остановить развитие заболевания и дать организму возможность адаптироваться к изменившимся условиям. Именно поэтому основой последующего лечения являются физиотерапевтические процедуры, массаж и лечебная гимнастика.
Торговая марка ORTO представляет корсетные пояса, корректоры осанки на грудопоясничный отдел, которые могут быть использованы для профилактики и комплексного лечения заболеваний и повреждений позвоночника. По мнению многих специалистов, применение корсетного пояса и корректора осанки является базисным в общем комплексе проводимых мероприятий.
Клиническая картина
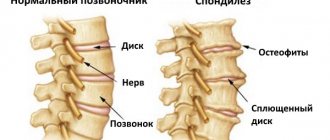
Для каждой стадии межреберного хондроза характерна особенная симптоматика. Разрушение хрящей и формирование остеофитов (разрастание костных тканей) сопровождаются неврологическими расстройствами различной степени выраженности:
- первый этап. Реберно-позвоночные соединения еще сохраняют подвижность, поэтому существенного сдавливания нервных корешков не наблюдается. Раздражаются отдельные нервные окончания, боль локализована в грудном отделе, не интенсивна, исчезает после непродолжительного отдыха;
- второй этап. Объем движений в суставах снижается, межпозвоночные диски уплощаются, позвонки могут смещаться относительно друг друга. Это становится причиной механического воздействия на расположенные в грудном отделе нервы. Отправной точкой боли является защемленный нерв, а затем она иррадиирует между ребрами;
- третий этап. Артроз достаточно выражен, позвонки смещаются часто, а межпозвоночные диски частично или полностью утратили амортизирующую функцию. Чувствительные нервные окончания регулярно сдавливаются, провоцируя острые, продолжительные боли. В тяжелых случаях они способны даже нарушать работу внутренних органов.
Стадию течения межреберного хондроза врачи определяют не только с помощью рентгенографии и МРТ, но на основании жалоб пациентов. Такой подход позволяет быстро выбрать оптимальную тактику лечения.
Ранняя симптоматика
Клинические проявления хондроза на начальных стадиях рефлекторные, так как причина их возникновения — опосредованное воздействие деструкции хрящей на нервные окончания. Что чувствует человек при хондрозе 1 степени тяжести:
- после подъема тяжестей или длительном нахождении в одном положении между лопатками возникают дискомфортные ощущения, отдаленно напоминающие боль. Они исчезают, стоит человеку начать движение;
- немного позже появляется крепитация — характерное похрустывание или щелчки при наклонах, поворотах, попытках потянуться;
- между лопатками ощущается боль. Она выражена слабо, носит ноющий характер, не распространяется на другие участки тела.
Если больной обращается к врачу на этом этапе патологии, то деформацию межпозвоночных структур можно повернуть вспять.
Поздняя симптоматика
На более поздних этапах хондроза возникает межреберная невралгия, или болевой синдром, вызванный сдавливанием нервных корешков. Пораженные нервы иннервируют внутренние органы, поэтому симптомы межреберного хондроза часто маскируются под признаки других заболеваний. Для патологии средней и высокой степени тяжести характерны такие клинические проявления:
- боль между лопатками и межреберная невралгия становятся постоянными, усиливающимися при движении;
- подвижность грудной клетки ограничена: при незначительной нагрузке возникает одышка, у человека появляется ощущение, что он не может полноценно вдохнуть;
- в кардиальной области груди чувствуется колющая боль, принимаемая за приступ стенокардии. Интенсивность кардиалгии нарастает при резком движении, глубоком вдохе, переутомлении.
Если межреберная невралгия затронула нижние позвонки грудного отдела, то возникают неврологические симптомы со стороны желудочно-кишечного тракта (обычно боли в эпигастрии во время приема пищи). Намного реже диагностируются ложные печеночные колики: в правом подреберье появляется резкая приступообразная боль.
Диагностика
В отличие от других суставных патологий межреберный хондроз диагностировать на основании жалоб пациентов удается редко. Заподозрить его можно по характерной позе, которую принимает пациент в кабинете врача. Для уменьшения давления на поврежденный нерв он наклоняется в противоположную сторону. При пальпации межреберного пространства появляется болевой пароксизм. А если патология поразила сразу несколько нервных окончаний, то кожа человека в этой области может полностью утратить чувствительность.
Основной задачей врача становится дифференцирование болевого синдрома. При жалобах пациента на боли в сердце проводится ЭКГ (электрокардиограмма). Когда симптомы хондроза имитируют панкреатит, гастрит или язву ЖКТ, требуется гастроскопия и определение уровня панкреатических энзимов в системном кровотоке. Также обязательно назначаются инструментальные исследования грудных позвонков:
- рентгенография;
- магнитно-резонансная или компьютерная томография.
На полученных изображениях хорошо просматриваются разрушения хрящевых, а иногда и костных тканей. Результаты диагностики позволяют установить степень их повреждения и стадию остеохондроза.
Диагностика патологического состояния
При остеохондрозе боль в ребрах имеет периодический характер, временами обостряется – обычно в вечернее время и ночью, а после ночного отдыха затихает. Поскольку грудная частьпозвоночника – самый малоподвижный его отдел, то боль не так выражена, как при дегенеративных изменениях в других зонах. Она может усиливаться при дыхании, кашле, вздохе, но все же размытость ее проявлений заставляет больных подозревать у себя совсем другие заболевания.
Поэтому очень важно провести тщательную дифференциальную диагностику с другими патологиями, используя различные типы исследования:
- Рентгенографию грудной клетки и легких, сердца, позвоночника – в нескольких проекциях;
- Компьютерную томографию или ядерно-магнитно-резонансное сканирование органов средостения и всей грудной клетки, включая структуры позвоночника;
- Электрокардиографию;
- Электромиографию;
- Эхокардиографию;
- Исследование жизненной емкости легких, прослушивание дыхания, анализ мокроты и другие методики для выявления патологии органов дыхания;
- Доплерографию сосудов средостения;
- Общие и биохимические анализы и т.д.
Шаг за шагом в условиях клиники необходимо исключить самые опасные для жизни состояния, одновременно облегчая состояние больного симптоматическими средствами.
Основные принципы терапии
Практикуется комплексный подход к терапии межреберного хондроза. На начальном этапе необходимо улучшить самочувствие пациента — устранить боль, вернуть подвижность суставам. После стабилизации его состояния лечение направлено на предупреждение прогрессирования патологии. В терапии используются такие фармакологические препараты:
- нестероидные противовоспалительные средства (НПВС) в таблетках, инъекционных растворах, лекарственных формах для наружного применения. Препаратами первого выбора становятся Диклофенак, Нимесулид, Мелоксикам, Кеторолак, Ибупрофен. Они обязательно комбинируются с ингибиторами протонного насоса, обычно Омепразолом или его структурными аналогами: Омезом, Ультопом. Такое сочетание позволяет избежать поражения слизистой желудка. После ослабления болей НПВС назначаются в виде мазей: Фастума, Вольтарена, Долгита;
- глюкокортикостероиды — Преднизолон, Гидрокортизон, Триамцинолон, Кеналог, Дексаметазон. Медики стараются избежать использования гормональных препаратов при хондрозе из-за их выраженных побочных проявлений. Глюкортикостероиды назначаются только при острых болях, сопровождающихся воспалительным процессом. Они показаны пациентам для перорального приема или проведения блокад в комбинациях с анестетиками, анальгетиками;
- миорелаксанты — Баклосан, Сирдалуд, Мидокалм — в инъекциях или таблетках. Применяются препараты при заболевании, протекающем на фоне спазмов мышц, расположенных около разрушающихся позвонков или поврежденных нервов. Сирдалуд и Мидокалм могут быть назначены для длительного лечения — 2-3 недели. Баклосан и его аналог Баклофен нельзя принимать дольше недели из-за высокого риска болезненного привыкания;
- витамины группы B — Пентовит, Мильгамма, Комбилипен — в инъекциях и таблетках. Средства обладают нейропротективным действием, восстанавливают иннервацию в грудном отделе позвоночника. Витамины оказывают общеукрепляющее действие, улучшают функционирование центральной и вегетативной нервной системы. Их курсовое использование способствует ускоренному восстановлению пораженных нервов;
- седативные средства. В терапии межреберной невралгии часто используются препараты для стабилизации психоэмоционального состояния пациента. Из-за непонимания происходящего, а также постоянного ожидания возникновения болезненных приступов у человека может диагностироваться депрессия, другие неврологические нарушения. В таких случаях не обходится без приема антидепрессантов, нейролептиков, транквилизаторов.
В лечении межреберного хондроза любой степени тяжести используются хондропротекторы. Их регулярное применение помогает восстановить поврежденные гиалиновые хрящи на начальной стадии патологии. Если поражение тканей необратимо, то прием хондропротекторов (Дона, Терафлекс, Структум) позволит предупредить прогрессирование заболевания. Медикаментозное лечение успешно дополняется физиопроцедурами. Пациентам назначается проведение сеансов магнитотерапии, ультрафонофореза, рефлексотерапии, УВЧ-терапии.
Народные средства не применяются в терапии хондроза. Возникающие боли настолько сильны, что устранить их иногда не могут даже НПВП и анальгетики. Ревматологи, вертебрологи, травматологи рекомендуют обращаться к ним для проведения лечения при первых симптомах патологии. При отсутствии врачебного вмешательства через несколько месяцев или лет у больного диагностируются тяжелейшие осложнения, самым опасным из которых является анкилоз — полная утрата подвижности грудного отдела позвоночника.
Лечение остеохондроза грудного отдела позвоночника
Медикаментозное лечение остеохондроза
При остеохондрозе грудного отдела позвоночника для снятия болевого синдрома проводится обычное симптоматическое лечение: НПВС, анальгетики, а также обезболивающие мази и гели. При необходимости назначаются миорелаксанты, антидепрессанты.
При любой стадии остеохондроза лечение предполагает назначение хондропротекторов (препаратов, восстанавливающие хрящевую ткань), витаминов и минералов (для повышения прочности связок и восстановления структуры костной ткани).
Медикаментозная терапия должна комбинироваться с другими методами лечения:
- гимнастика при грудном остеохондрозе (выполняется ежедневно по нескольку раз в день);
- физиотерапия;
- массаж;
- ЛФК;
- акупрессура (тактильное воздействие на акупунктурные точки, оказывающее возбуждающие и успокаивающие воздействие на организм)
- иглорефлексотерапия (или акупунктура) — введение с лечебной целью специальных игл в биологически активные точки.
Акупрессура и акупунктура приводят к уменьшению болевого синдрома, нормализуют артериальное давление, стимулируют работу иммунной системы.
ЛФК при остеохондрозе грудного отдела направлена на укрепление мышцы спины, мышц плечевого пояса и дыхательных мышц, восстановление физиологических изгибов позвоночника, формирование правильной осанки.
Массаж помогает снять гипертонус мышц, болевые ощущения, улучшает кровоснабжение околопозвоночных тканей и питание хрящей. Массаж в сочетании с ЛФК при грудном остеохондрозе дает максимальный положительный эффект.
Очень хорошие результаты при лечении остеохондроза грудного отдела позвоночника показал лечебный пластырь НАНОПЛАСТ форте.