Тендинит надостной мышцы – лечение
Термин тендинит определяет воспалительный процесс, который развивается в связках и сухожилиях различных структур костно-мышечной системы человека. Воспаление сухожилия надостной мышцы, которая входит в состав манжеты плеча, является достаточно распространенным явлением, развивающимся под действием различных провоцирующих факторов.
Если медицинским специалистом был установлен диагноз тендинит надостной мышцы плечевого сустава, лечение подбирается индивидуально, в зависимости от этиологии (происхождение) и степени тяжести течения заболевания.
Возможности УЗИ в мониторинге консервативного лечения тендинитов плечевого сустава
УЗИ аппарат HM70A
Экспертный класс по доступной цене.
Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Ультразвуковая диагностика патологии мягких тканей и скелетно-мышечной системы постепенно становится рутинным исследованием в клинической практике. УЗИ является надежным, неинвазивным и недорогим методом исследования по сравнению с артроскопией, магнитно-резонансной и компьютерной томографией. Данный метод позволяет исследовать сухожилия мышц, нервов и суставов в нескольких проекциях, во время проведения клинических двигательных тестов [2, 3, 6, 8].
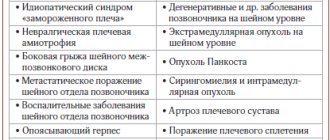
В клинической практике достаточно часто встречаются пациенты с наличием болевого синдрома, с жалобами на ограничение и(или) невозможность движений в плечевом суставе. Это может быть вызвано: патологией собственно плечевого сустава, поражением сухожилий мышц, окружающих сустав; патологией в ключично-акромиальном суставе; диффузным поражением капсулы сустава; поражением периферических нервов; комплексным вовлечением структур, расположенных под акромионом; изменениями в шейном и грудном отделах позвоночника.
Патология сухожилий является одним из наиболее частых показаний к проведению УЗИ мышечно-скелетной системы [4, 7]. При этом можно диагностировать воспалительные изменения сухожилий (острые тендиниты или тендосиновиты и хронические тендиниты), тендинопатии (дегенеративные изменения, кальцинирующий тендинит), повреждения (частичные и полные разрывы) сухожилий. Изменения сухожилий связаны с увеличением гликопротеинового матрикса, с пролиферацией теноцитов и фибробластов с образованием дезорганизованных коллагеновых волокон. Эти процессы приводят к изменению характеристик, описываемых при УЗИ — толщины, структуры, эхогенности и васкуляризации сухожилий.
В нашей работе мы попытались провести мониторинг лечения тендинитов плечевого сустава с использованием УЗИ.
Материалы и методы
Обследовано 65 пациентов (возраст от 31 до 55 лет, средний возраст — 42,5±6,2 года) с жалобами на боли в одном плечевом суставе, ограничений движений. Средняя продолжительность болевого симптома и ограничений движений составляла 3,2±1,8 мес (от 1,5 до 9,2 мес).
По данным анамнеза, клинического осмотра, проведения функциональных двигательных проб была исключена возможность травматического повреждения. Всем пациентам проведено УЗИ на аппаратах, оснащенных режимами цветового и энергетического допплеровского картирования, трехмерной ангиографией до, через 2 и 4 мес лечения. В режиме серой шкалы проводилась оценка сухожилий (толщины, структуры и эхогенности) ротаторной манжеты пораженного плечевого сустава и сравнение данных характеристик с контрлатеральным асимптоматичным плечевым суставом. К оцениваемым сухожилиям относили: сухожилие надостной мышцы, длинной головки бицепса, сухожилие подостной мышцы, сухожилие подлопаточной мышцы (рис. 1). В В-режиме проводили измерение толщины сухожилий (показано стрелкой) в продольной проекции (Long Axis), оценки структуры и эхогенности — в двух проекциях: продольной и поперечной (Short Axis). Определяли наличие жидкости в сумках плечевого сустава: приблизительный объем в сумке длинной головки бицепса — используя 2 проекции — Long Axis и Short Axis, толщину жидкости — в субакромио-субдельтовидной и в подлопаточной сумках — в Long Axis проекции. При УЗ-ангиографии в режиме энергетического картирования и трехмерной реконструкции оценивалась степень васкуляризации по ходу сухожилий. Данные УЗИ сопоставляли с данными клинического обследования пациентов.
Рис. 1.
Оценка сухожилий различных мышц в В-режиме, Long Axis.
а)
Надостная мышца. Структура неоднородная, эхогенность сухожилия обычная. Субаромио-субдельтовидная сумка в размерах не увеличена (звездочка).
б)
Длинная головка бицепса. Структура однородная, эхогенность сухожилия обычная. Жидкость по ходу сухожилия не определяется.
в)
Подостная мышца. Структура однородная, эхогенность сухожилия обычная.
г)
Подлопаточная мышца. Структура однородная, эхогенность сухожилия обычная. Сумка в размерах не увеличена (звездочка).
д)
Измерение жидкости в сумке.
Для лечения пациентов использовался комплекс методик: лазеротерапия, гирудотерапия, мануальная терапия с применением акупунктуры и массажа, аутомобилизация и индивидуальная лечебная гимнастика. При выраженном болевом симптоме лечение начинали с введения в полость сустава нестероидных противовоспалительных препаратов. Базовым методом лечения при бурситах являлась лазеротерапия, при тендинитах — гирудотерапия. В дальнейшем лечение дополняли другой методикой консервативного лечения, выбор которой зависел от клинических симптомов.
Результаты
По данным УЗИ, тендинит надостной мышцы был выявлен у 52 (80 %) пациентов, в 74 % случаев — сочетание тендинита надостной мышцы и тендинита длинной головки бицепса. В режиме серой шкалы сухожилие надостной мышцы было утолщено у всех пациентов. Эхогенность сухожилия снижена у всех пациентов (рис. 2). Структура сухожилия была негомогенной во всех случаях, без четких признаков повреждения (табл. 1). При использовании УЗ-ангиографии гиперваскуляризация по ходу сухожилия надостной мышцы была выявлена только 15 (28,9 %) пациентов (рис. 3), у большинства пациентов сухожилие оставалось гиповаскулярным.
Рис. 2.
Сухожилие надостной мышцы в В-режиме, Long Axis.
а)
До лечения. Сухожилие утолщено (до 0,8 см), умеренно неоднородной структуры, сниженной эхогенности.
б)
После 2 мес лечения. Отмечается уменьшение толщины сухожилия (до 0,6 см), структура прежняя, эхогенность умеренно повышена.
в)
После 4 мес лечения. Сухожилие не утолщено (до 0,47 см), структура его несколько неоднородная, эхогенность обычная.
Таблица 1
. Характеристика сухожилия надостной мышцы, количество (%).
| Характеристика | Средняя толщина сухожилия (разброс), см | ||
| до лечения | после лечения | ||
| 2 мес | 4 мес | ||
| 0,75 (0,57-0,82) | 0,67 (0,55-0,78) | 0,58 (0,44-0,64) | |
| В-режим | |||
| Структура: | |||
| гомогенная | 0 (0) | 35 (67,3) | 45 (86,5) |
| негомогенная | 52 (100) | 17 (32,7) | 7 (13,5) |
| Эхогенность: | |||
| обычная | 3 (5,8) | 39 (75) | 46 (88,5) |
| снижена | 49 (94,2) | 13 (25) | 6 (11,5) |
| УЗ-ангиография | |||
| Степень васкуляризации: | |||
| обычная | 37 (71,1) | 45 (86,5) | 49 (94,2) |
| повышена | 15 (28,9) | 7 (13,5) | 3 (5,8) |
Рис. 3.
Сухожилие надостной мышцы при различных режимах и проекциях.
а)
В-режим, до лечения, Short Axis. Сухожилие утолщено, умеренно неоднородной структуры, сниженной эхогенности.
б)
Энергетическое картирование и трехмерная реконструкция соответственно, до лечения, Short Axis. По ходу сухожилия ближе к месту прикрепления к большому бугорку определяется гиперваскуляризация.
в)
Энергетическое картирование и трехмерная реконструкция соответственно, до лечения, Short Axis. По ходу сухожилия ближе к месту прикрепления к большому бугорку определяется гиперваскуляризация.
г)
В-режим, после 4 мес лечения, Short Axis. Уменьшение толщины сухожилия, повышение эхогенности. Структура сухожилия более однородная.
Через 2 мес лечения была отмечена положительная динамика: уменьшение толщины сухожилия, повышение эхогенности в 75 % случаев и изменение структуры сухожилия в 67 % наблюдений, снижение степени васкуляризации.
Положительная динамика через 4 мес лечения наблюдалась у 46 пациентов. При этом средняя толщина сухожилия сократилась, эхогенность сухожилия повысилась. Структура сухожилий осталась неоднородной в 13,5 % случаев. Отсутствие положительной динамики было отмечено у 6 пациентов: по данным серой шкалы, у всех пациентов сохранялось снижение эхогенности сухожилия; при УЗ-ангиографии у 3 пациентов сохранялось умеренное обогащение сосудистого рисунка.
При оценке сухожилия длинной головки бицепса тендинит был выявлен у всех 65 пациентов (рис. 4). До лечения средняя толщина сухожилия составляла 0,38 см, эхогенность сухожилий в большинстве случаев была снижена, структура неоднородная (табл. 2). По данным УЗ-ангиографии, гиперваскуляризация была выявлена у 15 (31,9 %) пациентов. При лечении положительная динамика наблюдалась в виде уменьшения толщины сухожилия, нормализации структуры сухожилия (в 35,4 % случаев — через 2 мес и в 83,1%- через 4 мес) и повышения эхогенности сухожилия (в 56,9 % — через 2 мес и в 91%- через 4 мес).
Рис. 4.
Сухожилие длинной головки бицепса при различных режимах и проекциях.
а)
В-режим, до лечения, Long Axis. Сухожилие умеренно утолщено, несколько неоднородной структуры, сниженной эхогенности. По ходу сухожилия — небольшое количество жидкости.
б)
В-режим, после лечения 2 и 4 мес соответственно. Отмечается уменьшение толщины сухожилия, повышение эхогенности. Структура сухожилия после 4 мес лечения — однородная. Жидкость по ходу сухожилия не визуализируется.
в)
В-режим, после лечения 2 и 4 мес соответственно. Отмечается уменьшение толщины сухожилия, повышение эхогенности. Структура сухожилия после 4 мес лечения — однородная. Жидкость по ходу сухожилия не визуализируется.
г)
Энергетическое картирование и трехмерная реконструкция соответственно, lо лечения, Long Axis. По ходу сухожилия определяется выраженная гиперваскуляризация.
д)
Энергетическое картирование и трехмерная реконструкция соответственно, lо лечения, Long Axis. По ходу сухожилия определяется выраженная гиперваскуляризация.
Таблица 2
. Характеристика сухожилия длинной головки бицепса, количество (%).
| Характеристика | Средняя толщина сухожилия (разброс), см | ||
| до лечения | после лечения | ||
| 2 мес | 4 мес | ||
| 0,38 (0,43-0,51) | 0,33 (0,30-0,45) | 0,28 (0,22-0,36) | |
| В-режим | |||
| Структура: | |||
| гомогенная | 5 (7,7) | 23 (35,4) | 54 (83,1) |
| негомогенная | 60 (92,3) | 42 (64,6) | 11 (16,9) |
| Эхогенность: | |||
| обычная | 8 (12,3) | 37 (56,9) | 59 (91) |
| снижена | 57 (87,7) | 28 (43,1) | 6 (9) |
| УЗ-ангиография | |||
| Степень васкуляризации: | |||
| обычная | 27 (41,5) | 37 (56,9) | 59 (91) |
| повышена | 38 (58,5) | 28 (43,1) | 6 (9) |
На фоне лечения степень васкуляризации у пациентов снизилась. В случаях отсутствия положительного эффекта в 9% случаев сухожилие длинной головки бицепса оставалось гипоэхогенным и гиперваскулярным (см. табл. 2).
При УЗИ сухожилия подостной мышцы тендинит был выявлен только у 16 (24 %) пациентов. Средняя толщина сухожилия до лечения составляла 0,61 см (разброс 0,52-0,75), на фоне лечения через 2 и 4 мес соответственно 0,54 и 0,48 см (рис. 5). Также, как при тендинитах надостной мышцы, эхогенность сухожилия подостной мышцы при тендинитах была снижена в большинстве случаев, структура — неоднородная. На фоне лечения отмечалось повышение эхогенности и изменение структуры сухожилия подостной мышцы (табл. 3).
Рис. 5.
Сухожилие подостной мышцы в В-режиме, Long Axis.
а)
До лечения. Сухожилие утолщено, умеренно неоднородной структуры, сниженной эхогенности.
б)
После 4 мес лечения. Уменьшение толщины сухожилия, умеренное повышение эхогенности. Структура сухожилия прежняя.
Таблица 3
. Характеристика сухожилия подостной мышцы, количество (%).
| Характеристика | Средняя толщина сухожилия (разброс), см | ||
| до лечения | после лечения | ||
| 2 мес | 4 мес | ||
| 0,61 (0,52-0,75) | 0,54 (0,45-0,60) | 0,48 (0,40-0,52) | |
| В-режим | |||
| Структура: | |||
| гомогенная | 0 (0) | 9 (56,2) | 13 (81,3) |
| негомогенная | 16 (100) | 7 (43,8) | 3 (18,7) |
| Эхогенность: | |||
| обычная | 1 (6,3) | 8 (50) | 16 (100) |
| снижена | 15 (93,7) | 8 (50) | 0 (0) |
| УЗ-ангиография | |||
| Степень васкуляризации: | |||
| обычная | 12 (75) | 14 (87,5) | 16 (100) |
| повышена | 4 (25) | 2 (12,5) | 0 (0) |
При УЗ-ангиографии повышение степени васкуляризации до лечения было выявлено только у 4 пациентов, на фоне лечения степень васкуляризации уменьшилась.
Тендинит подлопаточной мышцы (рис. 6) был выявлен у 47 (72 %) пациентов. При этом до лечения сухожилие было в среднем утолщено до 0,7 см, у всех пациентов эхогенность снижена, структура неоднородная. Гиперваскуляризация до лечения выявлена у 10 пациентов. Уменьшение средней толщины до 0,64 см через 2 мес и до 0,52 см через 4 мес, а также повышение эхогенности и изменение структуры было расценено как положительная динамика на фоне лечения (табл. 4).
Рис. 6.
Сухожилие подлопаточной мышцы в В-режиме, Long Axis.
а)
До лечения. Сухожилие утолщено, умеренно неоднородной структуры, умеренно сниженной эхогенности. Жидкость в подлопаточной сумке не определяется.
б)
После 4 мес лечения. Уменьшение толщины сухожилия, умеренное повышение эхогенности. Структура сухожилия прежняя.
Таблица 4
. Характеристика сухожилия подлопаточной мышцы, количество (%).
| Характеристика | Средняя толщина сухожилия (разброс), см | ||
| до лечения | после лечения | ||
| 2 мес | 4 мес | ||
| 0,70 (0,65-0,73) | 0,64 (0,59-0,68) | 0,52 (0,47-0,56) | |
| В-режим | |||
| Структура: | |||
| гомогенная | 0 (0) | 27 (57,4) | 40 (85,1) |
| негомогенная | 47 (100) | 20 (42,6) | 7 (14,9) |
| Эхогенность: | |||
| обычная | 2 (4,3) | 24 (51,1) | 3 (91,5) |
| снижена | 45 (95,7) | 23 (48,9) | 4 (8,5) |
| УЗ-ангиография | |||
| Степень васкуляризации: | |||
| обычная | 36 (76,6) | 40 (85,1) | 46 (97,9) |
| повышена | 11 (23,3) | 7 (14,9) | 1 (2,1) |
Отсутствие положительной динамики на фоне лечения отмечено у 4 пациентов, при этом эхогенность сухожилия значительно не менялась, гиперваскуляризация сохранялась у 1 пациента.
При УЗИ жидкость в сумках сустава была выявлена в большинстве случаев (табл. 5).
Таблица 5
. Характеристика сумок плечевого сустава при УЗИ в В-режиме, количество (%).
| Характеристика | до лечения | после лечения | |
| 2 мес | 4 мес | ||
| Сумка длинной головки бицепса, средний объем, мл (% случаев) | 0,45 (95,3) | 0,27 (40) | 0,15 (9) |
| Субакроми-субдельтовидная сумка, средняя толщина, мм | 0,32 | 0,25 | 0 |
| Подлопаточная сумка, средняя толщина, мм | 0,20 | 0,09 | 0 |
Как видно из табл. 5, до лечения в большинстве случаев (62 пациента) в сумке длинной головки бицепса определялась жидкость (рис. 7). Через 2 мес лечения с изменением характеристик сухожилия уменьшалось количество жидкости, и тендосиновиит был выявлен в 40% случаев. Отсутствие положительной динамики при лечении тендосиновита длинной головки бицепса сопровождалось сохранением небольшого количества жидкости в его сумке.
Рис. 7.
Определение жидкости в сумке длинной головки бицепса в В-режиме.
а)
До лечения. В сумке около 1,21 мл жидкости.
б)
После 4 мес лечения. Уменьшение объема жидкости до 0,01 мл.
Количество жидкости в субакромио-субдельтовидной и подлопаточной сумках измеряли по толщине соответствующих сумок. По вышеприведенным данным видно уменьшение жидкости через 2 мес лечения и ее отсутствие через 4 мес. Полученные результаты полностью совпадали с клиническими данными.
Обсуждение
Понятие «тендинит» означает воспалительные изменения сухожилия. В действительности, данный термин употребляют не всегда правильно. С учетом данных гистоморфологии при тендините находят признаки дегенеративных, а не воспалительных изменений. В таких случаях более правильно называть данный процесс «тендинозом». Тем не менее, данные изменения по этиологии являются воспалительными, поэтому отличие тенденита от простого тендиноза важно, так как тактика лечения этих заболеваний различна [4, 5]. Хотя оба процесса можно лечить консервативно (покой и противовоспалительная терапия), воспалительные процессы, не поддающиеся лечению, требуют применения кортикостероидов или хирургического вмешательства.
Спектр ультразвуковых данных зависит от типа измененного сухожилия и изменений в прилежащей синовиальной сумке. Сухожилие представляет собой плотную специализированную соединительную ткань, состоящую из матрикса (фибриллы коллагена 1-го типа, эластин, протеогликаны) и фиброцитов [1]. Оно окружено либо соединительной тканью (эпитеноном), либо сухожильным влагалищем — оболочкой, покрытой изнутри синовиальной тканью [1, 3, 5]. При УЗИ эпитенон выглядит как отражающая УЗИ линия, в сухожилиях с синовиальной оболочкой по ходу сухожилия может определяться тонкая гипоэхогенная полоска жидкости.
В сухожилиях с наличием перитенона воспалительный процесс приводит к развитию перитендинита — утолщению паратенона, неровности контура сухожилия, появлению жидкости в паратеноне и в перисухожильных тканях.
По данным авторов [2, 5, 8], в случае тендинита сухожилия без синовиальной оболочки (сухожилия надостной, подостной и подлопаточной мышц) при УЗИ отмечается фокальное расширение сухожилия, увеличение расстояния между продольно расположенными волокнами (следствие микротравмы), наличие фокальных гипоэхогенных участков (участок воспаления). В большинстве случаев имеется утолщение и изменение структуры сухожилия на всем протяжении, что хорошо видно при сравнении сухожилия с контрлатеральной стороной. Снижение эхогенности сухожилия обусловлено отеком, миксоидной дегенерацией и наличием сосудистой пролиферации. При длительно существующем воспалении сухожилия отмечается неровность кортикального слоя.
При воспалительных изменениях сухожилия с наличием синовиальной оболочки (сухожилия длинной головки бицепса) вокруг сухожилия отмечается увеличение количества жидкости — развивается теносиновит. Толщина полоски жидкости может превосходить толщину сухожилия. Синовиальная жидкость может быть неоднородной структуры из-за наличия фибрина, холестерола, кристаллов уриновой кислоты, пирофосфата кальция и т.д. [5]. Отмечается увеличение толщины синовиальной оболочки, снижение ее эхогенности. Васкуляризация в ней не обогащена. Острый серозный теносиновиит диагностируют на основании увеличенного количества жидкости по ходу оболочки сухожилия, часто сочетающегося с гиперемией, независимо от остроты теносиновиита [4, 5]. При хроническом тендините количество синовиальной жидкости может не увеличиваться. При этом наиболее часто отмечается утолщение сухожилия. Дифференциальную диагностику проводят с ревматоидными заболеваниями, при которых отмечается неравномерное выраженное утолщение синовиальной оболочки с наличием признаков гиперваскуляризации [2].
В нашем исследовании проводился ультразвуковой анализ толщины, структуры, эхогенности и васкуляризации сухожилий мышц ротаторной манжеты плеча до лечения и через 2 и 4 мес консервативного лечения. Результаты УЗИ показали возможность проведения мониторинга консервативного лечения, а также положительную динамику на фоне лечения тендинитов плеча.
Использование лазеротерапии в качестве базового метода у пациентов с наличием бурситов достоверно уменьшало объем выпота по ходу сухожилия длинной головки бицепса, в субакромиально-субдельтовидной и в подлопаточных сумках, что достоверно было подтверждено данными УЗИ. Применение гирудотерапии при тендинитах приводило к уменьшению воспалительной сосудистой реакции по ходу сухожилий.
Ограничениями исследования было отсутствие возможности сопоставления результатов УЗИ с данными МРТ и артроскопии, а также отсутствие статистических результатов.
Вывод
УЗИ позволяет неинвазивно оценивать состояние сухожилий мышц ротаторной манжеты, выраженность воспалительных изменений до и на фоне консервативного лечения и может служить дополнительным методом диагностики заболеваний плечевого сустава.
Литература
- Беленький А.Г. Патология околосуставных мягких тканей плечевого сустава. диагностика и лечение// Уч. пос. Российская медицинская академия последипломного образования. — М., 2005.- 62 с.
- Bouffard J.A., Sung-Moon Lee, Dhanju J. Ultrasonography of the Shoulder // Seminars in Ultrasound, Ct and MRI. Musculoskeletal Ultrasound — 2000. — June. -Vol. 21(3).- P.164.91.
- Chhem R., Cardinal E. Guidelines and Gamuts in Musculoskeletal Ultrasound// Wiley.Liss-1999. — P. 39.63.
- O`Connor P.J., Grainger A.J., Morgan S.R., Smith K.L., Waterton J.C., Nash A.F. Ultrasound assessment of tendons in asymptomatic volunteers: a study of reproducibility// Eur. Radiol. — 2004.- Vol. 14. — P. 1968.73.
- Martinoli C., Bianchi S., Dahmane M`H., Pugliese F., Bianchi?Zamorani M. P., Valle M. Ultrasound of tendons and nerves// Syllabus Ultrasound-2002. — Mar. — P. 44.55.
- Teefey S.A., Middleton W.D., Payne W.T., Yamaguchi K. Detection and measurement of rotator cuff tears with sonography: analysis of diagnostic errors// AJR- 2005. — Vol. 184.- P. 1768.73.
- Teefey S.A., Rubin D.A., Middleton W.D., Hildebolt C.F., Leibold R.A., Yamaguchi K. Detection and quantification of rotator cuff tears. Comparison of Ultrasonographic, Magnetic Resonance Imaging and Arthroscopic findings in seventy.one consecutive cases// The Journal of Bone and Joint Surgery(American). — 2004.- Vol. 86. — P.708.716.
- van Holsbeeck M.T., Introcaso J.H. Musculoskeletal Ultrasound// Mosby — 2001.- P. 82.129, 463.477, 492.504.
УЗИ аппарат HM70A
Экспертный класс по доступной цене.
Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Тендинит
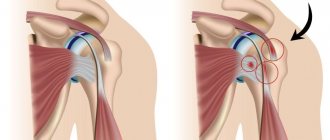
Тендинит Сустав плеча имеет круглую форму, которая обеспечивает возможность высокого объема движений в 3-х различных плоскостях. Структурой, повышающей прочность и стабилизирующей сустав, является манжета. Она включает вращательную, надостную, подостную, подлопаточную мышцы. Сухожилие надостной мышцы прикрепляется к малому бугру плечевой кости, оно проходит в непосредственной близости от капсулы.
Особенности анатомического строения определяют частое комбинированное воспаление сухожилия надостной мышцы и других компонентов плеча, состоящих их мягких тканей. Патологический процесс распространяется на сухожилие двуглавой мышцы (бицепс). После выяснения распространенности воспаления, которое сопровождает тендинит сухожилия надостной мышцы плечевого сустава, лечение и реабилитация подбираются врачом в соответствии с результатами исследования.
Симптомы
При повреждении подостной мышцы могут появиться такие симптомы, как боль скованность и слабость в плече руке и даже в шее. Движения в руке, такие как отведение плеча назад или в сторону могут оказаться затруднительными или невозможными (если повреждения мышцы серьезные). Боль может усиливаться в ночное время и приводить к нарушению сна, особенно, если пациент лежит на поврежденной стороне. Подостная мышца может иметь несколько триггерных точек. Каждая точка может быть источником отраженной боли в различные области тела. Поэтому, диагностика всех триггерных точек может позволить потом избавиться от всех отраженных болей. Боль, отраженная от триггерных точек, может наблюдаться в плече, бицепсе, в середине лопаточной области, а также может быть покалывание и онемение в предплечье и кисти. Боль может быть острой, тупой.
Этиология
Воспаление является сложной патофизиологической реакцией, которая развивается вследствие повреждения тканей. В области патологического процесса скапливаются клетки иммунной системы, которые вырабатывают определенные биологически активные соединения (простагландины), отвечающие ха характерные проявления воспалительной реакции (боль, отек тканей, гиперемия). Основными провоцирующими факторами, приводящими к воспалению являются:
- Интенсивные физические нагрузки на плечо.
- Перенесенные травмы, которые в различной мере затрагивают манжету (падение на вытянутую руку, ушиб, вывих, переломы верхней трети плечевой кости).
- Инфекционное воспаление, которое является результатом жизнедеятельности патогенных (болезнетворных) или условно-патогенных микроорганизмов.
- Асептическое воспаление, развивающееся на фоне локального переохлаждения области плеча.
- Аутоиммунный процесс – патология иммунной системы, при которой «ошибочно» вырабатываются антитела к собственным тканям, в частности структур костно-мышечной системы.
- Дегенеративно-дистрофические процессы, при которых нарушается питание тканей структур костно-мышечной системы, приводящее к их разрушению с последующим развитием воспалительной реакции.
После того, как врач диагностировал тендинит сухожилия надостной мышцы плеча, лечение назначается с обязательным учетом причин, приведших к воспалению.
диагностика
диагностика
Независимо от происхождения большинство болезней компонентов плечевого сустава имеют сходную клиническую картину. Достоверное выяснение степени изменений проводится при помощи различных современных методик визуализации (рентген, томография, артроскопия, УЗИ). Для выяснения причины воспаления назначается лабораторное исследование.
На основании результатов, позволяющих установить диагноз тендинит надостной мышцы плеча, лечение назначается врачом ортопедом. При аутоиммунной патологии диагностику и назначение терапевтических мероприятий проводит врач ревматолог.