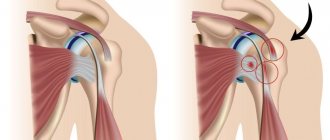
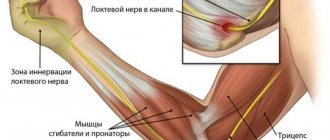
Плечелопаточный периартрит («замороженное плечо») представляет собой заболевание, характеризующееся воспалением, рубцеванием и стягиванием соединительных тканей, окружающих плечевой сустав, в результате чего это приводит к болям в плече и выраженному снижению объема движений.
Плечевой сустав представляет собой шаровой шарнир. В лопатке есть выемка (розетка), а головка плечевой кости имеет форму шара. Окружающие этот шарнир плотные соединительные ткани удерживают сустав на месте и называются капсулой сустава. И когда происходит воспаление капсулы сустава, то после разрешения воспалительного процесса происходит рубцевание ткани капсулы и нарушение ее эластичных свойств. Такой процесс приводит к формированию состоянию, которое называется плечелопаточный периартрит и оно, как правило, приводит к выраженной потере диапазона движений.
Плечелопаточный периартрит наиболее часто встречается у людей старше 40 лет и, как правило встречается у женщин чаще, чем мужчин.
Причины периартрита
Хотя точные причины не известны, считается, что заболевание является последствием повреждений травм плечевого сустава или тканей окружающих его. В этих случаях заболевание, скорее всего, развивается из-за отсутствия должного лечения. Довольно часто это состояние происходит из-за недостаточного отдыха при избыточных нагрузках или соблюдения принципа «боль надо преодолевать». Повышенная вероятность этого заболевания также при длительной иммобилизации (после травмы или оперативного вмешательства). Основные факторы, предрасполагающие к развитию периартрита следующие:
- наличие в анамнезе недавней травмы
- наличие в анамнезе операции на плече
- неадекватное лечение после травмы плеча или операции (особенно слишком длительная иммобилизация)
- сахарный диабет
- аутоиммунные заболевания
- возраст старше 40 лет
- плохая осанка
Полезное видео
Эксперты первого канала в программе “О самом главном” рассказывают об упражнениях для плеча:
Синдром замороженного плеча – это довольно распространенное и неприятное заболевание. При капсулите наблюдается ограниченная подвижность плечевого сустава и постоянные боли, что негативно сказывается на качестве жизни. При обнаружении первых симптомов заболевания, следует сразу же обращаться к специалисту. Своевременное лечение поможет избежать ряда осложнений.
Если вы нашли ошибку или следы кода (например, отдельные символы >, ],=…), пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Симптомы
Симптомы, связанные с заболеванием плечелопаточный периартрит, как правило, развиваются постепенно через определенный промежуток времени (часто после недавней травмы, операции и / или иммобилизации). Пациенты обычно испытывают тупую боль, которая может усиливаться и становиться острой при определенных движениях и видах деятельности. Боль, как правило, локализуется глубоко в плече, однако иногда может ощущаться в плече, верхней части спины и шеи. Пациенты могут также испытывать скованность в плече, шее, спине.
Боли, связанные с этим заболеванием могут усиливаться при любом движении в плече и при деятельности, где оказывается давление на плечо. Это такие виды деятельности как: подъем рук вверх, подъем тяжестей, тянущие или толкающие движения, нахождение в положение, лежа на стороне поражения, заведение руки за спину. Пациенты с плечелопаточным периартритом часто испытывают боли в ночное время или после пробуждения утром. По мере прогрессирования заболевания и перехода из болезненной стадии к фазе замороженного плеча, боль может значительно уменьшиться.
Помимо болей, пациенты обычно испытывают заметную скованность и значительное сокращение диапазона движения плеча. Как правило, при периартрите ограничивается все движения в плече, но наиболее сокращения объема заметно при ротации и подъеме руки. Это может проявляться как затруднение при подъеме руки или заведение руки за спину. Поскольку это состояние прогрессирует из «замороженной» фазы к фазе «размораживания», диапазон движения постепенно увеличивается, с последующим снижением тугоподвижности сустава. У пациентов могут также развиваться атрофии мышц в пораженной руке, так как уменьшение объема движений приводит к тому, что часть мышц не работает в полную силу и это приводит к их атрофии. Несмотря на то, плечелопаточный периартрит обычно поражает только одну сторону, у некоторых пациентов может быть двухстороннее поражение.
Развитие плечелопаточного периартрита можно разделить на три фазы, каждый из которых может длиться несколько месяцев:
- Боль — В этой первой фазе плечелопаточного периартрита, плечо становится болезненным, и большинство движений вызывают болевые проявления. В плече может также появиться скованность.
- «Замораживание» — это второй этап этого заболевания характеризуется выраженной потерей движений в плече, совпадающей с рубцеванием капсулы плечевого сустава. Пациенты обычно испытывают трудности при подъеме руки или заведение руки за спину. Боль может заметно уменьшается во время этой фазы.
- «Размораживание» — В этой заключительной фазе, плечо спонтанно начинает «ослабляться» и движения в плече постепенно восстанавливаются.
Симптомы воспаления капсулы плечевого сустава
Основных проявлений, характеризующих замороженное состояние суставной капсулы, два:
- сокращение объема движений, прогрессирующее до полной невозможности шевелить пораженной рукой;
- боли в суставе при поднятии и повороте руки, которые со временем дополняют болевой синдром в шее и позвоночнике, онемение кисти и неловкость в пальцах, усиливающиеся по мере развития патологии.
В зависимости от причин возникновения и стадии болезни симптоматика может несколько отличаться. Если недуг не связан с перенесенными травмами, поражению обычно подвергается менее активная рука. Дискомфорт и болезненность в ночное время проявляются более интенсивно, чем днем. Без своевременной помощи врача у пациента наблюдается усиление симптомов «замороженного плеча», избавиться от которых будет сложнее, чем на начальной стадии воспалительного процесса. Для определения степени развития патологии необходимо тщательное медицинское обследование.
Диагностика
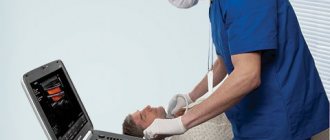
Как правило, для постановки диагноза плечелопаточного периартрита иногда достаточно осмотра врача и выполнения пациентом определенных функциональных тестов. Дополнительные методы исследования такие, как УЗИ или МРТ позволяют визуализировать измененную соединительную ткань капсулы сустава и подтвердить предварительный диагноз врача. Кроме того, для исключения возможных других заболеваний желательно проведение лабораторных исследований. Наиболее информативно из методов диагностики это МРТ, позволяющее четко визуализировать не только капсулу сустава, но и морфологические изменения всех тканях сустава.
Первая помощь
Правильное выполнение мероприятий первой помощи при вывихе плеча включает иммобилизацию (обездвиживание) сустава при помощи подручных средств (косынка, бинт, платок, одежда), а также обеспечение его функционального покоя. При выраженном отеке мягких тканей на область плеча накладывается холод (салфетка, смоченная холодной водой, пузырь со льдом), что позволит снизить воспалительную реакцию, после чего плечо будет меньше болеть.
Следующим шагом помощи является транспортировка пострадавшего человека в травматологический пункт или вызов бригады скорой помощи. В случае развития привычного выскакивания плеча человек может вправлять его сам или при помощи окружающих людей. При первичном вывихе самостоятельно делать вправление не рекомендуется, так как это может стать причиной различных грозных осложнений, включающих повреждение крупных сосудов с выраженным кровотечением, разрыв капсулы, крупных нервных стволов.
Лечение
Задача лечения плечелопаточного периартрита — это уменьшить болевой синдром и сохранить подвижность в плече. Тем не менее, восстановление функции плечевого сустава в полном объеме может быть длительным, и симптоматика может сохраняться в течение нескольких лет.
Консервативное лечение
Медикаментозное лечение. Наиболее широко применяются препараты группы НПВС, такие, как ибупрофен, вольтарен, мовалис и т.д. При сильных болях возможно применение и рецептурных анальгетиков (например, с содержанием кодеина). Внутрисуставные инъекции стероидов позволяют быстро снять воспалительный процесс и уменьшить болевые проявления при периартрите. Но не рекомендуются частые инъекции стероидов так, как это может вызвать повреждения тканей плеча.
Чрескожная электрическая нейростимуляция позволяет значительно уменьшить болевые проявления.
Физиотерапия. Существует много физиотерапевтических процедур, которые позволяют улучшить кровообращение в поврежденной капсуле суставе, снизить воспаление и уменьшить боль.
ЛФК. Аккуратно подобранная программа упражнений может предотвратить скованность в плече и даже избавиться от нее.
Манипуляции в плече под наркозом позволяют увеличить объем движений.
Хирургическое лечение и периартрит
Показано в тех случаях, когда консервативное лечение оказывается не эффективным. Операции проводятся с помощью артроскопических техник, во время которых проводится иссечение (удаление) рубцовой ткани и спаек или остеофитов. Учитывая малоинвазивность таких оперативных методик, пациент после артроскопической операции выписывается в тот же день.
Синдром «замороженного плеча»
Боль в плече наблюдается в клинической картине целого ряда не только неврологических, но и соматических заболеваний, ее распространенность доходит до 26% общей популяции [1]. Основные причины болей в плече приведены в таблице 1 [2]. Для удобства диагностики они подразделены на две группы: боли с острым и с постепенным началом. Необходимо подчеркнуть, что болевой синдром в области плеча может быть проявлением тяжелого соматического заболевания, в частности онкологической патологии (опухоль Панкоста, экстра- и интрамедуллярные опухоли), и в этом случае ранняя диагностика может спасти жизнь пациента. Поэтому боль в плече заслуживает самого тщательного и многостороннего исследования. Однако чаще всего боли в плече возникают вследствие поражения суставов (плечевого, акромиально-ключичного и грудино-ключичного) и окружающих мягких тканей. Показано, что у пожилых пациентов около 65% случаев болей в плече обусловлено патологией вращающей манжеты плеча, 11% – болезненностью перикапсулярной мускулатуры, 10% – патологией акромиально-ключичного сустава, 3% – артритом плечевого сустава. В 5% случаев боли носят характер иррадиирующих из шейного отдела позвоночника [3]. У женщин боли в плече встречаются в 1,5 раза чаще, чем у мужчин [4].
Синдром «замороженного плеча» (ЗП) – это клинический феномен, проявляющийся болью и ограничением подвижности в плечевом суставе. Его причиной может стать любая из патологий, перечисленных в таблице 2 (вторичный синдром).
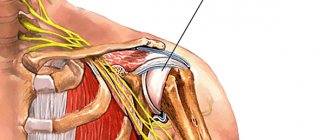
Выделяют также первичный синдром ЗП, этиология которого до конца непонятна [5]. Он чаще встречается в возрасте 40–70 лет, и распространенность данной патологии составляет порядка 2–5% [6]. Предполагают, что в его основе лежат воспалительные механизмы в плечевом суставе, сопровождающиеся инфляцией синовиальной оболочки, что вызывает боль, ограничение движения и ощущение мышечной слабости при отсутствии существенных структурных дефектов анатомии сустава (рис. 1).
К факторам риска возникновения ЗП относят [1]: – пожилой возраст; – травмы или хирургические вмешательства в области плечевого сустава; – сахарный диабет; – кардиоваскулярные заболевания; – цереброваскулярные заболевания; – эндокринную патологию. Чаще всего синдром ЗП бывает обусловлен развитием дегенеративно-воспалительных изменений суставно-связочного аппарата плеча. Обычно ЗП возникает на поздних стадиях плечелопаточной периартропатии. На рентгенограмме это выглядит как артроз и отложения кальция в боковых отделах суставной капсулы. Несмотря на то, что периартропатия – хронический, длительно развивающийся процесс, ЗП может развиться внезапно, остро и без видимых провоцирующих факторов. Клинически ЗП проявляется болью в плече с иррадиацией в руку и ограничением объема движений в плечевом суставе. Ограничение движений больше выражено при сгибании, разгибании и внешнем вращении, меньше – при приведении и внутренней ротации. Движения в шее при этом полностью сохранены, но могут несколько усиливать боль. При отведении руки боль резко усиливается, мышцы плечевого пояса напрягаются. В таком состоянии исследовать двигательные возможности сустава очень трудно. Из-за контрактуры отведение плеча ограниченно: плечо «приковано» к лопатке, и возможно лишь небольшое отведение. Движения в сагиттальной плоскости (вперед-назад) относительно свободны. Рефлекторных и чувствительных нарушений в области плечевого пояса не обнаруживается. Боль при плечелопаточной периартропатии в основном обусловлена патологией вращающей манжеты плеча, адгезивным капсулитом и миофасциальным болевым синдромом [7]. Патология вращающей манжеты плеча
является наиболее распространенной причиной болей в плечевом суставе. Чаще страдают мужчины старше 40 лет, обычно поражается доминирующая рука. Выделяют 3 формы поражения вращающей манжеты плеча: – дегенеративный и компрессионный тендинит сухожилия надостной мышцы; – кальцифицирующий субакромиальный тендинит/ бурсит; – полный или частичный разрыв сухожилия надостной мышцы. Для поражения вращающей манжеты плеча характерны локальные боли в области дельтовидной мышцы, под акромионом и около большого бугорка плечевой кости. Возможны небольшая иррадиация боли, усиление при движении, ограничение активного отведения плеча и наружной ротации при сохранности пассивных движений. Пальпация большого бугорка болезненна, обнаруживаются крепитация и припухлось. Для диагностики проводится проба Ниэра: введение раствора местного анестетика в субакромиальное пространство купирует боль и восстанавливает объем движений [6].
Адгезивный капсулит
– хронически протекающее фиброзное воспаление капсулы плечевого сустава. Именно этот вариант ЗП считается идиопатическим, поскольку причины возникновения данного процесса непонятны. Он встречается у женщин старше 45 лет и не зависит от интенсивности физической активности. Поражение обычно одностороннее. Боль постоянная, ноющая, локализуется в области плечевого сустава и не иррадиирует. Характерны усиление боли в покое и по ночам и небольшое ослабление при движении. Утром наблюдается скованность в плечевом суставе. Вокруг сустава обнаруживается припухлость. Пораженное плечо приподнято, мышцы плечевого пояса укорочены, слегка атрофичны, характерна повышенная утомляемость. Объем активных и пассивных движений в суставе равномерно ограничен во все стороны и не увеличивается при наклоне вперед. Характерна ротация лопатки при отведении плеча более чем на 60°. При выполнении пробы Ниэра боль уменьшается, но ограничение подвижности в суставе остается [6].
Миофасциальный синдром
– еще одна частая причина ЗП. Основным признаком миофасциального болевого синдрома является наличие острой интенсивной боли, возникающей при надавливании на триггерную точку (ТТ). Миофасциальные ТТ могут располагаться в мышцах, фасциях или сухожилиях, они и являются причиной данного вида болей. При ЗП ТТ чаще всего выявляются в подлопаточной мышце, затем в большой и малой грудной мышцах, реже в других областях. При пальпации ТТ ощущается как уплотнение или тяж, надавливание на который провоцирует резкую локальную боль (иногда с так называемым «симптомом прыжка», т. е. вздрагиванием) и иррадиирующие (отраженные) боли различной локализации. Каждая ТТ имеет свои зоны отраженной боли, которая обычно бывает тупой, ноющей, глубокой и может сопровождаться онемением (парестезией). Таким образом, при надавливании на ТТ воспроизводится болевой синдром, характерный для данного пациента [8].
Лечение синдрома ЗП
Лечение является комплексным и обязательно включает в себя как лекарственные, так и нелекарственные методы воздействия [9]. Основные методы терапии перечислены в таблице 3.
Немедикаментозные методы воздействия
чрезвычайно разнообразны, но их эффективность с точки зрения доказательной медицины оценить довольно сложно. В ряде работ достоверно показана эффективность внешних ударно-волновых воздействий, лазерного лечения и физиотерапии. Широко применяются методики хиропрактики с использованием растяжки и постизометрической релаксации, акупунктуры [10–12]. Проверенной эффективностью среди хирургических методик обладает артроскопическая субакромиальная декомпрессия, существуют также более новые методики, опыт применения которых еще недостаточен для уверенного заключения об их эффективности (табл. 3).
Медикаментозное лечение
в период обострения прежде всего направлено на купирование болевого синдрома, снятие мышечного спазма и отека, для этого назначается комбинированная терапия с применением анальгетиков, глюкокортикоидов, миорелаксантов [11, 12]. Часто синдром ЗП приобретает хроническое течение и длится годами, в таком случае в терапии значительную роль приобретают наружные средства, препараты, содержащие биологически активные (хондромодулирующие, хондропротективные) компоненты хрящевой ткани (хондроитин, глюкозамин) и антигомотоксические препараты. Для устранения боли и воспаления широко применяются нестероидные противовоспалительные средства (НПВП), которые действуют быстро и достаточно эффективно. Оральные НПВП обладают доказанной эффективностью в случае острого тендинита и субакромиального бурсита. Однако в ряде случаев даже кратковременный прием НПВП в небольших дозах может стать причиной серьезных побочных реакций, особенно со стороны ЖКТ (диспептические расстройства, эрозии и язвы желудка и двенадцатиперстной кишки, кровотечения и перфорации). Поэтому рекомендуется использовать НПВП короткими курсами, отдавая предпочтение препаратам селективного действия. Часто бывает целесообразно начинать терапию с внутримышечных инъекций, переходя на таблетированные формы НПВП.
Миорелаксанты
применяются для расслабления спазмированных болезненных мышц. Применение миорелаксантов в комплексной терапии синдрома ЗП позволяет уменьшить болевой синдром и снизить дозировку НПВП. Традиционным препаратом для данных целей является Толперизон. Миорелаксирующим действием обладают также горячие компрессы. Для снятия мышечного напряжения используется также комбинированный антигомотоксический препарат – Спаскупрель, содержащий 11 натуральных компонентов.
Локальные инъекции
широко применяются, и наиболее эффективными в плане терапии болевого синдрома считаются блокады нервов (nervus supraskapularis). Метаанализ исследований терапии ЗП не показал однозначных предпочтений для какого-либо хирургического метода или локальной анестезии [13]. Внутрисуставные инъекции кортикостероидов у пациентов с ЗП на короткое время могут уменьшить боль, но их долговременная эффективность по сравнению с таковой локальных анестетиков остается невыясненной. Проверяются новые методики, такие как инъекции аутокрови и обогащенной тромбоцитами плазмы, эффективность которых пока недостаточно подтверждена [1].
Наружные средства
(мази, гели, кремы, компрессы и пластыри) являются одним из самых распространенных способов терапии хронических болевых синдромов опорно-двигательного аппарата. Безусловное преимущество местного воздействия заключается в отсутствии системных побочных эффектов, что позволяет неограниченное время пользоваться той или иной мазью либо гелем. Наиболее часто используемые препараты для наружного применения представлены в таблице 4.
Медленнодействующие препараты, или SYSADOA
(Symptomatic Slow Acting Drugs for Osteoarthritis) состоят из биологически активных (хондромодулирующих, хондропротективных) компонентов хрящевой ткани, необходимых для построения и обновления суставного хряща. К ним относятся: – предшественники хрящевого матрикса (глюкозамин, хондроитин и гиалуроновая кислота); – модуляторы цитокинов (диацереин и ингибиторы металлопротеаз). Наиболее изученными на сегодняшний день хондропротективными веществами являются хондроитин и глюкозамин.
Хондроитин
вырабатывается хрящевой тканью суставов и входит в состав суставной жидкости. Он способствует отложению кальция в костях, укрепляет соединительнотканные структуры: хряща, сухожилий, связок, кожи, способствует регенерации хряща. Сохраняя воду в толще хряща, он повышает прочность соединительной ткани. Именно хондроитин ингибирует специфические ферменты, разрушающие соединительную ткань. Глюкозамин является необходимым компонентом гликозаминогликанов и суставной жидкости, стимулирует синтез в хондроцитах и снижает катаболизм, его недостаточность ухудшает качество синовиальной жидкости и может вызвать хруст в суставах [14]. С возрастом, в результате нейродегенеративных процессов естественный синтез этих веществ снижается, и с помощью SYSADOA возможно их восполнение. Накоплена достаточная доказательная база, свидетельствующая об эффективности и безопасности SYSADOA, необходимости их применения в плане долгосрочного лечения и профилактики развития остеоартроза и других заболеваний опорно-связочного аппарата [15, 16]. Они способны влиять на метаболизм костной и хрящевой ткани и стимулировать ее регенерацию, обладают умеренным обезболивающим и противовоспалительным действием и лишены характерных для НПВП побочных эффектов. Вне обострения рекомендуется монотерапия SYSADOA. При обострении процесса и выраженном болевом синдроме рекомендуется комбинирование SYSADOA с НПВП, т. к. анальгетическое действие последних развивается гораздо быстрее. Совместное применение позволяет снизить дозу НПВП и тем самым предотвратить ряд нежелательных побочных эффектов [17].
Антигомотоксические препараты
приобретают все большую популярность для лечения заболеваний опорно-двигательного аппарата. К данной группе препаратов относятся такие широко применяемые средства, как Траумель С, Цель Т, Спаскупрель, Лимфомиозот, Дискус композитум и др. Антигомотоксическая терапия направлена на укрепление и поддержку внутренних саногенетических механизмов больного путем восстановления ауторегуляторных систем организма. В основе эффективности данной группы препаратов лежит воздействие на разные звенья хронических воспалительных процессов и организм в целом. В отличие от анальгетиков, НПВП, внутрисуставного введения кортикостероидов антигомотоксическая терапия безопасна и не обладает выраженными побочными эффектами. Постоянное подавление воспалительного ответа при применении НПВП нарушает механизмы ауторегуляции (эндогенного разрешения воспаления) и является кратковременным и симптоматическим средством. В свою очередь, дисрегуляция воспалительного ответа и микросреды считается основным механизмом, поддерживающим хроническое неадаптивное воспаление [18, 19]. Одним из наиболее известных представителей антигомотоксических препаратов является Траумель С. Препарат включает в свой состав довольно большой перечень компонентов (12 растительных и 2 минеральных), что обусловливает широкий спектр действия: противовоспалительное, аналгезирующее, антиэкссудативное, кровоостанавливающее, регенерирующее и иммуномодулирующее) [20–24]. Важно отметить, что Траумель С, в отличие от НПВП, оказывает промотирующее воздействие на восстановительные процессы, сохраняя определенный уровень течения воспаления и оставляя организму возможность ауторегуляции. Показаниями к применению препарата Траумель С являются дегенеративные и воспалительные процессы в опорно-двигательной системе (в частности, плечелопаточный периартрит) и посттравматические состояния. Преимуществами препарата Траумель С перед НПВП являются его хорошая переносимость и безопасность длительного использования [21], что особенно важно для пациентов с хроническими заболеваниями опорно-двигательного аппарата. Применение Траумель С с НПВП или глюкокортикостероидными препаратами позволяет добиться снижения их дозировки одновременно с увеличением эффективности комплексного лечения. При необходимости препарат может обеспечить безопасную замену НПВП. Траумель С имеет разнообразные формы выпуска (таблетки, капли, гель, раствор для инъекций) как для местного, так и для перорального и парентерального введения. Раствор для инъекций можно вводить внутримышечно, подкожно, внутрисуставно, периартикулярно, внутрикожно, сегментарно (по методу биопунктуры) и в места для акупунктурного лечения. При использовании метода биопунктуры хороший эффект достигается при комбинации препаратов Траумель С и Лимфомиозот. Лимфомиозот применяется для лимфатического дренажа и детоксикации матрикса, а Траумель С – для регуляции воспалительного ответа [22]. Для снятия болей и мышечного спазма применяется комбинация препаратов Лимфомиозот и Спаскупрель. Спаскупрель – антигомотоксический препарат, содержащий 11 натуральных компонентов. Показанием к его применению служат спазмы гладкой и поперечно-полосатой мускулатуры.
Цель Т
– еще один антигомотоксический препарат (содержит 14 натуральных компонентов), уже много лет использующийся для лечения хронических заболеваний опорно-двигательного аппарата, таких как плечелопаточный периартрит, артрозы, спондилоартозы. Препарат обеспечивает комплексное противовоспалительное действие, питает, ремоделирует и регенерирует суставной хрящ, препятствуя его васкуляризации. При лечении хронического воспаления этот препарат играет особую роль: многие из его компонентов, такие как Rhus tox, содержат флавоноиды, известные своими антиоксидантными свойствами [23]. Rhus tox и Arnica оказывают влияние на высвобождение макрофагами IL-6 (регулятор хронического воспаления и ангиогенеза); алкалоид сангвинарин, входящий в состав препарата в виде экстракта Sanguinaria canadensis, обладает способность ингибировать васкулярный эндотелиальный фактор роста [24]. В ряде исследований показано, что препарат Цель Т по эффективности не уступает ингибиторам ЦОГ-1 и ЦОГ-2 в лечении легких и средних остеоартритов и артрозов, обладая при этом гораздо лучшим профилем безопасности и переносимостью [25]. Многообразие форм выпуска препарата (таблетки, мазь, ампулы) обеспечивает удобство его использования. Благодаря различному типу воздействия на механизмы острого и хронического воспаления можно рекомендовать совместное применение препаратов Траумель С и Цель Т: Траумель С – в начале заболевания и при его обострениях, Цель Т – для долговременного лечения. Оба лекарственных средства обладают хорошим профилем переносимости.
Прогноз и профилактика
В большинстве случаев плечелопаточный периартрит излечивается в течение нескольких месяцев. В тяжелых случаях симптомы могут держаться в течение 18 месяцев или дольше. Обычно болезненный этап плечелопаточного периартрита длится 2 — 6 месяцев. Замороженная фаза примерно 4 -12 месяцев, в то время фаза размораживания может продлиться еще 4 — 18 месяцев. В некоторых случаях пациенты могут испытывать определенные ограничения в движении после завершения всех трех этапов. Тем не менее, в большинстве случаев прогноз при плечелопаточном периартрите хороший. Профилактикой этого заболевания является своевременное обращение к врачу при появлении болей в плече (особенно после травмы) и систематические физические нагрузки, которые минимизируют риск возникновения таких состояний и помогают сохранить мобильность и гибкость в плечевом суставе.