Инъекции в тазобедренный сустав (ТБС) делают непосредственно в суставную полость. Они не только помогают быстро снять боль и воспаление, но и улучшают состояние хрящевой ткани. Сегодня это один из самых прогрессивных и действенных методов лечения воспалительно-дегенеративных патологий суставов.
Уколы в ТБС – это своего рода скорая помощь суставу. Инъекционное введение препаратов быстро купирует боль и возвращает нормальную подвижность. Для достижения максимальных результатов важно правильно подобрать лекарство.
Преимущества:
Обезболивающие уколы при болях в тазобедренном суставе – это способ снять выраженный болевой синдром в максимально короткие сроки. Действие хондропротекторов и других лечебных средств сохраняется в течение долгого времени. Курс внутрисуставных уколов позволяет отсрочить и даже избежать хирургической операции, уменьшить дозировку и количество принимаемых лекарств, что весьма актуально при проблемах с органами пищеварения. Инъекционную терапию можно повторять многократно, поскольку побочные реакции и осложнения наблюдаются редко. Процедуры оказывают благотворное воздействие на хрящ, ускоряя заживление и замедляя разрушительные процессы.
Особенности течения болезни и отличительные черты.
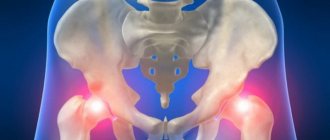
По частоте встречаемости коксартроз (артроз тазобедренного сустава) занимает второе место среди всех дегенеративных заболеваний суставов. Протекает тяжело, с потерей трудоспособности пациента и инвалидизацией при отсутствии своевременного лечения. Как и любой другой, имеет хроническое течение, с постепенным прогрессированием. При этом наиболее часто к специалистам обращаются тогда, когда одна консервативная терапия может быть неэффективна. Именно поэтому знание этой проблемы и использование возможностей профилактики важно для предотвращения увеличения количества больных с данной патологией.
Уколы в тазобедренный сустав: лечение препаратами
Выбор лекарственного средства зависит от диагноза, поставленного пациенту. В ходе курсового лечения врач может менять препараты, продлевать или прекращать курс досрочно.
Для инъекций в тазобедренный сустав назначаются препараты нескольких групп:
- анестетики;
- глюкокортикостероиды (гормоны);
- витамины;
- хондропротекторы;
- гиалуроновая кислота.
Внимание! Анестетики и витамины вводятся в комбинации с глюкокортикостероидами.
Выполнение уколов с гормонами показано при интенсивном воспалении, когда человек сильно страдает от боли. В таблетках такие препараты тоже оказывают противовоспалительный эффект, но непосредственно в болевом очаге они работают значительно лучше. Наиболее популярны в этой категории Целестон, Кеналог, Дипроспан, Флостерон и Гидрокортизон. Анестетики, с которыми их часто комбинируют – Лидокаин, Новокаин, Тримекаин. Глюкокортикостероиды эффективно купируют воспаление, снимают отек и обезболивают. На состоянии хрящевой ткани гормональные инъекции никак не сказываются.
Причины.
Коксартроз не является наследственным, однако может возникать и в молодом возрасте. Причины же могут быть врожденные и приобретенные.
К врожденным относятся:
- Врожденный вывих бедра.
- Дисплазия тазобедренного сустава.
- Нарушения обмена веществ.
- Наследственные заболевания соединительной ткани.
К приобретенным причинам можно отнести:
- Травматические повреждения.
- Нарушения эндокринной системы.
- Инфекционные поражения суставов (в т.ч. ревматоидный артрит).
- Асептический некроз головки бедра.
К предрасполагающим факторам также можно отнести:
- Нагрузки на суставы у профессиональных спортсменов.
- Избыточный вес.
- Нарушения кровообращения.
- Возрастные изменения.
- Гиподинамия.
- Сколиоз, разная длина нижних конечностей.
Хондропротекторы
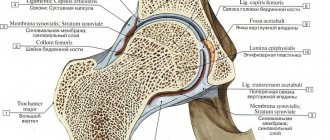
Дистрофические изменения в суставах при артрозе и артрите приводят к разрушению хрящей. Синовиальная жидкость теряет свои смазочные свойства, и вместо скольжения между костями возникает трение. Хрящевая ткань подвергается дополнительной травматизации, из-за чего болевые ощущения усиливаются.
Исправить ситуацию могут хондропротекторы. Они ускоряют метаболизм и активизируют синтез собственного коллагена, из которого состоят хрящи. Заметный эффект от их применения наступает не сразу, а спустя несколько недель и даже месяцев. Но держится он долго. После курса процедур ходить становится легче, движения причиняют гораздо меньше дискомфорта. Хондропротекторы могут избавить от неприятных симптомов только первых трех стадиях артроза, когда хрящ еще не полностью разрушен. При деформирующем артрозе 4й стадии, такие препараты бесполезны.
Симптомы
Клиническая картина заболевания обусловлена стадией его развития. Основным симптомом артроза является болезненность в участке сустава. Вначале она появляется только во время движений или ходьбы. По мере развития патологического процесса происходит усиление боли, она становится постоянной, возникают трудности с передвижением.
Скованность движений возникает в утреннее время после пробуждения. Это стартовая боль. На начальных этапах развития такая боль проходит самостоятельно после того, как человек начнет двигаться.
Локализация боли – паховая область, наружная часть бедра, ягодицы, передняя поверхность бедра, она отдает в колено и голень. Выраженность болевого синдрома влияет на амплитуду движений. Вначале появляются просто болезненные спазмы в мышцах, после чего сокращается суставная капсула.
Интенсивность болевых ощущений влияет на походку. Человек пытается избегать нагрузки на больную конечность, начинает хромать. Со временем формируется стойкая контрактура, конечность укорачивается.
Гиалуроновая кислота
Инъекции с гиалуроновой кислотой восполняют дефицит синовиальной жидкости, свойственный суставным патологиям. Ее так и называют – «синовиальный протез», поскольку по консистенции и составу гиалуроновая кислота идентична естественной синовии. При ее нехватке сочленяющиеся поверхности костей начинают тереться друг о друга при ходьбе и травмировать хрящевую прослойку. Гиалуроновая кислота возвращает синовии нормальные качества, снимая заодно воспаление и стимулируя регенерацию поврежденных участков.
Сколько уколов надо сделать
Действие кортикостероидов может сохраняться от 2х недель до 3-х месяцев. Уколы с гиалуроновой кислотой назначаются с учетом стадии болезни опорно-двигательного аппарата. 1 курс состоит из 3-5 процедур, которые проводят раз в неделю. На ранних этапах этого достаточно. Если сустав сильно беспокоит, и артроз уже перешел во 2-3-ю стадию, курсы повторяют раз в 6 месяцев. Названия препаратов с гиалуроновой кислотой:
- гиалган;
- хиалубрикс; (гормоны);
- Гиалон.
Инъекции в сустав делают шприцем с очень длинной иглой, которая должна попасть точно в суставную щель. Процедура проводится в стерильных условиях и под УЗИ-контролем.
После внутрисуставных инъекций рекомендуется в течение суток ограничить тепловые и водные процедуры, ограничений по двигательной активности нет. Внутрисуставные уколы – очень ответственная процедура, выполнение которой следует доверять только квалифицированным специалистам. Если у вас появились проблемы с тазобедренным суставом, – стало трудно ходить, выполнять различные движения – обращайтесь в наш центр. Вы получите грамотную консультацию: врач оценит тяжесть проблемы и назначит курс лечебных процедур, подобрав наиболее подходящий препарат.
Коксартроз при системных заболеваниях
Подагрический коксартроз
Этиологические явления
Этиологический механизм артрита до настоящего времени до конца не выяснен, но определенные закономерности зарождения болезни изучены детально. В целом выделяются два направления причин, ведущих к данной патологии:
- инфекционное поражение;
- эндогенный фактор аутоиммунного или аллергического характера.
Инфекционное поражение вызывается действием на организм следующих патогенных микроорганизмов:
- кишечная инфекция (сальмонеллез, шигеллез, иерсиниоз);
- инфекция урогенитального тракта (хламидии, микоплазма, уреаплазма);
- стрептококки групп А и В (порождают ревматоидный артрит).
При этом инфекция крайне редко проникает в сам сустав, но достаточно поражения организма, а далее включается аутоиммунный механизм. Достаточно часто причиной становятся такие болезни, как менингит, болезнь Лайма, туберкулез, бруцеллез, краснуха, гонорея.
Воспаление в суставе может возникнуть и без инфекционного заражения. В этом направлении выделяются аллергические реакции, нарушение обменных процессов, наследственные болезни с поражением иммунной системы, болезни Бехтерева и Крона, злокачественные образования. Провокаторами включения этиологического механизма становятся такие факторы:
- наследственная предрасположенность;
- частые и продолжительные физические перегрузки сустава;
- травмы в тазобедренной области;
- переохлаждение;
- заболевания опорно-двигательной системы;
- гормональные нарушения;
- прием некоторых медикаментозных препаратов.
Симптоматические проявления
Симптомы артрита тазобедренного сустава зависят от типа патологии, но в целом имеют общие особенности. Выделяется несколько категорий симптомов:
- проявление воспалительной реакции: болевой синдром, отечность, краснота, повышение температуры в зоне пораженного сустава;
- признаки структурных нарушений: ограничение подвижности, вплоть до полного обездвиживания; скованность; деформация сустава; хромота;
- признаки общей интоксикации организма: лихорадочное состояние, общая слабость, быстрая утомляемость, головная боль, потеря аппетита.
Коксит может развиваться в острой, подострой и хронической форме. В зависимости от этого меняется и интенсивность проявления симптомов. Острая и подострая стадии болезни отличаются резким, неожиданным проявлением болей, отеков, блокированием движения. Общее состояние больного человека существенно ухудшается. Невылеченная острая форма переходит в хроническое течение. Такое развитие патологии характеризуется чередованием фаз обострения и полной ремиссии. Идет медленное разрушение суставных тканей, которое может привести к потере подвижности сустава.
Наиболее характерный признак артрита тазобедренного сустава — болевой синдром. Как правило, болевые ощущения концентрируются в области паха, ягодиц, вертельной зоне бедра, а также по передней бедренной поверхности с распространением по нижней конечности до колена. Интенсивность боли зависит от типа поражения и его тяжести. По мере прогрессирования болевого синдрома он становится основным фактором ограничения подвижности. На начальной стадии ограничение движений связано с болями из-за повышения мышечного тонуса, а затем — с нарушениями в суставной капсуле.
Болевой синдром напрямую связан с механическими нагрузками. Наиболее сильные боли появляются утром, сразу после подъема, а также после длительного нахождения в сидячем положении. После непродолжительной ходьбы они затихают. В целом проявление болевого синдрома усиливается с прогрессированием болезни. Если на начальной стадии он имеет вид указанной «стартовой боли» или появляется только при физических нагрузках и исчезает после отдыха, то в запущенной стадии боли фиксируются и в состоянии покоя могут продолжаться в интенсивном режиме до 2 — 3 суток.
Именно боль постепенно ведет к изменению походки. Больной человек инстинктивно ищет опору так, чтобы дискомфорт был минимальным, что постепенно входит в привычку. Достаточно типична для патологии так называемая походка Тренделенбурга, когда таз при движении больше опускается в сторону ноги, противоположной очагу поражения. На последних стадиях коксита появляются выраженные признаки деформации сустава. Формируются устойчивые контрактуры, наблюдается укорочение нижней конечности.
Диагностика подагрического артрита
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Причины подагрического артрита
Этиология заболевания до конца не изучена. К основным факторам риска его возникновения относятся:
- Наследственная предрасположенность;
- Неправильное питание: чрезмерное злоупотребление мясными продуктами, колбасами, шоколадом, крепким кофе и чаем, алкоголем. (Раньше подагру называли «болезнью аристократов»);
- Наличие сопутствующих заболеваний, таких как сердечная недостаточность, гемобластозы, болезни почек, гормональные отклонения;
- Употребление некоторых лекарств: средств от повышенного артериального давления, диуретиков, цитостатиков и т.д.
Различают также первичный и вторичный подагрический артрит:
- Первичная подагра развивается в результате сочетания генетической предрасположенности и большого потребления пуринов с продуктами, перечисленными выше;
- Вторичная подагра возникает вследствие наличия перечисленных заболеваний и приема лекарств.
Накопление в полости сустава микрокристаллов урата натрия может происходить бессимптомно в течение длительного времени, пока какой-либо фактор не спровоцирует острый приступ: физическое переутомление (длительная ходьба), травма, инфекция, стресс, переохлаждение, голодание или употребление большого количества «пуриновых» продуктов в сочетании с алкоголем.
Профилактические действия
Для того чтоб избежать или снизить вероятность развития патологии особенно людям после 35 лет, следует помнить о профилактических действиях. Профилактика подагры заключается в не сложных действиях, для этих целей следует:
- контролировать массу тела;
- избегать простудных, инфекционных патологий;
- не допускать травм суставов;
- носить удобную обувь, не сковывающую движения;
- следить за артериальным давлением;
- исключить употребления алкогольных напитков, особенно пива;
- придерживаться правильного питания;
- вести активный образ жизни, выполнять физические упражнения;
- систематически сдавать биохимический анализ крови для контроля уровня мочевины;
- не принимать медикаментозные средства без контроля.