Ювенильный артрит у детей (ЮРА) — общее название для группы суставных болезней у пациентов в возрасте до 16 лет. Зачастую под этим термином понимают детский ревматоидный артрит – главную причину инвалидности у детей и подростков с нарушениями опорно-двигательного аппарата.
В России ювенильный артрит у детей достаточно распространен. Согласно статистике, ему подвержен каждый тысячный ребенок. Заболевание не щадит даже младенцев. Чаще детский ювенильный артрит встречается среди девочек (примерно в 2 раза).
После первого эпизода болезнь быстро прогрессирует, поэтому ранняя диагностика при ювенильном артрите имеет определяющее значение.
Описание заболевания
Артрит сопровождается болевым синдромом в пораженных частях тела и опасен своими осложнениями. В ряде случаев заболевание ведет к развитию деформаций в суставах или образованию контрактур. В будущем это может снижать трудоспособность пациента и становиться причиной инвалидизации.
Согласно статистике, 1 ребенок из 1000 страдает от артрита. Мальчики сталкиваются с поражением суставов в 2-3 раза реже девочек. Патология может возникать у детей от 0 до 18 лет. Однако чаще всего страдают пациенты в возрасте до возраста 5-6 лет.
Независимо от своего происхождения артриты способны запускать аутоиммунные процессы в организме, которые характеризуются системностью. Патогенетические звенья заболевания помимо суставов начинает поражать кожу, мышцы и внутренние органы.
Виды артритов у детей:
- Ювенильный ревматоидный артрит (ЮРА). Аутоиммунное заболевание, которое часто становится причиной деформации суставов и последующего снижения трудоспособности во взрослом возрасте.
- Ревматический артрит. Болезнь является следствием негативного воздействия стрептококков. Кроме суставов, в патологический процесс часто вовлекается сердечно-сосудистая система.
- Ювенильный анкилозирующий спондилоартрит. Более редкая форма артритов, сопровождающаяся поражением позвоночника с постепенным развитием его деформации.
- Реактивные артриты. Группа патологий, которые характеризуются поражением суставов на фоне жизнедеятельности бактерий и вирусов, размножающихся преимущественно в желудочно-кишечном тракте или мочевыделительной системе пациента.
Болезнь может протекать остро или хронически. Задача родителей и врачей состоит в своевременном выявлении патологии и предотвращении ее перехода в латентное состояние. такой подход снижает риск развития осложнений.
Ювенильный ревматоидный артрит
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) – хроническое воспалительное заболевание суставов, неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет.
Как часто встречается ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит– одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, которое встречается у детей. Заболеваемость ЮРА — от 2 до 16 человек на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮРА в разных странах — от 0,05 до 0,6%. Чаще ревматоидным артритом болеют девочки.
Почему возникает ювенильный ревматоидный артрит?
В развитии ЮРА принимают участие наследственные и средовые факторы, среди которых наибольшее значение имеет инфекция.
Существует множество факторов, запускающих механизм развития болезни. Наиболее частыми являются вирусная или смешанная бактериально-вирусная инфекция, травмы суставов, инсоляция или переохлаждение, профилактические прививки, особенно проведенные на фоне или сразу после перенесенной ОРВИ или бактериальной инфекции. Возможная роль инфекции в развитии ЮРА предполагается, однако она до сих пор окончательно не доказана. Выявлена связь начала заболевания с перенесенной ОРВИ, с проведенной профилактической прививкой против кори, краснухи, паротита. Интересно, что дебют ЮРА после вакцинации против паротита чаще наблюдается у девочек. Известны случаи, когда ЮРА манифестировал после проведения вакцинации против гепатита В. Роль кишечных инфекций, микоплазмы, бета-гемолитического стрептококка в развитии ЮРА большинством ревматологов не признается. Однако известно, что эти инфекции являются причиной развития реактивных артритов, которые могут трансформироваться в ЮРА. Роль вирусной инфекции в развитии хронических артритов менее очевидна. Известно, что более 17 вирусов способны вызывать инфекцию, сопровождающуюся развитием острого артрита (в том числе вирусы краснухи, гепатита, Эпштейн-Барра, Коксаки и др.).
В развитии хронических артритов этиологическая роль вирусов не доказана. Наследственную предрасположенность к ЮРА подтверждают семейные случаи этого заболевания, исследования близнецовых пар, иммуногенетические данные.
Опасен ли ювенильный ревматоидный артрит?
При ЮРА у 40-50% детей прогноз благоприятный, может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Однако, обострение заболевания может развиться спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение заболевания. У детей с ранним началом заболевания и подростков с положительным ревматодным фактором высок риск развития тяжелого артрита, инвалидизации по состоянию опорно-двигательного аппарата. У больных с поздним началом возможна трансформация заболевания в анкилозирующий спондилит. У 15% больных с увеитом возможно развитие слепоты. Смертность при ЮРА очень низка и отмечается при отсутствии своевременного лечения, присоединении инфекционных осложнений или развитии амилоидоза.
Как проявляется ювенильный ревматоидный артрит?
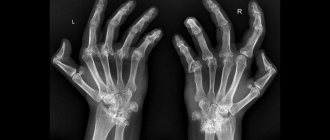
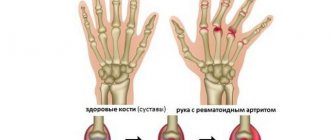
Основным клиническим проявлением заболевания является артрит. Поражение суставов проявляется болью, припухлостью, деформациями и ограничением движений, повышением температуры кожи над суставом. У детей наиболее часто поражаются крупные и средние суставы, в частности коленные, голеностопные, лучезапястные, локтевые, тазобедренные, реже – мелкие суставы кисти. Типичным для ЮРА является поражение шейного отдела позвоночника и челюстно-височных суставов.
Патологические изменения в суставе характеризуются развитием реакций воспаления, которые могут приводить к разрушению хрящевой и костной ткани суставов, сужению суставных щелей (пространства между концами костей, образующих суставы) вплоть до развития анкилозов (сращения суставных поверхностей костей, образующих суставы).
Помимо поражения суставов могут отмечаться следующие внесуставные проявления:
- Повышение температуры тела, иногда до высоких цифр; развивается, как правило, в утренние часы, может сопровождаться ознобом, усилением болей в суставах, появлением сыпи. Падение температуры нередко сопровождается проливными потами. Лихорадочный период может продолжаться недели и месяцы, а иногда и годы и нередко предшествует поражению суставов.
- Сыпь может быть разнообразной, не сопровождается зудом, располагается в области суставов, на лице, груди, животе, спине, ягодицах и конечностях, быстро исчезает, усиливается на высоте лихорадки.
- Поражение сердца, серозных оболочек, легких и других органов. Клиническая картина поражения сердца при ЮРА: боли за грудиной, в области сердца, а в ряде случаев – болевой синдром в верхней части живота; чувство нехватки воздуха, вынужденное положение в постели (ребенку легче в положении сидя). Субъективно ребенок жалуется на чувство нехватки воздуха. У ребенка наблюдается бледность и посинение носогубного треугольника, губ, пальцев рук; раздуваются крылья носа, отеки голеней и стоп. При поражении легких у больных может отмечаться затруднение дыхания, влажный или сухой кашель. При поражении органов брюшной полости беспокоят боли в животе.
- Увеличение лимфатических узлов может отмечаться до 4-6 см в диаметре. Как правило, лимфатические узлы подвижные, безболезненные.
- Увеличение размеров печени, селезенки.
- Поражение глаз типично для девочек с ЮРА младшего возраста. Отмечаются покраснение глаз, слезотечение, светобоязнь, неровный контур зрачка, снижение остроты зрения. В конечном итоге может развиться полная слепота и глаукома.
- Задержка роста и остеопороз являются одним из проявлений ЮРА. Задержка роста особенно выражена при длительном и активном течение заболевания. При остеопорозе отмечается снижение плотности кости и повышение ее ломкости. Он проявляется болями в костях. Одним из тяжелых проявлений остеопорпоза является компрессионный перелом позвоночника.
Как диагностируют ювенильный ревматоидный артрит?
Диагноз ювенильного ревматоидного артрита основывается на результатах осмотра пациента врачом-ревматологом и комплекса лабораторных и инструментальных методов исследования.
Лабораторные и инструментальные методы обследования. Анализ периферической крови (содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов — СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы); анализ иммунологических показателей (концентрация иммуноглобулинов A, M, G, С-реактивного белка, ревматоидного фактора, наличие антинуклеарного фактора — АНФ). Всем больным проводится электрокардиография, ультразвуковое исследование брюшной полости, сердца, почек, рентгенологическое обследование грудной клетки, пораженных суставов, при необходимости позвоночника, кресцово-повздошных сочленений. Также всем детям с поражением суставов проводится обследование на наличие инфекций: бета-гемолитического стрептококка, бактерий кишечной группы (иерсиний, шигелл, сальмонелл), паразитов (токсоплазм, токсокарр и др.), вируса герпеса и цитомегаловируса, хламидий. При появлении трудностей в постановке диагноза проводится иммуногенетическое обследование. При длительном приеме обезболивающих и гормональных препаратов необходимо проведение эзофагогастроскопии. Консультация окулиста и осмотр щелевой лампой показано всем детям с поражением суставов.
Какие существуют методы лечения и профилактики ювенильного ревматоидного артрита?
Лечение ювенильного ревматоидного артрита представляет серьезную проблему и должно быть комплексным, включающим соблюдение режима, диеты, лекарственную терапию, лечебную физкультуру и ортопедическую коррекцию.
Цели терапии ЮРА:
- подавление воспалительной активности процесса
- исчезновение системных проявлений и суставного синдрома
- сохранение функциональной способности суставов
- предотвращение или замедление разрушения суставов, инвалидизации пациентов
- достижение ремиссии
- повышение качества жизни больных
- минимизация побочных эффектов терапии
Медикаментозная терапия ЮРА делится на два вида: симптоматическая (нестероидные противовоспалительные препараты и глюкокортикоиды) и иммуносупрессивная (подавляющая иммунитет). Применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикоидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает разрушения суставов. Иммуноподавляющая терапия приостанавливает развитие деструкции, уменьшает инвалидизацию.
Нестероидные противовоспалительные препараты (НПВП)
У детей наиболее часто используются диклофенак, напроксен, нимесулид, мелоксикам. Лечение только НПВП проводится не более 6-12 нед, до постановки достоверного диагноза ЮРА. После этого НПВП следует обязательно сочетать с иммуноподавляющими препаратами. При длительном применении НПВП или превышении максимально допустимой дозы возможно развитие побочных эффектов.
Глюкокортикоиды
Глюкокотикоиды относятся к гормональным препаратам. Они оказывают быстрый противовоспалительный эффект. Глюкокортикоиды используются для внутрисуставного (метилпреднизолон, бетаметазон, триамсинолон), внутривенного (преднизолон, метилпреднизолон) введения и приема внутрь (преднизолон, метилпреднизолон).
Нецелесообразно начинать лечение больных ЮРА с назначения глюкокортикоидов внутрь. Они должны назначаться при неэффективности других методов лечения. Не рекомендуется назначать глюкокортикоиды внутрь детям до 5 лет (особенно до 3 лет), а также в подростковом возрасте, это может привести к выраженной задержке роста.
Внутривенное введение глюкокортикоидов (пульс-терапия) быстро подавляет активность воспалительного процесса у больных, используется в основном при наличии системных проявлений ЮРА.
Иммуносупрессивная терапия
Иммуносупрессивная терапия занимает ведущее место в лечении ревматоидного артрита. Именно от выбора препарата, сроков назначения, длительности и регулярности лечения часто зависит прогноз для жизни пациента и для течения заболевания. Иммуносупрессивная терапия должна быть длительной и непрерывной, начинаться сразу после установления диагноза. Отменить препарат можно в том случае, если больной находится в состоянии клинико-лабораторной ремиссии не менее 2 лет. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Основными препаратами для лечения ЮРА являются метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания. Они отличаются высокой эффективностью, достаточно хорошей переносимостью и низкой частотой вызываемых побочных эффектов даже при длительном (многолетнем) приеме.
Циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮРА достаточно редко в связи с высокой частотой тяжелых побочных эффектов. Гидроксихлорохин, D-пеницилламин, соли золота практически не применяются в связи с недостаточной эффективностью.
При лечении иммунодепрессантами проводится контроль общего анализа крови (содержания эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы) — 1 раз в 2 недели. При снижении количества лейкоцитов, эритроцитов, тромбоцитов ниже нормы, при повышении уровня мочевины, креатинина, трансаминаз, билирубина выше нормы – иммунодепрессанты отменить на 5-7 дней, после контрольного анализа крови, при нормализации показателей – возобновить приём препарата.
Биологические агенты
Последние достижения науки позволили создать новую группу лекарств – так называемых биологических агентов. К ним относятся: инфликсимаб, ритуксимаб. Данные препараты являются высоко эффективными для лечения определенных вариантов течения ЮРА. Лечение этими препаратами должно проводиться только в специализированных ревматологических отделениях, сотрудники которых имеют опыт применения подобных лекарственных средств.
Хирургическое лечение
Хирургическое лечение показано при развитии выраженных деформаций суставов, затрудняющих выполнение простейших повседневных действий, развитии тяжелых анкилозов. Основным хирургическим вмешательством является протезирование суставов.
КАК ПРЕДОТВРАТИТЬ ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ?
Предотвратить развитие ЮРА невозможно в связи с отсутствием данных о причинах его возникновения.
Для предотвращения развития обострений заболевания необходимо соблюдение следующих правил:
- Избегать инсоляции (нахождения на открытом солнце, независимо от географической широты).
- Избегать переохлаждения.
- Стараться не менять климатический пояс.
- Уменьшить контакты с инфекциями.
- Исключить контакт с животными.
- Больным ЮРА противопоказано проведение любых профилактических прививок (кроме реакции Манту) и использование всех препаратов, повышающих иммунный ответ организма (ликопид, тактивин, полиоксидоний, иммунофан, виферон, интерферон и других).
Симптомы артрита детей
Основным симптомом всех видов артритов является боль в пораженном суставе. Ее характеристика может отличаться в зависимости от причины возникновения болезни и индивидуальных особенностей организма. Однако каждое заболевание имеет свои особенности, заключающиеся в излюбленной локализации, интенсивности боли, наличии деформации суставов и т.д. В таблице приведена дифференциальная диагностика суставного синдрома при разных артритах. Это поможет родителям сориентироваться в разнообразии симптоматики и, ничего не упустив, вовремя обратиться к детскому ревматологу.
| Характеристика / Болезнь | ЮРА | Ревматический артрит | Ювенильный анкилозирующий спондилоартрит | Реактивный артрит |
| Локализация | Мелкие суставы (кисть, стопа) | Большие суставы (плечевой, локтевой, коленный) | Суставы ног с вовлечением в процесс спины | Колени, стопы |
| Интенсивность | Выраженная | Выраженная | Умеренная | Выраженная |
| Особенности | Симметрическое поражение, утренняя скованность больше 30 минут | Асимметрическое поражение, мигрирующий характер боли | Снижение подвижности позвоночника | Сочетание с воспалением конъюнктивы, половых органов, асимметрическое поражение |
| Деформации суставов | Деформации по типу «лебединой шеи», «ласт моржа» | Образование деформаций не характерно | Окостенение суставов позвоночника с потерей подвижности | Деформации образуются крайне редко |
Кроме суставного синдрома, разные артриты могут сопровождаться и другими признаками:
- классические симптомы воспаления – покраснение, отек, снижение функциональной активности, повышение локальной температуры кожи над очагом поражения;
- лихорадка до 38-39оС;
- мышечная боль;
- утренняя скованность – необходимость разрабатывать пораженные суставы после пробуждения;
- увеличение в размерах близлежащих лимфатических узлов.
Снижение функции суставов может проявляться хромотой, невозможностью удерживать ручку, карандаш, выполнять бытовые действия.
Прогноз при реактивном артрите
Продолжительность реактивного артрита невелика — от нескольких дней до нескольких недель. При правильно подобранном и своевременном лечении прогноз благоприятный, удается сохранить состояние суставов и органов, которое наблюдалось до болезни.
Острый или подострый реактивный артрит при респираторной инфекции (ОРЗ, ОРВИ) быстро излечивается при помощи антибиотиков и НПВП. В хронической форме заболевание может вызывать приобретенные пороки сердечно-сосудистой, нервной системы, провоцировать болезни почек, легких и глаз.
Осложнения реактивного артрита встречаются нечасто и характерны для агрессивного течения заболевания у генетически предрасположенных пациентов. Чаще всего встречается эрозивное поражение суставов, деформация стопы, рецидивы или хронификация РеА. Иногда наблюдается недостаточность аортального клапана, катаракта и другие осложнения, которых можно избежать благодаря соблюдению клинических рекомендаций по реактивному артриту.
Причины артрита у детей
Артриты у детей могут быть следствием влияния как внутренних, так и внешних факторов. Чаще всего болезнь развивается на фоне следующих ситуаций:
- Перенесенные вирусные или бактериальные инфекции. Особенно опасны воспалительные процессы в пищеварительном тракте или мочевыделительной системе.
- Аутоиммунные нарушения. Ювенильный ревматоидный артрит является следствием неправильного функционирования иммунной системы, когда образуются агрессивные иммунные клетки против собственных тканей.
- Травмы и оперативные вмешательства с нарушением правил асептики и антисептики. Ушибы, открытые переломы, гематомы увеличивают риск развития воспаления в суставе.
- Генетическая предрасположенность. Предопределяет сниженную резистентность соединительной ткани к неблагоприятному внешнему воздействию (особенно опасна дисплазия соединительной ткани).
- Механическое повреждение внутрисуставных тканей на фоне ожирения, слишком интенсивных занятий спортом и подъем ребенком непомерных тяжестей.
Мнение эксперта
Ревматологи подчеркивают, что артриты у детей являются очень коварными заболеваниями, которые способны приводить к инвалидизации ребенка. Стойкие деформации суставов могут остаться на всю жизнь и тем самым снижать трудоспособность пациента. Именно поэтому нужно вовремя обращаться к ревматологу за специализированной помощью, направленной точно в цель. Раннее начало терапии способствует снижению рисков развития осложнений. Кроме того, длительность лечения на начальных стадиях болезни существенно короче, чем в запущенных случаях.
Возможные осложнения
Несмотря на то, что у большинства пациентов ювенильный артрит протекает без осложнений, с наступлением длительной ремиссии, всегда существует риск возникновения осложнений
.
Несвоевременное обращение за медицинской помощью, а также отказ или отклонение от назначенного лечения могут привести к развитию ряда серьезных осложнений, среди которых:
- стойкое нарушение подвижности сустава, являющееся причиной инвалидности;
- развитие сердечно-легочной недостаточности;
- тяжелые нарушения работы зрительной системы;
- инфекционные осложнения.
Диагностика артрита у детей
Установление диагноза артрита начинается еще на этапе первичной консультации. Врач оценивает общее состояние ребенка и детализирует жалобы, проводит осмотр и оценивает функциональную активность пораженных суставов.
Для установления причины заболевания ревматолог назначает лабораторные и инструментальные методы обследования:
- Общий и биохимический анализ крови. Оценивается выраженность воспалительного процесса в организме.
- Анализ крови на специфические маркеры воспаления – антистрептолизин О, фибриноген, С-реактивный белок.
- Анализ крови на HLA-B27. Этот маркер указывает на анкилозирующий спондилоартрит.
- Анализ крови на цитруллинированный виментин (MCV) – маркер ревматоидного артрита.
- УЗИ пораженных суставов. Врач оценивает объем синовиальной жидкости, размеры полости сустава, состояние поверхностей хрящей.
- Рентгенография пораженных суставов. Это исследование необходимо для оценки степени поражения костной ткани.
- МРТ суставов. Показано в трудных клинических случаях.
Еще одним эффективным методом диагностики является артроскопия. Это инвазивная эндоскопическая процедура, которая предусматривает введение в полость сустава тонкого зонда с видеокамерой на конце. С его помощью врач осматривает патологический участок изнутри. Главным минусом такой процедуры является ее инвазивность. Поэтому артроскопия назначается в последнюю очередь, когда неинвазивные методы обследования не могут помочь в установлении объективного диагноза.
При выявлении симптомов поражения других органов и систем ребенка осматривают смежные специалисты – кардиолог, ортопед, инфекционист, офтальмолог.
Методы диагностики артроза стопы
Если у вас есть подозрение на артроз стопы у вашего ребенка, не откладывайте с диагностикой заболевания. Чем раньше вы узнаете, что это и как лечить, тем больше шансов, что выздоровление пройдет в максимально быстрые сроки и принесет минимум хлопот.
Для того, чтобы исключить похожие по симптомам заболевания, врач может назначить вам пройти анализ крови или другие лабораторные исследования. Чаще всего при диагностике больных отправляют делать рентгеновский снимок, который покажет сужение суставных щелей и изменение хрящевых тканей. Также оценить внутреннее состояние суставов помогает оценить артроскопия. Если после всех исследований и осмотров, ребенку ставят диагноз артроз стопы, то лечение назначает врач исходя из стадии заболевания. Обычно лечении выбирают комплексное.
Лечение артрита у детей
Артрит у детей – патология, требующая комплексного лечения. Кроме купирования болевого синдрома, перед врачом стоит задача нормализовать функцию иммунной системы пациента и предотвратить переход болезни в хроническую стадию в тех случаях, когда это возможно. Для этого используются преимущественно консервативные методы лечения.
Консервативное лечение
Независимо от типа артрита консервативная терапия направлена на решение следующих задач:
- Устранение боли и воспаления в пораженных суставах.
- Выведение из организма продуктов жизнедеятельности микроорганизмов, ставших причиной болезни.
- Оптимизация функции иммунной системы.
- Восстановление функции пораженного сустава.
- Предотвращение развития контрактур и деформаций.
Достичь этих целей с помощью одних лишь медикаментов не всегда возможно. Поэтому ревматологи используют комплексный подход, включающий следующие компоненты:
- Противовоспалительные препараты. Они включают как обычные нестероидные противовоспалительные средства, так и гормоны. Иногда пациентам назначаются препараты «тяжелой артиллерии» — цитостатики. Однако в педиатрии их стараются избегать из-за побочных эффектов.
- Физиотерапия. Упор делается на локальные противовоспалительные и восстанавливающие процедуры – УВЧ, магнитотерапия, ультразвук.
- Массаж и ЛФК.
- Бальнеотерапия, отдых в курортных зонах.
Комплексное влияние на пораженные суставы в частности и организм в целом способствуют активации внутренних защитных механизмов и, следовательно, более быстрое восстановление суставов. При своевременном обращении к врачу удается справиться с болезнью и предотвратить развитие осложнений.
Хирургическое лечение
Операции по поводу артрита в детской практике проводятся крайне редко. Они показаны только при органической деформации суставов и стойких контрактурах.
Чем могут помочь родители
Артроз и его формы – это заболевание, с которым ребенку придется сосуществовать долгие годы. Поэтому на плечи родителей ложится забота о том, как научить сына или дочку правильному питанию и режиму дня, а также привить нужные, полезные привычки.
- Чтобы предупредить лишний вес, столь опасный для суставов, важно наладить рацион питания – обогатить его овощами и фруктами, молочной продукцией, убрав мучное и шоколад.
- По назначению врача желательно принимать витамины, включающие кальций.
- Специалист порекомендует специальную гимнастику для суставов, которую придется выполнять регулярно во избежание рецидивов.
- Задача родителей – обеспечить сыну или дочке правильное рабочее место (стул с прямой спинкой), а также позаботиться о кровати с жестким основанием или ортопедическим матрасом (в зависимости от формы заболевания).
- Большое значение имеет и обувь: она должна быть изготовлена из качественных материалов.
Самое главное для заботливого родителя – найти грамотного врача, который не только назначит лечение, но и обнаружит первопричину остеоартроза в столь раннем возрасте. Только так удастся удержать заболевание под контролем и приостановить прогрессирование. Так, если источник проблемы – сбои в работе эндокринной системы, необходимо, в первую очередь, вернуть баланс гормонов, а если колени страдают от излишнего веса – придется предложить ребенку строгую диету.
Как бы там ни было, если ваш ребенок жалуется на боли в колене, локте или другом суставе, не занимайтесь самолечением. Чем раньше вы попадете на прием к хорошему ортопеду, тем больше шансов у вашего наследника на полноценную жизнь, полную физической активности!
Профилактика артрита у детей
Профилактика артритов предполагает устранение провоцирующих факторов. Конечно, изменить собственную ДНК никто пока не может. Однако можно вовремя лечить ангину, избегать контактов с больными ОРВИ людьми, рационализировать физические нагрузки, избегая непосильного перенапряжения.
При наличии в семье родственников, страдающих артритом, рекомендуется хотя бы раз в год посещать ревматолога и сдавать базовый набор анализов для выявления доклинических изменений. Это позволит вовремя начать терапию, если будет диагностирована патология.
Вопросы
- Какой врач занимается лечением артрита у детей?
Выявлением и лечением артрита занимается детский ревматолог. - Всегда ли при артритах развиваются деформации?
Стойкие деформации характерны для ювенильного ревматоидного артрита и анкилозирующего спондилоартрита. Однако они возникают не всегда. Основой профилактики деформации является своевременное обращение к врачу и целенаправленное лечение. - Можно ли вылечить артрит народными средствами?
Народная медицина не является научно обоснованной формой лечения. Это означает, что прогнозировать действие тех или иных лекарственных растений на организм ребенка не представляется возможным. Используя методы народной медицины, теряется драгоценное время, и патологический процесс может принимать агрессивное течение. Для эффективной борьбы с артритами требуется применение медикаментозных средств, направленных на прерывание порочного круга имеющихся в организме изменений. Народная медицина может выступать в роли вспомогательной терапии, но никак не базовой, и только после консультации с лечащим врачом. - Всегда ли надо пить «гормоны» при артритах у детей?
Гормональная терапия назначается детям только с определенными формами артритов при наличии абсолютных показаний.
Клинические рекомендации
В связи с тем, что точные причины возникновения заболевания не могут быть установлены, клинические рекомендации носят исключительно общий характер и прежде всего направлены на исключение вероятности повтора обострения болезни.
В целях сохранения достигнутых результатов лечения, важно совмещать терапию с наблюдением у специалиста-реабилитолога
, который поможет разработать план действий по сохранению функциональных возможностей сустава.
Среди основных рекомендаций стоит выделить:
- повышение бдительности и усиление мер по обеспечению достаточно уровня тепла организму;
- исключение вероятности стрессовых ситуаций;
- систематическое посещение лечащего врача, даже при условии благоприятного лечения.
Соблюдение рекомендаций позволяет замедлить или вовсе остановить процессы рецидива патологических процессов.
Источники
- Ревматология: Клинические рекомендации / под ред. Акад. РАМН Е.Л. Насонова. – 2-е изд., испр. и доп. — М.: ГЭОТАР-Медиа, 2010. – 752 с.
- Assier E., Boissier M.-C., Dayer J.-M. Interleukin-6: from identification of the cytokine to development of targeted treatments. Joint Bone Spine 2010;77(6):532–6.
- Nam J.L., Wintrop K.L., van Vollenhoven R.F. et al. Current evidence for the management of rheumatoid arthritis with biological disease-modifying antirheumatic drugs: a systemic literature rewires informing the EULAR recommendations for the management of RA.