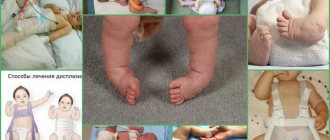
Врожденный вывих бедра и дисплазия
К каким врачам обращаться
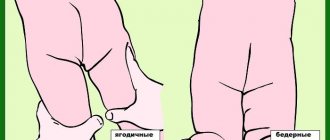
Клиническая картина заболевания бывает стертой, поэтому посещать детского ортопеда на первом году жизни ребенка нужно обязательно.
Лечение врожденного вывиха бедра
Лечение подбирается индивидуально для каждого маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года.
Основная задача консервативной терапии заключается в правильном сопоставлении и фиксации головки бедренной кости в вертлужной впадине с целью обеспечения правильного формирования сустава в дальнейшем. К стандартным методам лечения относят:
- Широкое пеленание
– две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, что позволяет сохранять положение разведения и сгибания под углом 60-80°. - Подушка (шина) Фрейка
– специальное ортопедическое приспособление, которое размещается и закрепляется между ногами ребенка, что позволяет зафиксировать бедра в отведенном положении под требуемым углом (90⁰ и более). Ношение шины Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава в случае подтвержденной дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано. - Мягкие стремена Павлика
являются самым щадящим для тазобедренного сустава и самым удобным для ребенка и родителей ортопедическим изделием, рассматривается как золотой стандарт детской ортопедии. Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава. - Функциональные жесткие гипсовые повязки
накладывают при высоком вывихе бедра у детей раннего возраста, нелеченных подвывихах у детей 1-1,5 лет с наличием приводящей контрактуры мышц бедра. - Отводящие шины
могут быть применены для полной стабилизации сустава. Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну – специальных устройств, которые не позволяют ребенку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы носят и при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.
Параллельно проводится физиотерапевтическое лечение и при необходимости массаж. Стоит отметить, что при лечении дисплазии тазобедренных суставов маленький пациент долго не начинает ходить. В этот момент важно, чтобы родители не форсировали этот процесс.
Оптимальный возраст для начала консервативного лечения — первые дни жизни ребенка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, поэтому врачи рекомендуют оперативное вмешательство.
Хирургическое вмешательство назначают детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра. В послеоперационный период ребенку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
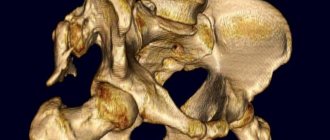
Нужно понимать, что врожденный вывих бедра — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава.
В отдельных случаях решить проблему помогает закрытое вправление вывиха. Этот метод наиболее результативен, если возраст ребенка до 24 месяцев, но он не отменяет последующего ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения дисплазии тазобедренного сустава проблема будет обнаруживаться снова и снова. В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
Осложнения
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедра могут привести к хромоте и инвалидности. В запущенных случаях речь нередко идет только об устранении болевого синдрома и восстановлении способности опираться на ногу.
Если своевременно не устранить дисплазию, то у ребенка могут развиться остеохондроз, сколиоз, нарушение осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Возникновение рецидивов вывихов и подвывихов бедра чаще всего связано с ранним прекращением скелетного вытяжения и преждевременной нагрузкой на поврежденную конечность. Это влечет за собой неблагоприятные последствия, резко нарушающие статико-динамическую функцию конечности, и требует нередко длительного, тяжелого и упорного восстановительного лечения. Эндопротезирование тазобедренного сустава позволяет успешно решать проблемы, но проведение такой операции возможно лишь у взрослых пациентов с уже сформировавшимся скелетом.
Профилактика врожденного вывиха бедра
Обязательным является ортопедическое обследование новорожденных. Нельзя туго пеленать ребенка, насильственно выпрямлять ножки, преждевременно ставить малыша на ноги.
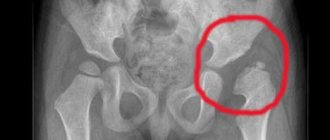
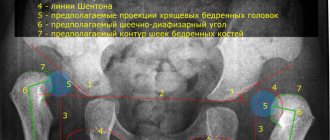
Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
На формирование ядер окостенения влияет, в первую очередь, активность. Рекомендуется ежедневно делать с ребенком гимнастику сразу после рождения. Это должна быть обычная, статическая нагрузка, когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендуют «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
При своевременно начатом лечении удается полностью устранить врожденный вывих бедра или даже предупредить его развитие, если дисплазия была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребенка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
Источники:
- А.Г. Баиндурашвили, С.Ю. Волошин, А.И. Краснов Врожденный вывих бедра у детей грудного возраста. Клиника, диагностика, консервативное лечение и реабилитация. Санкт-Петербург, СпецЛит, 2016, 103 С.
- Лечение высокого врожденного вывиха бедра у детей младшего возраста. Клинические рекомендации. Общероссийская общественная организация ассоциация травматологов-ортопедов России, Москва, 2014.
- Камоско М.М., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста. Том II. Выпуск 4. 2014. С. 51-60.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Польза парафинотерапии для лечения детской дисплазии ТБС
Действие вещества, используемого для парафинотерапии при дисплазии тазобедренных суставов у детей, заключается в том, что при нагревании происходит впитывание энергии, распределяющейся в равной степени по всей плоскости кожного покрова. Вследствие этого происходит увеличение температуры тела в зонах применения средства до 2°С, интенсивное распаривание пор, а также активизирование деятельности желез наружной секреции. Проведение процедуры обеспечивает выброс значительного количества пота, с включением вредных элементов, накопившихся в результате развития воспалительного процесса.
Сразу после выполнения сеанса парафинотерапии кожа, лишенная обилия влаги, энергично впитывает воду. Это способствует повышению качества и упругости наружного уровня эпидермиса. При остывании средство стягивается, возбуждающе воздействуя на кожу, усиливая работу системы кровообращения.
Следует учитывать: токсины, выделяющиеся вместе с потом, всасываются в парафин. В связи с этим любая следующая манипуляция предполагает применение чистого продукта без добавления использованного сырья.
Подготовительные действия
Для лечения дисплазии ТБС применяется кюветный тип аппликаций. Манипуляция выполняется в условиях стационара или дома. В состав лекарственной смеси входит:
- косметический парафин — 0.5 кг,
- озокерит — 0.25 кг,
- вазелиновое масло — 1 шт.
Кроме раствора для выполнения процедуры требуется плотная медицинская клеенка для формирования в ней застывшей массы.
Клеенка для формирования парафиновой массы
Домашний лечебный раствор готовится с помощью двух эмалированных емкостей разных размеров. В большую кастрюлю следует налить воды меньше половины общего объема. В другую тару поместить раскрошенное основное сырье, добавить вазелиновое масло и поставить в тару с водой. Полученную конструкцию поместить на 60 минут на плиту для расплавления на слабом огне. Средство необходимо систематически помешивать деревянной лопаткой.
Пока готовится лечебный раствор для терапии ДТС, нужно сделать наполнитель для смеси. Для этого из концов клеенки создают бортики, которые закрепляют по краям с помощью прищепок или других зажимов. Для подстраховки полученную форму кладут на металлический противень или широкий поднос.
Растопленную массу переливают в заготовку из клеенки на уровень в 1 см. Спустя 10-15 минут она загустеет. Чтобы избежать ожога, следует проверить готовность средства, осторожно проколов его по центру зубочисткой. Застывшее лекарство извлекают и используют по назначению.
Заранее стоит позаботиться о месте выполнения процедуры. На ровную плоскость расстилают толстый плед или одеяло. Сверху раскладывают тонкую ткань, на нее помещают полученное средство. Сверху можно положить ситцевую пеленку.
Виды аппликаций на основе парафина
Метод аппликации представляет собой прикладывание на пораженную зону определенных лекарственных средств. Применение данного терапевтического способа при лечении дисплазии ТБС заключается в тепловом воздействии на поврежденные районы тела.
Существует несколько видов манипуляций с использованием парафина:
- Кюветный. Массу расплавляют, переливают в просторную емкость до застывания и прикладывают на пораженную зону кожи.
- Марлевый многослойный. Пропитанный жидкой лечебной смесью марлевый отрез, сложенный в несколько слоев, распределяют по требуемой поверхности тела, оставляют на определенное время. Манипуляцию рекомендуется делать трижды.
- Наслаивание. Многоуровневое нанесение средства при помощи малярной кисти.
Рекомендованный период терапии парафином
Делать лечебные парафиновые аппликации на тазобедренные суставы грудничку желательно уже с первых месяцев жизни. Своевременное выявление патологии с помощью рентгеновского аппарата предоставит возможность устранить заболевание при комплексном подходе к решению проблемы.
В соответствии с уровнем сложности отклонений потребуется продолжительный лечебный курс, составляющий более 6 месяцев парафинотерапии. Врач назначает от 10 до 20 процедур, выполняющихся через день. Затем идет перерыв на протяжении месяца, после чего терапия возобновляется.
Важно соблюдать непрерывность в лечении, наблюдать за процессом и строго выполнять врачебные рекомендации.