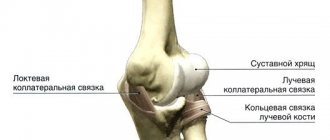
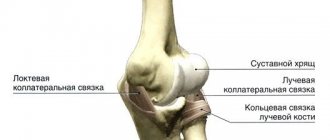
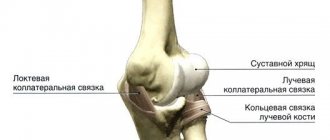
Латеральный и медиальный эпикондилит — это похожие заболевания, с локализацией в верхних конечностях. Эпикондилит вызывает боль и функциональные нарушения и, как правило, возникает в результате определенной физической активности, связанной с профессиональной и спортивной деятельностью. Латеральный, первоначально описан Моррисом, как «теннисный локоть» в 1882 году. В настоящее время, «теннисный локоть» может возникнуть у людей при выполнении любой деятельности, которая сопровождается многократным сгибанием и разгибанием предплечья в локте с нагрузкой. Медиальный, который обычно называют «локоть гольфиста», может возникнуть у спортсменов метателей диска, теннисистов, а также у рабочих, профессии которых связаны с повторяющимися нагрузками (например, столяры). Латеральный встречается в 7-10 раз чаще, чем медиальный эпикондилит. Оба вида (латеральный и медиальный) наиболее часто встречаются в возрасте 40 — 50 лет жизни, как у женщин так и мужчин.
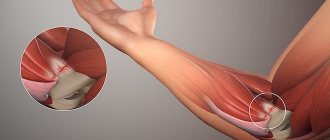
Латеральный эпикондилит чаще всего является результатом повторяющихся микротравм, но может возникнуть в результате прямой травмы. Достаточно распространен среди теннисистов, особенно непрофессионалов, у которых отсутствие нормальной техники движений является провоцирующим фактором. Латеральный эпикондилит вызывается повторяющимися сокращениями мышц-разгибателей предплечья разгибателей, особенно в месте прикрепления, в результате чего происходят микроразрывы с последующей дегенерацией, недостаточной регенерацией, и как следствие тендиноз. Отсутствие васкуляризации на нижней поверхности сухожилия вносит дополнительный вклад в дегенерацию и тендиноз.
Изначально считается, что заболевание возникает от воспалительного процесса с участием радиальной плечевой сумки, синовиальной оболочки, надкостницы и кольцевой связки. В 1979 году Nirschl и Pettrone описали свои наблюдения как дезорганизацию нормальной архитектуры коллагена фибробластами, которые при недостаточной сосудистой сети в этой зоне вызывают процесс, названный ими ангиофибропластической гиперплазией, позднее описанный как «ангиофибропластический тендиноз». Со временем рубцовая ткань, возникающая вследствие этих процессов, замещает нормальную ткань, что еще больше ослабляет ткани, и подвергает их большему риску повреждений. Продолжение этого цикла травм и несовершенная регенерация ухудшают биомеханику, нарушают работу мышц и приводят к появлению симптоматики.
Эпикондилит – это дегенеративно-дистрофический процесс с вовлечением сухожилий разгибателей при латеральном и сухожилий группы мышц сгибателей-пронаторов при медиальном. Считается, что систематические нагрузки приводят к тендинозу. Микротравмы и частичные разрывы могут привести к значительному утолщению сухожилия. Диагноз выставляется на основании тщательного анамнеза физикального и инструментального обследования. У большинства пациентов удается снять воспалительный процесс назначением короткого курса НПВС и использованием ортезов. Методы лечения включают в себя также инъекции аутологичной крови или богатой тромбоцитами плазмы, экстракорпоральную ударно-волновую терапию, ионофорез и фонофорез с лекарственными препаратами, которые глубоко проникают в ткани.
Кроме того, в программу реабилитации включены
меры, способствующие постепенному увеличению мышечной силы, эластичности и функциональности, для того, чтобы вернуть трудоспособность или возможность продолжать занятия спортом. В реабилитации важно ликвидировать любые биомеханические нарушения, которые могли привести к изначальной травматизации.
Притом, что консервативное лечение нередко бывает успешным, иногда возникает необходимость инструментальных методов обследования, таких как МРТ или УЗИ. Эти исследования необходимы для верификации наличия кальцинатов, степени повреждения сухожилий, наличия костных разрастаний и при планировании оперативных методов лечения. Дифференциальный диагноз необходимо бывает провести при латеральном эпикондилите с переломом, остеоартрозом, туннельным синдромом. При подозрении на медиальный эпикондилит, необходимо исключить медиальной остеоартроз, повреждение медиальной связки и невропатию локтевого нерва, хотя эти состояния могут иметь место одновременно с эпикондилитом.
Как лечить?
Врач-ортопед к.м.н Литвиненко Андрея Сергеевич:
Программа лечения эпикондилитов составляется в зависимости от формы, стадии, наличия сопутствующих патологий. Комплекс мер включает: охранительный режим, медикаментозную терапию, физиотерапевтические процедуры, блокады, применение специальных фиксаторов. Комплексный подход позволяет восстановить функцию сустава, избежать хирургического вмешательства и вернуться к полноценной жизни.
К какому врачу обращаться?
- Лечением и диагностикой эпикондилитов занимаются:
- Врач травматолог-ортопед — основной специалист: ставит диагноз, назначает обследование, дает рекомендации, выполняет уколы, хирургические операции.
- Врач спортивной медицины – поможет подобрать правильный режим тренировок, даст советы по характеру допустимых нагрузок.
- Физиотерапевт — помогает подобрать и проводит необходимые физиотерапевтические процедуры.
- Специалист по лечебной физкультуре — необходим в восстановительном периоде для укрепления мышц, разработке движений в суставе.
На первый взгляд клиническая картина при эпикондилитах кажется безобидной, так как не вызывает мучительных болей или ярких признаков воспаления. По мере прогрессирования болезнь переходит в хроническую форму, пациенту становится тяжело поднимать и удерживать в руках даже легкие предметы. Со временем развивается атрофия мышц предплечья и ограничение подвижности в локтевом суставе.
Первая помощь
Эпикондилитам характерно постепенное развитие симптоматики, однако если после нагрузки или травмы локтя появились сильные боли, следует принять ряд мер:
- При появлении болевого синдрома рекомендуют прекратить нагрузку, и создать покой для локтевого и плечевого суставов, обездвижить руку, с этой целью можно использовать например косыночную повязку.
- В первые 24 часа прикладывать холод на 15-20 минут каждый час, с целью уменьшения отека и болевых ощущений.
- При нестерпимой боли, можно принять обезболивающее средство, использовать местно мази.
- При сохранении симптомов стоит обратиться к врачу.
Консервативное лечение
Консервативная терапия эффективна в 80-90% случаев, и при соблюдении всех рекомендаций врача, как правило, дает хорошие результаты, направлено на устранение болей, восстановление кровообращения в тканях, движений и мышечной силы. При эпикондилите, в первую очередь необходимо устранить провоцирующие факторы, перестроить тренировочный режим, исключить физические нагрузки, изменить режим труда и отдыха.
Текст описания видео
Лекарственная терапия
Включает препараты, которые применяют в виде мазей и гелей, компрессов, таблеток и уколов:
- Противовоспалительные мази — хорошо снимают локальное воспаление, облегчают симптомы, помогают снять напряжение в мышцах после нагрузок, эффективны на начальном этапе, применяют: вольтарен-гель, диклак, фастум-гель, траумель, курсом до 2 недель.
- Компрессы с димексидом — используют для уменьшения воспалительного процесса, болевого синдрома, припухлости тканей. Компресс прикладывают на 1-1,5 часа, вместе с димексидом добавляют новокаин, вольтарен-эмульгель.
- Нестероидные противовоспалительные средства (НПВС) — обладают обезболивающим эффектом, уменьшают воспаление, отек тканей, действуют на симптомы болезни. НПВС считают первым этапом в лечении эпикондилита, назначают мовалис, нимесил, найз, аркоксиа. Курс приема от 7 до 14 дней.
- Хондропротекторы и коллаген содержащие препараты — укрепляют сухожилия и мышцы, помогают в восстановлении суставного хряща, повышают эластичность тканей.
- Витаминные комплексы — содержат необходимые макро- и микроэлементы улучшают обмен веществ, ускоряют процесс выздоровления.
Инъекционные методики
- Кортикостероиды, гормональные препараты (дипроспан, кеналог, дексаметазон, гидрокортизон, бетаметазон), обладают выраженным противовоспалительным, противоотечным и болеутоляющим эффектом, обеспечивают эффект «на кончике иглы». Используют в растворе с новокаином или лидокаином (по составу блокады бывают одно- и многокомпонентными). Требуют применения строго по инструкции и назначению врача, так как обладают побочными действиями и рядом противопоказаний, применяют в виде лекарственных блокад, инъекцию делают непосредственно в область воспаленного надмыщелка и сухожилия. Назначают при выраженном болевом синдроме и неэффективности других методов, лечение носит симптоматический характер.
- Ряд авторов рекомендуют добавлять к классической блокаде, раствор лидазы для размягчения рубцовой ткани. Другие дополнительно добавляют гомеопатические препараты траумель-С, цель-Т, считается, что это снижает выраженность побочных эффектов гормонов.
- Уколы гиалуроновой кислоты, по данным некоторых авторов, улучшает скольжение сухожилий и отечность тканей. Однако в широкой практике не нашли применения, в виду низкой эффективности, сомнительности результата и дороговизны препаратов.
Лекарственная блокада при воспаленном надмыщелке
Методы ортобиологии
- Инъекции собственной плазмы крови пациента (PRP-терапия) — широко применяют в терапии эпикондилитов, эффект основан на введении в воспалительный очаг аутоплазмы обогащенной тромбоцитами с высоким содержанием биологически активных веществ (факторов роста клеток), что создает мощнейший противовоспалительный эффект в тканях, стимулирует регенерацию и кровоснабжение, ангиогенез (прорастание новых микрокапилляров).
- Плазмолифтинг — отечественная методика применения богатой тромбоцитами плазмы (БоТП), по эффективности не уступает ПРП-терапии. Нужно отметить, что после инъекций плазмы, боль может несколько усилиться, это нормальная реакция и проходит через 3-5 дней. В этот период к месту укола прикладывают холод, исключают нагрузку.
- SVF+PRP-терапия — технология применения клеток стромальной фракции, получаемых из собственной жировой ткани и плазмы, используют при неэффективности консервативных методик, с целью регенерации поврежденных сухожилий, купирования воспалительного процесса. Ряд авторов рассматривает метод, как крайний вариант перед хирургическим лечением.
Выводы
Эпикондилит – это распространенное заболевание, возникающее у лиц трудоспособного возраста и у спортсменов. Рецидивирующий характер течения, связанный с профессиональной или спортивной деятельностью, не только снижает качество жизни пациентов, но и может привести к вынужденной смене профессии.
Консервативные методы лечения заболевания не всегда позволяют достигать желаемых результатов. В ряде случаев пациенты вынуждены подвергаться хирургическому лечению и проходить курсы реабилитации после операции.
По данным разных авторов метод УВТ практически не вызывает побочных эффектов. Его можно считать альтернативой традиционному консервативному лечению и хирургической операции. А отдаленные наблюдения показывают отсутствие рецидивов заболевания. В целом, исследователи рекомендуют широко использовать УВТ при эпикондилите в амбулаторных условиях.
Физиотерапия
Физиотерапевтические процедуры показаны при всех формах заболевания, врач ортопед и физиотерапевт подбирают индивидуально каждому больному, Для скорейшего выздоровления рекомендуют комбинировать несколько методик. При этом учитывают течение болезни, наличие противопоказаний, особенности организма. физиолечение всегда проводят курсами от 3 до 15 сеансов, с различными интервалами между процедурами.
Сеанс ударно-волновой терапии
- Фонофорез с гидрокортизоном. Лекарство доставляют к воспалительному очагу с помощью ультразвука, Стимулируя кровоток и обмен веществ в тканях, гидрокортизон помогает снять отечность и оказывает противовоспалительный эффект. Результат виден уже после 3-5 процедур. Курс лечения включает 5,7 или 10 сеансов.
- Электрофорез. На воспаленную зону воздействуют электрическим током, дополнительно используют новокаин для уменьшения болевого синдрома. Под воздействием электрофореза происходит улучшение микроциркуляции крови, уменьшается воспаление и отечность сухожилий, лекарственные средства проникают глубже в ткани. Назначают 7-10 процедур, с интервалом 1-2 дня.
- Магнитотерапия. Магнитное поле стимулирует кровообращение и обменные процессы, уменьшает припухлость. Уже после нескольких сеансов движения в локтевом суставе становятся менее болезненными, уменьшается дискомфорт. Рекомендуют до 10-15 сеансов.
- Внутритканевая электростимуляция (ВТЭС). методика основана на способности электротока оказывать обезболивающий эффект. Один из электродов, в виде иглы размещают в области воспаленного надмыщелка и сухожилий, остальные размещают накожно, в области мышц предплечья. Продолжительность до 20-30 мин, курсовое лечение 5-7 сеансов, с интервалом 3-5 или 7 дней.
- Лазеротерапия, лучи лазера способны приникать глубоко в ткани и оказывать термо-эффект. Это помогает усилить кровоснабжение, снять воспалительную реакцию.
- Миостимуляция. Воздействие импульсного тока на мышечные волокна. Улучшает кровоснабжение и тонус мышц и сухожилий, помогает избежать атрофии.
- Дарсонваль. На локоть действуют электротоки малой силы и высокое напряжение. Капиллярное кровообращение ускоряется, улучшается отток лимфы, ткани восстанавливаются быстрее. Методика не нашла широкого применения.
- УВЧ. Методика воздействия высокочастотного электромагнитного поля. Тепловой эффект способствует притоку крови, активизированию обменных процессов.
- Ударно-волновая терапия при эпикондилите, действует на причины заболевания, основана на эффектах акустических волн, оказывать воздействие на патологические ткани — размягчает участки фиброза и солевые отложения в сухожилиях, усиливает местный кровоток, ускоряет восстановительные процессы, стимулирует синтез коллагена и эластина. Доказана эффективность до 96%, помогает именно вылечить болезнь, хорошо сочетается с другими методиками. На курс необходимо 5-7 сеансов.
- Криотерапия, лечение с помощью холода, помогает уменьшить локальный отек и болевые ощущения в остром периоде, за счет кратковременного спазма и последующего расширения микрокапилляров, улучшает кровоснабжение.
Методика внутритканевой электростимуляции по Герасимову при эпикондилитах, помогает купировать боль за несколько сеансов
Врач-ортопед к.м.н Холиков Тимур Вячеславович рекомендует:
Хорошие результаты дает сочетание ударно-волновой терапии с применением плазмы крови пациента обогащенной тромбоцитами (ПРП-терапия). Методика позволяет не только снять боль и воспаление, но и укрепить поврежденные эпикондилитом ткани, за счет стимулирования регенерации в сухожилиях и мышцах.
Внешняя иммобилизация
С целью обездвиживания и создания покоя, применяют различные способы фиксации сустава. Так при сильных болях, в острой стадии локоть фиксируют гипсовой или пластиковой лонгетой в функционально выгодном положении ( сгибание под углом 80-90 градусов), на срок 5-10 дней, саму руку размещают на косыночной повязке. Более длительный период не рекомендуют, так как это может привести к развитию контрактуры, как правило такого срока достаточно для стихания болевого синдрома. В иммобилизационном периоде рекомендуют выполнять упражнения для смежных суставов, для улучшения циркуляции крови. При необходимости лонгету переводят в съемную или заменяют эластичным бинтом.
Тейпирование
Применяют специальные эластичные клейкие ленты — тейпы, которые размещают накожно, по ходу мышечных групп предплечья и имитируют связочный аппарат сустава. Кинезиотейпирование обеспечивает функциональный покой локтю, уменьшает нагрузку на мышцы и сухожилия, облегчает боль, улучшает кровообращение и лимфоток в тканях. Методика нашла широкое применение в спорте, так как при некоторых видах эпикондилитов, позволяет не прекращать тренировки.
Бандажи и фиксаторы
Применяют специальные ортопедические изделия и для лечения, и для профилактики эпикондилита. В остром периоде и при сильных болях, для создания покоя применяют ортезы с блокируемым шарниром. Сустав получает дополнительную фиксацию, что уменьшает нагрузку и риск возникновения травмы. Бандажи рекомендованы при выполнении однотипных движений и физических нагрузках. Широкое применение получил бандаж с пневмо-подушкой, которая оказывает плавное давление на сухожилия, тем самым помогает разгрузить область воспаленного надмыщелка, изменить степень натяжения мышц при нагрузках.
Мягкий бандаж локтевого сустава
Что такое эпикондилит
Эпикондилит – это воспалительное (с последующей склонностью к тканевой дегенерации) поражение околосуставных тканей (состоящих из костей, надкостницы и сухожилий), начинающееся с места, в котором мышечные сухожилия предплечья прикрепляются к плечевой кости. Происходит это после длительного мышечного перенапряжения предплечья (часто в совокупности с сильной нагрузкой на них), вследствие чего околосуставные ткани постоянно травмируются (образуются микронадрывы), воспаляются и со временем рубцуются.
Дополнительно может произойти поражение шиловидного отростка лучевой кости, из-за чего страдают сухожилия мышц-сгибателей и разгибателей большого пальца руки. Возникает эпикондилит, как правило, на руке, являющейся для человека рабочей (на правой – для правшей и на левой – для левшей).
Провоцирующими эпикондилит факторами могут выступать:
- продолжительные по времени движения локтем в «режиме» сгибания-разгибания
- травмы локтевого сустава
- точечное мышечное перенапряжение
- нарушение местного кровоснабжения
- наличие некоторых костных патологий
Наиболее подвержены недугу представители профессий, предполагающих частые и длительные монотонные (обычно в «режиме» вверх-вниз) движения локтем (строители, маляры, массажисты, скрипачи, пианисты, профессиональные теннисисты и игроки в гольф). Рискуют получить эпикондилит и те, кто слишком фанатично форсирует проведение хозяйственных работ на своем дачном участке. По статистике, недуг чаще наблюдается у мужчин в возрастной группе 40-60 (иногда – от 30) лет.
Лечебная физкультура (ЛФК)
Рекомендуют выполнять специальные физические упражнения только после купирования воспалительного процесса. Комплекс лечебной гимнастики способствует восстановлению мышечного тонуса, эластичности сухожилий, улучшает кровоснабжение в тканях. Даже в тяжелых случаях не стоит исключать занятия ЛФК. Необходимо уделять не менее 20-30 мин в день, а лицам, чья работа связана с монотонной нагрузкой, такие упражнения стоит выполнять регулярно, даже при отсутствии болей.
Постизометрическая релаксация (ПИР) мышц проводится специалистом по ЛФК, или мануальным терапевтом, и заключается в плавном растягивании сухожилий и мышечных групп предплечья, с чередованием периодов сопротивления и покоя, а также выполнения специальных резистивных упражнений.
Перед тем, как выполнять упражнения, следует проконсультироваться с врачом. Занятия в период обострения или преждевременные тренировки приводят к перенапряжению мускулатуры и ухудшению состояния.
| Упражнения для кисти | Упражнения для кисти |
Охранительный режим
Актуален для всех видов заболевания и во время обострения, и в стадии ремиссии. Заключается в дозировании нагрузок и исключении провоцирующих факторов:
- Смена характера деятельности или условий труда. Систематическое перенапряжение мышц во время работы провоцирует развитие болезни, рекомендуют перевод на легкий труд. Например, при работе за компьютером, желательно чтобы локтевой сустав находился на столе, а коврик для мышки был оснащен специальным анатомическим валиком разгружающим кисть.
- Применение механизированных инструментов и автоматизация процесса, чередовать периоды работы и отдыха.
- Дозирование спортивных нагрузок и перестройка тренировочной программы. Монотонные движения, которые требуют резкого движения рук, исключают. Например, в теннисе, при появлении симптомов «теннисного локтя» рекомендуют пересмотреть технику удара, или подобрать оптимальный вес ракетки.
Не следует пренебрегать охранительным режимом. Эти несложные мероприятия помогут приостановить прогрессирование эпикондилита.
Каковы разновидности эпикондилита
Исходя из локализации очага воспаления, эпикондилит обычно разделяют на:
- наружный (или латеральный) – когда перенапряжение возникает в мышце, расположенной в предплечье снаружи, причем в воспалительный процесс вовлекается и латеральный надмыщелок плечевой кости;
- внутренний (или медиальный) – когда перенапряжение возникает в запястных мышцах-сгибателях, а в воспалительный процесс вовлекается медиальный надмыщелок плечевой кости.
Исходя из наличия провоцирующих заболевание факторов, эпикондилит обычно классифицируют на:
- травматический – когда частая травматизация околосуставных тканей происходит вследствие имеющихся у больного «фоновых» заболеваний (таких, как, например, локтевой артроз, либо шейный остеохондроз) или после повреждения локтевого нерва (с последующим рубцеванием травмированных тканей)
- посттравматический – когда воспалительный процесс начинается на фоне некорректного реабилитационного периода после травм (вывихов или растяжений) локтевого сустава
- хронический – когда длительное чередование обострений и рецидивов вызывает значительное ослабление мышц, что сопровождается незначительными болевыми ощущениями (часто наблюдается тянущая и ноющая боль)
Хирургическое лечение
Хирургическому лечению подлежат до 20% эпикондилитов. Показанием служит отсутствие положительной динамики в течение 6 месяцев консервативного лечения. Проводят несколько видов операций:
- Тенолиз, проводят с целью иссечения рубцовой ткани сухожилий и восстановления их свободного хода.
- Остеоперфорация кости в области надмыщелка, способствует миграции клеток костного мозга в очаг воспаления и уменьшению симптомов заболевания.
- Тенопластика — удлинение сухожилий разгибателей необходимо при выраженном спаечном процессе и невозможности восстановления работоспособности мышц предплечья.
- Артроскопия — малоинвазивная эндоскопическая операция, проводят через микроразрез, задача «очистить» ткани сухожилия от участков фиброза и спаек.
В послеоперационный период пациенту показана медикаментозная терапия, покой. На 7-14 сутки добавляют физиотерапевтические методы, легкие упражнения ЛФК. Через 3-4 месяца, больной возвращается к полноценной жизни.
Проведение хирургической операции, не гарантирует 100%-го результата, имеются примеры неудачных операций и рецидивов.
Профилактика заболевания
Является неотъемлемой частью лечения, и показана, даже после полного выздоровления:
- Соблюдение условий труда, периодический отдых после нагрузок предплечья и кисти;
- Дозирование или полное исключение монотонных нагрузок;
- Разминка перед занятиями спортом;
- Подготовка программы тренировочного режима при участии тренера по общей физической подготовке (ОФП);
- Обеспечение дополнительной защиты локтевого сустава с применением налокотников, тейпов, бандажей и фиксаторов.
Не следует забывать о выработке рабочей позы, правильного и безопасного положения рук во время работы.
Увеличение физической активности допускается только после полного прекращения болей через 6-8 недель. Также профилактическими мерами служат регулярное укрепление мышц предплечья, прием витаминно-минеральных комплексов.
Симптоматика.
Первые проявления, как правило, незначительны. Пациент испытывает периодический дискомфорт и неприятные ощущения после нагрузки плечевого сустава. Постепенно возникают и нарастают боли, которые беспокоят даже в состоянии покоя. Симптомы проходят самостоятельно в 90% случаях в течение 1-2 года.
- Болевая симптоматика носит определенный характер, похожа на жжение, достаточно интенсивная. Сначала она локализуется в области локтя, затем распространяется на предплечье и плечо. Есть вероятность возникновения отека. При латеральном эпикондилите боли возникают при разгибании кисти, при медиальном – при сгибании.
- Важный симптом – мышечная слабость, невозможность выполнения некоторых движений, связанных с захватом, удержанием предметов.
- Страдают функции всей конечности. Затруднено сгибание-разгибание предплечья, функции кисти и пальцев. Боли становятся нестерпимыми и длительными.
Источники литературы
- Аршин В.В. Ортопедические заболевания рук от функционального перенапряжения.: автореф. дис. д-ра мед. наук / Аршин В.В. -Самара, 1996.-39 с.
- Буйлова Т.В. Реабилитация при эпикондилитах плеча. Клинические рекомендации / Т.В. Буйлова, М.Б. Цыкунов // Вестник восстановительной медицины / — 2021. — №1 (71). — с. 80-84
- Букуп, К. Клиническое исследование костей, суставов и мышц / К. Букуп. — М., Медицинская литература, 2008. — 320 с.
- Воротников, А.А. Экстракорпоральная ударно-волновая терапия в лечении тендопатий верхних, нижних конечностей у пациентов с отягощенным соматическим статусом / А.А. Воротников, А.Н. Цымбал.
- Зулкарнеев, Р.Р. Ударно-волновая терапия травм и заболеваний опорно-двигательного аппарата / 6. Р.Р. Зулкарнеев, К.Е. Валеев, Ю. Р. Степанов // Казанский медицинский журнал/ — 2009. — №5(90). — C.753-754. 6. Каратеев, Ю.А. Ермакова // Современная ревматология. — 2015.-№ 3(9). — С. 33-42.
Диагностика эпикондилита
При диагностировании эпикондилита необходимо точно дифференцировать это заболевание с другими, имеющими практически схожую симптоматику. Поэтому доктор для постановки окончательного диагноза может руководствоваться данными, полученными при:
- первичном осмотре пациента (включая сбор анамнеза)
- прохождении симптоматических тестов (Велта и Томпсона)
- лабораторного исследования крови
- рентгенологического обследования
- магнитно-резонансной томографии