По статистике после 30 лет каждый четвертый человек испытывает боль в коленном суставе. После 50 лет с похожими жалобами к доктору обращаются примерно 70% граждан России. Болезнь возникает как у молодых, так и у пожилых людей. Сначала невыраженные болезненные ощущения не доставляют особого дискомфорта, но позже болевой синдром усиливается, и уже не только длительные пешие прогулки даются тяжело – пациенту с больными суставами трудно даже приподняться с кровати. Как лечить остеохондроз коленного сустава (ОКС), пока болезнь еще не приковала к постели?
Особенности остеохондроза коленного сустава
Остеохондроз коленного сустава является достаточно распространенной патологией, которая встречается в 60-70% всех известных случаев поражения.
Подавляющее большинство пациентов с диагностированным гонартрозом приходят к успешному результату, однако, встречаются случаи перехода патологии в хроническую форму.
Клиническая картина заболевания достаточно вариативна и зависит от имеющейся формы патологии. Симптоматика может проявляться не сразу, что обуславливает затруднение выявления патологии на начальных этапах развития.
Интересным фактом является то, что при развитии патологий в пубертатном периоде, болезнь может самостоятельно отступить, без применения дополнительных терапевтических средств, что обусловлено завершением этапа формирования костных тканей.
ЛФК
При остеохондрозе можно использовать лечебную физкультуру. Важно помнить, что ЛФК при остеохондрозе коленного сустава имеет свои особенности. Назначать занятия должен специалист. Также он обязан проследить за тем, чтобы пациент выполнял упражнения при остеохондрозе коленного сустава правильно.
Упражнения
Упражнения при остеохондрозе коленного сустава способствуют укреплению мышечных волокон. Одновременно физическая нагрузка на соединения колена должна быть умеренной.
Важно: Двигательная активность в этот период должна быть легкой. Упражнения не должны вызывать болезненность. Нагрузку и количество упражнений необходимо увеличивать постепенно. Выполняются упражнения при поражении колена в приседе или в горизонтальном положении туловища.
Желательно исключить подвижные игры и упражнения с отягощением больших весов. Убрать из жизни быстрое перемещение в пространстве.
Думать
Также нужно подумать о том, чтобы меньше использовать длительное время некомфортное положение тела. Неудобные позы нарушают циркуляцию крови в пораженном сочленении. Значит, сухожилие недополучит питательных вещества. Врачи рекомендуют во время лечения остеохондроза проводить занятия по 30 – 40 мин. за день. Рекомендовано разделить упражнения при остеохондрозе коленного сустава на несколько подходов, чтобы каждое занятие составляло 10 – 15 мин.
Патологические формы
На сегодняшний день принято выделять три формы патологии, отличающиеся между собой не только симптоматикой, но еще и течением патологических изменений:
- Болезнь Кенига
– воспаление хрящевой ткани с последующим отслоением от кости, что приводит к затруднению выполнения движений коленом. Форма чаще всего встречается среди пациентов подросткового и пожилого возраста.
- Заболевание Осгуд-Шляттера
– поражение бугристости большеберцовой кости с последующим утолщением хрящевых тканей колена, а также формирование болезненного образования, ограничивающего подвижность ноги. Патология чаще всего диагностируется у подростков, активно занимающихся различными видами спорта (атлетика, фигурное катание и пр.).
- Болезнь Ларенса-Юханссона
– характеризуется структурным нарушением надколенника, выражающимся в окостенении. Поврежденный участок заметен визуально, в связи с появлением отека. При пальпации пациент испытывает сильную боль.
Вероятные причины возникновения
Среди вероятных причин развития патологических процессов колена, стоит выделить:
- возрастные особенности
– механический износ и естественное старение тканей обуславливает разрушение хрящей у пациентов старше 60 лет;
- повышенная масса тела
– чем больше вес, тем быстрее изнашиваются суставы. Риски возникновения патологии при избыточной массе тела в несколько раз выше;
- наследственный фактор
– обуславливает развитие патологических процессов преимущественно для молодых людей;
- повышенные физические нагрузки
– основная причина развития патологии у людей, чья работа связана с повышенными нагрузками на нижние конечности.
Стоит также отметить существование повышенных рисков возникновения болезней опорно-двигательного аппарата после перенесенных операций и травм.
Операция
В некоторых случаях из-за разрушения сочленения возможно только эндопротезирование. Чтобы новое сочленение работало, как родное, следует тщательно подготовиться к операции. Нужно укрепить мышцы. Также важен послеоперационный период. В это время также следует выполнять упражнения на тренажерах под присмотром специалиста.
У хирургического лечения есть достоинства и недостатки. Улучшение наблюдается быстрее, но все же есть определенный риск.
Чаще всего операции проводят такими методами:
- Артроскопия. Процедура считается малоинвазивной эндоспокической. Восстановление внутрисуставных структур обычно проходит быстро, без осложнений.
- Остеотомия. Предполагает урезание кости, коррекцию оси конечности, сращивание костей. На сращивание костей уходит много времени. Достоинством процедуры считается откладывание на будущее эндопротезирования.
- Протезирование. Операция считается большой. Концы суставных костей вырезают, поверх них располагают металлические части протеза. Процедура позволяет устранить боль, восстановить большую мобильность сочленения.
Симптоматика заболевания
Среди общих клинических симптомов остеохондроза коленного сустава стоит выделить:
- болевые ощущения
– классический признак, интенсивность проявления которого определяется степенью развития патологических процессов;
- проявления локального характера
– незначительный отек;
- ограниченная подвижность
– первоначально возникает ограничение активных движений (ходьба и бег), а затем и пассивных (согнуть/разогнуть конечность с посторонней помощью);
- характерный хруст при выполнении движении
– преимущественно в первые часы после пробуждения, исчезающие в процессе повышения дневной активности;
- хромота переходящего характера
, переходящая в постоянный.
Классификация
Исследования американских ревматологов позволили разработать классификацию существующих видов поражений, которая учитывает не только причины возникновения патологии, но еще и особенности ее локализации.
1. Первичный/идиопатический
- локальный;
- генерализованный (с вовлечением нескольких участков опорно-двигательного аппарата).
2. Вторичный коленный
По причине:
- посттравматический;
- врожденный;
- вызванный поражением системы костных тканей.
По локализации:
- локальный;
- генерализованный.
3. Третичный
- вызванный эндокринными патологиями;
- вызванный нейрогенной артропатией.
Важно отметить, что вариативность форм и похожесть клинической картины обуславливает необходимость диагностической консультации сразу нескольких специалистов, среди которых: ревматолог, травматолог, ортопед.
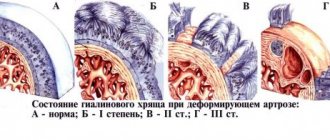
Степени развития патологии
Интенсивности поражения определяет три степени остеохондроза коленного сустава, каждая из которых характеризуется определенным набором симптомов.
Остеохондроз коленного сустава 1 степени
Начальный этап развития заболевания. Симптомы на этом этапе – практически отсутствуют.
Двигательная активность провоцирует незначительные болезненные ощущения.
В связи с тем, что ткани только начинают деформироваться, визуально определить нарушения на рентгенологическом снимке – достаточно сложно.
Остеохондроз коленного сустава 2 степени
В связи с прогрессированием процесса разрушения тканей, болевые ощущения усиливаются, мышцы ослабевают, возникают спазмы.
Деформация при становится визуально заметной, пациент испытывает достаточно сильную боль и хруст при ходьбе.
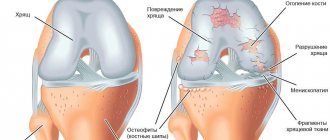
Остеохондроз коленного сустава 3 степени
Патологические процессы прогрессируют, сопровождаясь ярковыраженными болевыми ощущениями, что обусловлено практически полным разрушением хрящевой ткани и оголением кости.
Прогресс патологии вынуждает пациента ставить нижнюю конечность определенным образом, что нарушает двигательную активность.
Болевые ощущения при не покидают пациента даже в состоянии покоя.
Диагностика
Для исключения артритов, тендинитов, тендовагинитов, у которых симптоматика схожа с артрозом, проводится дифференциальная диагностика. С помощью инструментального обследования выясняется состояние коленного сочленения и его функциональная активность. Проводится рентгенография. На снимке заметны все изменения: остеофиты, сужения суставной щели, деформация костных структур.
Более детально об уровне поражения хрящей можно узнать после КТ, УЗИ, МРТ. Исследования помогут узнать о локации воспаления в мягких тканях, мышцах, связках и сухожилиях.
Лечение остеохондроза коленного сустава
Вне зависимости от степени заболевания, мероприятия по искоренению патологических процессов должно нести комплексный характер.
Определить оптимальный план лечения может только специалист, с учетом анамнеза пациента и особенностей течения патологических процессов.
ВАЖНО! Самолечение может стать причиной усугубления ситуации и привести к необратимым последствиям.
Медикаментозная терапия в лечении остеохондроза коленного сустава
Лечение остеохондроза коленного сустава
определяется с учетом индивидуального плана, проработанного специалистом.
Особо важными и эффективными в медикаментозной терапии принято считать НВПС (нестероидные противовоспалительные средства), среди которых препарат «Артрадол».
Кроме того, в комплексе могут быть назначены такие препараты, как:
- анальгетики;
- хондропротекторы;
- миорелаксанты.
Лечебная физкультура (ЛФК), как метод комплексного лечения остеохондроза коленного сустава
Особое место в комплексной терапии занимают занятия физической культурой.
Использование гимнастических упражнений способствует улучшению кровообращения и активизации обменных процессов, снимая спазм и укрепляя связочный и мускульный аппарат.
Лечебная физкультура
приходится кстати в подострый период, когда болевые ощущения ослабевают.
Важным моментом применения лечебной физкультуры является строгое соблюдение рекомендаций лечащего врача и ограничение резких движений, а также монотонных нагрузок.
Физиотерапия в лечении остеохондроза коленного сустава
Физиотерапия позволяет облегчить болевые ощущения, а также способствует улучшению кровообращения.
Среди наиболее эффективных физиотерапевтических процедур принято выделять такие, как:
- электротерапия
– воздействие током, обеспечивающее согревающего эффекта и улучшение кровотока;
- ударно-волновая терапия
– точечное воздействие акустическими волнами, способствующее активизации обменных процессов и уменьшению отечности;
- вибротерапия
– воздействие вибрацией на пораженные ткани, применение которого возможно лишь при 1 и 2 степени остеохондроза коленного сустава;
- воздействие лазером
– улучшает кровоток, снимая воспалительные процессы.
Важно отметить, что физиотерапевтические процедуры являются лишь неотъемлемой частью комплексного лечения, а также способствуют ускорению процесса выздоровления и сокращают период медикаментозного воздействия.
Хирургическое лечение остеохондроза коленного сустава
Поддается ли коррекции последняя степень остеохондроза коленного сустава? Определенно.
В ситуации, когда консервативные методы не дают должных результатов, на помощь приходит хирургическое вмешательство, ключевой задачей которого является сохранение функциональных возможностей.
Выбор операционной методики основывается на степени развития патологических процессов и определяется с учетом индивидуальных особенностей конкретной клинической картины:
- Высверливание пораженных тканей
– применяется при условии отсутствия воспалительных процессов. Метод отличается особо высоким процентом эффективности.
- Фиксация костной ткани винтами
– реализуется при наличии полуподвижных фрагментов, однако, имеет достаточно высокие риски осложнений.
- Закрепление крупных кусков доступными методами
– пластика тканей, с использованием собственной хрящевой ткани, позволяющая восстановить функциональность конечности.
Физиотерапия
Чтобы снять состояние обострения рекомендована физиотерапия при остеоартрозе. Его целью считается снижение спазмов мышц, уменьшение болей, снятие скованности сочленений, устранение контрактур. В зависимости от вида воздействия физиотерапии при остеохондрозе их делят на следующие процедуры:
- Общего действия. В группу включены иглорефлексотерапия, электросон;
- местные. Предполагает воздействие на зону сочленения. Эта группа включает электрофорез с медпрепаратами, лазеротерапию, термотерапевтический методод воздействия на сустав, диадинамотерапией, магнитотерапию, введение медикаментозных противовоспалительных препаратов под влиянием ультразвукового воздействия;
- способствующие избавлению от реактивного синовита. В группу включены воздействие на организм пациента высокочастотного электромагнитного поля, метод электротерапии, заключающийся в воздействии на организм гальванизации и медикаментов, а также ультрафиолетовое воздействие;
- устраняющие тугоподвижность соединения. Группа включает такие процедуры: ультрафонофорез, электромиостимуляция, лекарственный электрофорез, тракционная терапия.
- Также важное место отводится массажу. Он оказывает обезболивающий эффект, снимает воспаление, способствует восстановлению функций сочленения. Также благодаря массажу понижается напряжение мышц, улучшается их трофика, повышается сила, тонус.