Применять лечение остеомиелита народными средствами лучше всего по согласованию и под наблюдением лечащего врача. Поскольку это серьезное заболевание, которое характеризуется воспалением костного мозга, то и последствия могут быть разные. На фоне переутомления, переохлаждения или травмирования активизируются вредоносные микроорганизмы, вызывающие воспалительные процессы.
Рецепты народной практики помогут облегчить симптомы.
Причины возникновения остеомиелита
Остеомиелитом называют воспалительное поражение всех структур кости и прилегающих тканей. Обычно такой патологический процесс сопровождается остеолизом и остеонекроз. Кость размягчается и постепенно разрушается вследствие инфицирования с последующим нарушением кровоснабжения в ней, что и называют остеолизом. Из-за того же нарушения кровоснабжения развивается остеонекроз, то есть отмирание клеток кости.
Среди причин возникновения остеомиелита можно выделить несколько групп:
- травматические — переломы, вывихи или другие поражения в анамнезе, поспособствовавшие повреждению кровеносных сосудов и нарушению кровоснабжения в конкретном участке кости;
- социально-экономические — низкий уровень жизни сопровождается риском пристрастия к вредным привычкам, представители маргинальных верст в большей мере рискуют столкнуться и с травмами костей, и с неподобающих их лечением, и с последующим заражением ран;
- терапия кортикостероидными гормонами — эти препараты могут применяться для лечения самых разных заболеваний и некоторые исследования указывают на взаимосвязь их длительного применения и остеонекроза;
- наличие сопутствующих болезней, в частности болезней крови.
Причинами перехода острого воспалительного процесса кости в хроническую форму оказываются:
- ошибки в лечении (назначение антибиотиков без определения чувствительности),
- ранняя отмена антибиотиков,
- позднее проведение остеоперфорации,
- отсутствие комплексного лечения,
- некачественное дренирование,
- истощение организма сопутствующими заболеваниями,
- простудные заболевания.
Клинические наблюдения показывают, что хронические очаги инфекции в миндалинах, кариозных зубах, мочевых путях, половых органах являются факторами, которые провоцируют гематогенный остеомиелит, особенно при травмах, переохлаждении, переутомлении, истощении организма и авитаминозе.
Различают гематогенный остеомиелит, при котором микробы в костный мозг попадают с током крови из воспалительного очага в организме, и травматический остеомиелит, возникающий при открытых переломах, огнестрельных травмах, гнойных повреждениях костей.
Возбудителем остеомиелита бывает золотистый стафилококк, реже — стрептококк, протей, синегнойная палочка и др.
По клиническому течению выделяют:
- острый остеомиелит (обычно гематогенного происхождения),
- хронический остеомиелит:
- первично хронический,
- вторично хронический — следствие острого гематогенного остеомиелита, костной гнойной раны при открытых огнестрельных переломах вследствие неполноценного первичной обработки раны или ошибок в лечении; реже развивается на фоне тяжелого состояния пациента со значительным угнетением иммунной системы.
Острый гематогенный остеомиелит возникает преимущественно в детском и подростковом возрасте, то есть это заболевание растущего организма. Микрофлора из явного очага инфекции (пупочный сепсис, пиодермия, ссадины, рана, фурункул, карбункул, флегмона, рожа) или скрытой латентной инфекции (хронический тонзиллит, хроническое воспаление мочевых путей, кариозные зубы и др.) разносится током крови в длинные трубчатые кости. В зоне риска оказывается область метафизов, где есть широкая разветвленная сеть сосудов и замедленное течение крови, и синусы эпифизов. Исследования показали, что в эпифизах и метафизах конечных сосудов не бывает, а существует широкая сосудистая сетка анастамоза с диафизарными сосудами, поэтому эмболическая теория патогенеза гематогенного остеомиелита потеряла основательность.
Исследования других ученых показали, что микробы с синусов, где они оседают (особенно при остеопорозе), проникают в околососудистые пространства, где и начинается воспаление. Возникает отек, гнойная инфильтрация вокруг сосудов, клетчатки, системы каналов остеона (гаверсовых каналов) определенного участка кости. Процесс заполнения происходит в замкнутом пространстве с прочными стенками, что приводит к быстрому нарастанию внутрикостного давления, который блокирует сначала венозную, а потом артериальную сетку с развитием ишемического некроза и прогрессированием гнойно-некротического процесса в кости. Следовательно, при остеомиелите остеонекроз возникает не вследствие эмболизации сосудистой сети, а вследствие внесосудистой окклюзии через сжатие сосудов воспалительным инфильтратом во внесосудистой клетчатке. Внутрисосудистые процессы носят вторичный характер.
Нарушение кровообращения при остеомиелите имеет генерализированный характер. О нарастании внутрикостного давления свидетельствует боль. При остеомиелите внутрикостное давление увеличивается в 4-5 раз по сравнению с нормой. Боль исчезает сразу после нанесения декомпрессионных перфоративных отверстий в кости. Экспериментальные исследования показали, что длительное введение чужеродного белка приводит к венозному стазу, повышенной экссудации, отеку клетчатки, что в общей сложности становится причиной внутрикостной гипертензии и создают условия для оседания микробов в кости с последующим развитием воспалительного процесса — остеомиелита. Патоморфологические изменения при гематогенном остеомиелите возникают в костном мозге, вокруг сосудов в каналах остеона, бедра, в костной ткани, прилегающих мягких тканях, суставах. Чаще всего очаг воспаления возникает в метафизе и начинается с отека костного мозга, сжатия сосудов, замедления скорости кровотока. Сжатие вен ведет к расширению артериальной сетки капилляров, выхода в околососудистое пространство элементов крови. Возникает дегенерация и распад клеток костного мозга нарастает внутрикостное давление, нарушается внутрикостное кровообращение, нарастает остеопороз.
Иногда возникают тотальные некрозы кости. Надкостницы утолщаются и отслаиваются гноем, который проник из костномозгового канала. Постепенно надкостницы разрушаются, и гной выходит в прилегающие мягкие ткани, в них возникает некроз, тромб, артерииты с узурацией сосудистой стенки, развиваются кровотечения. С метафиза воспалительный процесс проникает в эпифиз, и гной по лимфатическим сосудам, разрушив хрящ, проникает в полость сустава. Возникает гнойный артрит.
Для гематогенного остеомиелита характерно, что одновременно с воспалительными, некротическими, дегенеративными процессами происходят активные репаративные процессы: замещение очага некроза молодой соединительной тканью, новообразованными сосудами с последующим появлением остеобластов из внутренних слоев надкостницы, костного мозга, которые дифференцируются и формируют молодую костную ткань.
В трети случаев острый процесс переходите в подострый и хронический с формированием очага костной деструкции и секвестрами.
Клинические проявления остеомиелита:
- типичным для заболевания является сезонность, а именно переходный период от лета к осени-зиме и от зимы к весне-лету, когда отмечаются нестабильность погоды, частые простудные заболевания, снижение защитных свойств организма, авитаминоз, повышение сенсибилизации;
- болеют преимущественно дети, юноши, молодые люди;
- часто заболевание начинается с продрома — больной жалуется на слабость, дети теряют живость, капризничают, ухудшается аппетит, возникает вечерний озноб, проливной пот;
- в подавляющем большинстве случаев начало заболевания острое, напоминает острую общую инфекцию — возникает озноб, высокая температура тела, у маленьких детей нередко бывает помрачение сознания, частый пульс, низкое артериальное давление;
- в случае токсической формы в течение первых дней может наступить смерть, как при септическом шоке;
- лицо у больных гиперемировано, на коже появляются петехии или сыпь, дыхание учащается и становится поверхностным.
Гематогенный остеомиелит может быть изолированным или множественным (с поражением нескольких костей):
- начало острое, температура тела достигает 39 °С,
- отсутствуют промывные поты, а озноб не бывает таким интенсивным и частым,
- отсутствуют проявления раздражения центральной нервной системы;
- в пораженной кости возникает сильная распирающая боль;
- лицо бледнеет, губы цианотичны, язык обложен, сухой,
- нарастают головная боль, общая слабость, тахикардия, тахипноэ, исчезает аппетит.
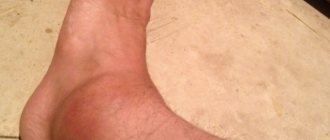
Клинически после затихания острых проявлений остеомиелита состояние больного почти нормализуется, исчезают симптомы воспаления. Но со временем в результате переохлаждений, простудных заболеваний, травм, недостаточности питания, воспалительных заболеваний мочеполовой системы в месте поражения кости снова появляется нарастающая боль, отек, покраснение кожи, болезненность при пальпации, температура тела повышается до 38°С, в крови нарастает лейкоцитоз, увеличивается СОЭ, часто открываются свищи с выделением гноя. Нередко из гнойных свищей выходят мелкие секвестры.
Травматический остеомиелит — это осложнения инфицированной раны при открытых, огнестрельных переломах или послеоперационное осложнение.
Среди микрофлоры, которая приводит к травматическому остеомиелиту, чаще всего выделяют протей, стафилококк, стрептококк и синегнойную палочку (около 54% случаев). В клиническом течении выделяют острый, подострый и хронический (гнойно-некротический) остеомиелит, который может иметь следующие фазы:
- активная с наличием свища;
- фаза обострения с выраженными признаками местного или общего воспаления;
- фаза затухания, устойчивой ремиссии (отсутствие свищей и проявлений гнойно-воспалительного процесса).
При травматическом остеомиелите вокруг очага воспаления кости возникают значительные изменения в прилегающих мягких тканях, а именно — свищи, язвы с обнажением или без обнажения кости, наличием дефекта мягких тканей (гнойно-некротическая рана), дном которой есть кость, и, наконец, трофическая язва.
Клинические закономерности состояния ран и открытых переломов свидетельствуют, что после правильно проведенной первичной хирургической обработки на третьи сутки состояние больного улучшается — снижается температура тела, уменьшается отек, имеются незначительные кровяные выделения, лейкоцитоз тоже снижается, нет тенденции к повышению СОЭ. В области повреждения отсутствует пульсирующая боль, постепенно боль вообще утихает. На 10-12-е сутки рана заживает.
Острая стадия остеомиелита длится более 2-3 месяца, затем она переходит в подострую. Общее состояние больного улучшается, снижается температура тела, исчезают озноб, боль, уменьшается отек мягких тканей, появляется аппетит. Рана очищается, исполняется грануляциями, эпителизируется по периферии, уменьшается в размере. Формируется свищ с умеренным гнойным или серозно-гнойным отделяемым.
На рентгенограмме видно отграничения патологического очага, периостальные наслоения, формируемые секвестры. Губчатые секвестры частично рассасываются. Если в течение 4-6 месяцев процесс в кости не затухает, остеомиелит переходит в хроническую стадию.
Методы диагностики
Уже при первичном осмотре и изучении жалоб пациента врач может сделать предварительное заключение о состоянии его здоровья. Но точную информацию удастся получить только после проведения полноценной диагностики. Она включает такие методы:
- развернутый лабораторный анализ крови — явно показывает признаки острого воспалительного процесса;
- рентгенография — оказывается информативной только к концу второй недели течения болезни, когда в костной ткани можно заметить патологические изменения;
- радиоизотопное сканирование — проводится на начальных этапах заболевания;
- МРТ или КТ — проводятся по показаниям для уточнения диагноза.
В целом выявить болезнь при полноценной правильно организованной диагностике несложно. Главное — подобрать эффективное лечение остеомиелита и начать его как можно раньше, исключая вероятность развития осложнений.
Как лечить остеомиелит?
Лечение остеомиелита должно предприниматься как можно раньше, желательно и вовсе с первых часов заболевания — это обеспечит лучшие последствия.
Обнаружив гематогенный остеомиелит, безотлагательно назначают антибиотики широкого спектра действия (например, гентамицин, мефоксин, канамицин). В зависимости от остроты заболевания и состояния больного антибиотики вводят внутриартериально, внутривенно, внутримышечно и внутрикостно. При проведении антибиотикотерапии обязательным является профилактика кандидомикоза.
Кроме антибактериальной терапии в первые дни после диагностики необходимо сделать остеоперфорацию кости в месте поражения. Остеоперфорацию делают спектродрелью или трехгранным шилом с обязательным раскрытием костномозгового канала. Остеоперфорация обеспечивает отток гноя, снижает внутрикостное давление, это в свою очередь уменьшает нарушения сосудистой сетки кости и локализует очаг поражения. В последние годы остеоперфорация выполняется лазерными лучом. Методика проще, щадящая, имеет значительную бактерицидную и гемостатическую способность.
Обязательно проводится иммобилизация конечности. Кроме того, на участок воспаленной кости накладывают компрессы с 30-50% раствором димексида, который кладут на кожу, смазанную антибиотиковой мазью или мазью гидрокортизона или гепарина.
Антибиотикотерапия и остеоперфорация проводится на фоне повышения резистентности организма. Для этого назначают активную иммунизацию вакцинами, стафилококковым анатоксином, гипериммунным стафилококковым гамма-глобулином, антистафилококовой плазмой. В случае нарастания анемии переливают кровь от доноров, которых предварительно иммунизировали стафилококковым анатоксином.
Широко используют в лечении витаминотерапию и протеолитические ферменты. Для уменьшения интоксикации назначают низкомолекулярные декстраны, белковые препараты, инфузионную терапию с учетом необходимости нормализации водно-электролитного баланса, кислотно-щелочного состояния.
Благодаря своевременному комплексному патогенетическому лечению более 92% больных с гематогенным остеомиелитом выздоравливают.
Лечение хронического остеомиелита исключительно хирургическое. Перед операцией обязательно делают фистулографию, чтобы выявить ходы свищи и затеков, которые необходимо вырезать. После этого с помощью долот или фрез раскрывают секвестральную коробку, удаляют секвестры, патологическую грануляционную ткань. Освежаются ветви секвестральной коробки, придают ей ладьевидную форму и тампонируют костными трансплантатами, консервированными низкими температурами с антибиотиками. Рану зашивают с обязательным дренированием.
Когда поражен весь периметр кости, проводят резекцию пораженной зоны, проксимальнее или дистальнее места резекции делают остеотомию кости, накладывают компресионно-дистракционный аппарат и свободный трансплантат постепенно подтягивают к дистальному или проксимальному отломкам. Возникает костная мозоль, заполняющая дефект новой здоровой костной тканью.
Несмотря на достижения антибактериальной терапии, решение проблемы лечения хронического остеомиелита костей остается одной из трудных задач. Лечение больных хроническим остеомиелитом следует проводить комплексно, исходя из общего состояния больного, сопутствующих заболеваний, возраста, состояния мягких тканей, характера поражения кости. При хроническом остеомиелите всегда костная рана и костная полость гноится, их стенки не спадаются, внутренняя поверхность стенок некротизирована с явлениями воспаления. Полость всегда заполнена различным количеством гноя, патологическими грануляциями, секвестрами. Прилегающие мягкие ткани инфильтрированы, с наличием одной или нескольких свищей.
Такая костная рана не имеет условий для самозаживления, а только способствует ухудшению общего состояния больного, подавлению иммунитета. Кроме того, при частых простудных заболеваниях, переохлаждении постоянно возникают рецидивы, обострения патологического процесса. Учитывая это основным методом лечения является хирургический. Он заключается в тотальном удалении патологически пораженных тканей кости и мягких тканей.
Способы хирургического вмешательства
Самый распространенный вариант хирургического лечения — это вскрытие очага для отведения гнойных масс и промывания тканей антибактериальными, антисептическими растворами. Это позволяет облегчить общее состояние пациента, свести к минимуму риски распространения патологической жидкости по организму, повысить эффективность медикаментозной терапии.
В сложных ситуациях или при хронической форме заболевания врачи могут проводить удаление части костной ткани со всеми последующими процедурами, которые предусмотрены для таких случаев в рамках хирургического лечения. Это промывание полости специальными растворами, проведение пластики кости, установка дренажа. Также на восстановительном этапе проводится поддерживающая медикаментозная терапия.
Операции выполняют под общим наркозом.
С какими заболеваниями может быть связано
Остеомиелит может возникать на фоне следующих заболеваний и нарушений:
- остеопороз,
- декомпрессионная болезнь,
- серповидно-клеточная анемия,
- миелопролиферативные заболевания,
- болезнь Гоше,
- системная красная волчанка,
- болезнь Крона,
- тромбозы,
- артериальная эмболия и васкулиты,
- фурункулез, карбункулез.
Также в основе остеомиелита лежит фактор травматизма. Но далеко не каждое повреждение целостности кости завершается остеомиелитом. Для развития заболевания необходимо два фактора — тяжелое инфицирование раны и повреждение кровоснабжения в поврежденном участке, чему перечисленные заболевания только способствуют.
Гематогенный остеомиелит становится пусковым механизмом возникновения таких тяжелых осложнений, как сепсис, метастатические гнойники в легких печени плевре, почках. Осложнением гематогенного остеомиелита также оказываются патологические переломы, вывихи в результате разрушения суставных концов.
Осложнения хронического посттравматическго остеомиелита:
- амилоидоз,
- деформации костей,
- тугоподвижность и анкилоз суставов,
- патологические переломы,
- малигнизация стенок свищей.
Солнечные ванны
Самые эффективные утренние процедуры.
Если позволяет сезон, то дополнительной терапией в борьбе с остеомиелитом будет согревание пораженной части тела солнечным теплом. На солнце необходимо пребывать до 10 часов утра, подставляя лучам открытую рану. Время процедуры должно составлять 10 минут, постепенно продолжительность можно увеличивать. Профилактические ванны оказывает обезболивающий эффект при остеомиелите.
Какими препаратами лечить остеомиелит?
Для лечения остеомиелита кроме всего прочего применяются:
- антибиотики широкого спектра действия
- гентамицин,
- мефоксин,
- канамицин;
- неогемодез,
- реополиглюкин,
- неокомпенсан;
- нативная плазма,
- протеин,
- аминопектиды,
- гидролизин;
Профилактические мероприятия
Профилактика заключается в простых советах, соблюдение которых поможет избежать ситуаций, когда требуется лечение остеомиелита. К основным рекомендациям относят:
- принятие мер для снижения вероятности получения травм. Именно они зачастую приводят к инфицированию костной ткани и всем вытекающим отсюда негативным последствиям;
- соблюдение правил личной гигиены — позволяет снизить риски попадания вирусной или бактериальной инфекции в организм;
- активный образ жизни и правильное питание для поддержания нормального состояния иммунной системы;
- своевременное и правильное лечение стоматологических заболеваний для исключения последующего распространения болезнетворных микроорганизмов;
- эффективная борьба с бактериальными инфекциями при их выявлении. При затяжном течении риски распространения болезнетворных микроорганизмов намного выше;
- принятие мер для снижения вероятности заражения вирусными инфекциями. На их фоне в отдельных случаях также могут развиваться воспалительные процессы.
Безусловно, придерживаться простых методов и правил профилактики намного легче, чем проходить продолжительное и достаточно серьезное лечение остеомиелита. Каждый должен проявлять должную заботу о своем здоровье, делая все возможное для снижения риска появления каких-либо проблем.
К каким докторам обращаться, если у Вас остеомиелит
- Травматолог
- Хирург
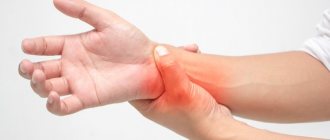
После начала лечения острые общие симптомы и симптомы интоксикации значительно уменьшаются и на первый план выступают местные симптомы, то есть боль в конечности, отек в месте поражения кости. Больной щадит конечность, предохраняет от движений и фиксирует ее в полусогнутом положении, при котором расслабляются мышцы-антагонисты и уменьшается острота боли. В области отека повышенная температура кожи и даже поверхностная пальпация вызывает обострение боли.
Постоянная боль приводит к нарушению сна.
Интенсивность боли в суставе нарастает с накоплением в суставной полости воспалительной жидкости (синовита). Во время пункции сустава получают гнойную синовиальную жидкость.
Рентгенологический контроль позволяет подтвердить клинический диагноз и выявить характер остеомиелитического очага. Но следует помнить, что в случае острого начала рентгенологические проявления в пораженной кости можно обнаружить не ранее чем через 2-3 недели от начала заболевания, а выраженность их зависит от тяжести воспалительного процесса и площади поражения кости.
В начале заболевания на рентгенограммах отмечается потеря костью губчатой и кортикальной структур с последующим формированием очага остеопороза с деструкцией, над которым возникает утолщение надкостницы.
Кроме параклинических методов диагностики значительное место отводится пункции кости, которая имеет не только диагностическое, но и лечебное значение, ведь перфорация кости приводит к снижению внутрикостного давления и уменьшению боли. При травматическом остеомиелите рентгенологическое исследование следует проводить в динамике заболевания, поскольку вначале деструктивные изменения в костной структуре не оказываются, а в дальнейшем они возникают.
На рентгенограмме — остеопороз, нарастающий некроз концов отломков, периостальные наслоения выше места перелома.
Правильное питание — залог быстрого выздоровления
Не стоит упускать из виду и диету. Ее соблюдение является обязательным условием успешного лечения. В целом пациентам дают базовые рекомендации:
- дробное питание — кушать 5-6 раз в день небольшими порциями;
- поддержание водного баланса — пить около 2,5 литров жидкости в день;
- витаминизированные продукты. Упор советуют делать на кисломолочную продукцию, фрукты и овощи, нежирные сорта рыбы и мяса. Блюда следует готовить на пару, в отварном или запеченном виде. Нужно избегать жирной и жареной пищи.
Правильное питание помогает обеспечивать организм необходимыми ему полезными веществами, давать силы для борьбы с болезнью. Поэтому в процессе терапии соблюдение перечисленных моментов — обязательное условие.
Лечение других заболеваний на букву — о
| Лечение обструктивного бронхита |
| Лечение ожирения |
| Лечение ожогов гортани |
| Лечение опоясывающего лишая |
| Лечение опухолей надпочечников |
| Лечение опухолей трахеи |
| Лечение ОРВИ |
| Лечение орхита |
| Лечение остеоартроза |
| Лечение остеомы |
| Лечение остеопороза |
| Лечение остеохондроза |
| Лечение остеохондропатии |
| Лечение острого живота |
| Лечение острой кишечной недостаточности |
| Лечение острой мезентериальной ишемии |
| Лечение острой почечной недостаточности |
| Лечение отека гортани |
| Лечение отита |
| Лечение отрубевидного лишая |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Желток и мед
Для приготовления лекарства использовать исключительно натуральный продукт.
Чтобы сделать компресс необходимо:
- Приготовить 500 г пчелиного продукта, по 450 г ржаной муки и сливочного масла, 7 желтков.
- Растопить мед.
- Взбить желтки.
- Добавить сливочное масло и муку.
- Все ингредиенты перемешать и слепить лепешку.
- Наложить компресс на больной участок, укрыть тканью и перевязать.
Целебный барбарис
Корнеплод владеет болеутоляющими и противовоспалительными свойствами.
Лечить недуг рекомендуется с помощью барбариса. Для приготовления отвара необходимо:
- Взять 150 г корня барбариса и 1,5 л воды.
- Корень очистить и порезать, положить в кастрюлю, залить литром воды.
- Варить 15—20 минут.
- Снять с огня.
- Настоять 5 часов и процедить.
- Принимать отвар по 2 ст. л. каждый день за полчаса до еды.
- Курс составляет 3 месяца, с перерывом в 4 недели.