Практически все пациенты после постановки диагноза задаются многочисленными вопросами о том, можно ли при коксартрозе вести свой привычный образ жизни и добавлять в него некоторые элементы спорта.
Если говорить в общих чертах, то большинству больных врач советует не резко, но кардинально менять свой привычный образ жизни, поскольку именно он является потенциальной причиной развития данной патологии в 80 % случаев. Малоподвижный образ жизни, избыточная калорийность рациона, отказ от занятий спортом, неправильная осанка и поставного стопы – это лишь небольшая часть, верхушка айсберга тех проблем со здоровьем, которые привели в итоге к разрушению тазобедренного сустава.
Первое, что нужно сделать после постановки диагноза – это подыскать опытного врача, желательно ортопеда или мануального терапевта. Он поможет разработать индивидуальный план терапии и реабилитации. На 1-ой и 2-ой стадии коксартроза возможно полное восстановление разрушенных тканей тазобедренного сустава. Но для этого нужно будет поменять образ жизни, устранить действие негативных факторов и провести полноценное восстановительное лечение с помощью методов мануальной терапии.
Если вам необходима подобная помощь, то в Москве вы можете прямо сейчас записаться на бесплатный прием к мануальному терапевту или ортопеду в нашей клинике. Врач проведет осмотр, ознакомиться с результатами проведенных обследований. Затем он составит для вас индивидуальный план лечения и реабилитации.
Для записи заполните форму внизу страницы или позвоните по указанному номеру телефона администратору. Он согласует с вами удобное для визита к доктору время.
Далее ответим на самые распространенные вопросы пациентов о том, что можно и что нельзя делать при выявленном коксартрозе (деформирующем остеоартрозе тазобедренного сустава).
Как оказать себе помощь при артрозе
Боли в ногах — серьёзная болезнь, коленные системы являются опорным механизмом организма. Входящие в состав кости, сухожилия, связки, восприимчивы к повреждениям, травмам. Болезни, связанные с ненормальной работой сустава, в том числе артроз, не позволяют пациентам нормально выполнять основные работы. Многим тяжело встать с кровати, спускаться, подниматься по лестнице, сидеть, управлять транспортным средством.
Важно настроиться на серьёзное, долгосрочное лечение, включающее традиционные методы, самостоятельное постоянное наблюдение за своим здоровьем. Чтобы следить за своим весом, за суставами в целом, не стоит отказываться от лечебной физкультуры
Когда ноги начинают болеть, диагноз артроз поставлен, мероприятия по устранению необходимо обсудить с врачом. После приступать к тренировкам
Чтобы следить за своим весом, за суставами в целом, не стоит отказываться от лечебной физкультуры. Когда ноги начинают болеть, диагноз артроз поставлен, мероприятия по устранению необходимо обсудить с врачом. После приступать к тренировкам.
Одним из лучших спортивных занятий является плавание, аквааэробика
Важно, чтобы упражнения проводились в воде с температурой не более 36°С
Какие физические упражнения можно делать дома
Для здоровья суставов и восстановления их функции рекомендуется заниматься лечебной физкультурой. Такие занятия не требуют много сил и времени, а также они не затратны финансово. В зависимости от стадии заболевания врач порекомендует те или иные упражнения.
Ходьба при артрозах
Большинство ортопедов практически единогласны: ходьба полезна при остеоартрозе коленных суставов. Она оказывает не только профилактическое воздействие, предупреждая возникновение болезни, но и является хорошим лечебным средством. Во время ходьбы происходит ряд позитивных изменений в организме:
- Улучшение кровообращения благодаря работе дыхательной и сердечно-сосудистой систем – а, значит, и увеличение доставки питательных веществ в хрящевую и костную ткань.
- Повышение тонуса работающих мышц.
- Укрепление связочного аппарата сустава.
- Исчезновение скованности.
- Расширение объема движений.
Но и в таком обычном занятии, как ходьба, есть свои ограничения. Нужно отметить, что при остеоартрозах колена 2–3 степени затруднительными могут стать длительные переходы, туризм, даже обычный поход с сумками из магазина. Хоть нагрузка на коленный сустав и значительно меньше, чем при беге, но не стоит пренебрегать мерами безопасности, перегружая больной сустав. Недлительные прогулки пешком – вот оптимальный вариант при остеоартрозе коленного сустава.
Бег и артроз коленного сустава
Известно, что при беге нагрузка на колено возрастает более, чем в пять раз по сравнению с обычным состоянием. Поэтому даже на фоне положительных моментов (повышение циркуляции крови, ускорение общих и локальных обменных процессов) перегрузки суставного аппарата оказывают значительно более негативный эффект. Это может привести к ускорению разрушения хряща и прогрессированию болезни.
Нельзя заниматься следующими активными видами спорта, которые включают бег:
- Футбол.
- Большой теннис.
- Хоккей.
- Баскетбол.
- Волейбол.
- Бадминтон.
- Горные лыжи.
Врачи однозначно утверждают, что при второй степени артроза коленного сустава бегать противопоказано. Даже при начальных изменениях в суставах польза бега поддерживается не всеми. Можно рекомендовать только легкие кратковременные пробежки. Но в любом случае стоит обязательно проконсультироваться с лечащим врачом для оценки соотношения польза-риск. Бегать или нет при артрозе коленного сустава – решит только квалифицированный специалист, рассмотрев все за и против каждого конкретного случая.
Можно ли приседать при артрозе коленного сустава?
Осторожно стоит отнестись и к приседаниям. Многие врачи при остеоартрозе колена не рекомендуют их проводить вообще, а другие – максимально ограничить, стараться, чтобы выполнялись следующие условия:
- Выполнять приседания таким образом, чтобы не полностью сгибать колени. В этом случае нагрузка на сустав меньше.
- Если приседать пока не рекомендуют, то можно выполнять такое упражнение: лежа на спине и не отрывая ее от поверхности пола, сгибать колено, стараясь подтянуть пятку к ягодице.
- Хорошо выполнять приседания при артрозах колена в воде, так как при этом нагрузка на сустав становится меньше.
Нужно помнить, что неправильные приседания даже у здоровых людей могут привести к дальнейшему развитию артроза коленного сустава. Поэтому следует выполнять упражнения согласно врачебным рекомендациям.
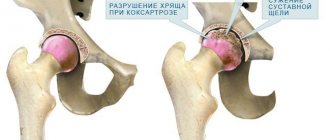
Как возникает деформирующий остеоартроз тазобедренного сустава?
Тазобедренный (т/б) сустав самый мощный в организме, несущий основную нагрузку в передвижении человека. Он обеспечивает большую подвижность, одновременно сохраняя стабильность под давлением всей массы тела. Такое давление — серьёзное испытание для суставного хряща, костного сочленения — вертлужной впадины подвздошной кости и суставной головки бедренной кости, которое с годами приводит к микроповреждениям и дегенеративно-дистрофическим изменениям в суставе.
Свою роль играют и некоторые заболевания. Иногда по разным причинам суставная жидкость изменяет свои свойства и уже недостаточно хорошо защищает хрящ от трения. Он истончается, повреждается и уже не защищает кости сустава, что приводит к их деформации. Появляется боль.
Так развивается коксартроз. Это тяжелое прогрессирующее дегенеративно-дистрофическое заболевание т/б суставов, нередко приводящее к потере трудоспособности и инвалидности.
Как плавать для лечения и профилактики
При болях в суставах рекомендуется вольный стиль. В период ремиссии можно плавать брассом. Вода не должна быть холодной — это может спровоцировать обострение. Оптимальная температура — 35—36 градусов. Заниматься рекомендуется не дольше 30—40 минут, постепенно продолжительность водных процедур. Следует научиться правильно дышать в воде, делая небольшую разминку. Если человек плохо плавает, рекомендуется воспользоваться спасательным жилетом. После занятий можно сделать легкую растяжку мышц, если это не запрещено лечащим врачом. В целом занятие проводится по такому плану:
- Разминка.
- Базовый комплекс.
- Заключительная гимнастика.
Степени коксартроза и симптомы заболевания
Симптомы коксартроза обычно проявляются у людей старше 40 лет. Среди них:
- Боль в суставе, часто отдающей в пах, в колено
- Нарушение походки
- Ограничение объёма движений в суставе
- Атрофия мышц на стороне поражения
- В тяжёлых случаях – ограничение трудоспособности
Тяжесть симптоматики зависит от степени выраженности изменений в суставе.
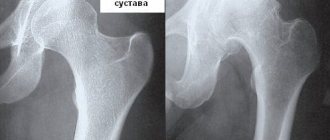
При коксартрозе 1 степени пациенты чувствуют непостоянные незначительные боли в области сустава, возникающие в начале физической нагрузки, быстро проходящие после небольшого отдыха. Нарушается процесс подъема и спуска по лестнице. Пациент трудоспособен. Объём движений в суставе сохранён в полном объёме.
На рентгеновских снимках определяется минимальное сужение суставной щели, возможны незначительные костные выросты. Головка и шейка бедренной кости не изменены.
Коксартоз 2 степени. На второй стадии боли усиливаются, возникают при незначительной нагрузке на сустав (при вставании с постели, стоянии, непродолжительной ходьбе), отдают в ногу (бедро, колено). Больной заметно прихрамывает. Объем движений в суставе заметно ограничен, трудоспособность нарушена.
Рентгенологически определяется сужение суставной щели примерно на 1/3, головка бедренной кости имеет неровный контур, шейка бедра утолщается.
При коксартрозе 3 степени сустав болит, как при движении, так и в покое, порой мешая больному спасть. Подвижность резко ограничена. Пациент нуждается в поддержке при ходьбе. Фактически он становится инвалидом.
На рентгенограмме суставная щель сильно сужена, сустав деформирован – головка бедренной кости неправильной формы с неровным контуром, шейка – широкая и короткая.
На ранних стадиях легко не заметить развитие болезни. Симптомы слабо выражены и нередко воспринимаются без должной серьезности. Чтобы проверить состояние суставов и не пропустить начало заболевания, запишитесь на прием к врачу и пройдите обследование в удобное для себя время.
Эффективны ли манипуляции в воде для коленного пространства
Споры о том, что водная обстановка полезна при болезнях в области коленного хряща, ведутся давно. Совет медиков в 2007 году провёл исследования, изучавшие эффективность воздействия на колено водных упражнений, упражнений на суше, полный покой. Лучше стали себя чувствовать пациенты, раньше испытывающие серьёзные боли при прогулках, но отмечающие положительные улучшения после проведения водных процедур.
Чтобы получить долгоиграющий эффект, стоит ответственно относиться к выполнению рекомендаций. Бассейн посещать регулярно, на протяжении долгого времени. Лучше выполнять занятия, назначенные врачом, посещать группу пациентов, созданную для лечения болезней коленного сустава.
Упражнения эффективны в случае, если пациент не может самостоятельно ходить, для кого не может быть использована скандинавская ходьба для лечения.
Комплекс гимнастики доктора Гитта
Первое упражнение по методике Гитта позволяет усилить кровоснабжение болезненной области, улучшить работу кишечника, массируются внутренние органы. Пациент должен лечь на живот, двигать бёдрами, как бы перекатываясь с боку на бок.
Следующее упражнение гимнастики Гитта можно выполнять лёжа на спине, в полусидячем положении. Ноги развести немного в стороны, разворачивать поочередно внутрь, наружу.
Два следующих упражнения Гитта выполняются сидя. Ставим ноги на ширину плеч, плотно прижимая ступни к полу. Поочерёдно сводить, разводить колени. При появлении боли можно расставить колени более широко. Последнее упражнение состоит в поочерёдном приподнимании пяток от пола.
При появлении дискомфорта, боли стоит прекратить занятия.
httpv://www.youtube.com/watch?v=embed/kuLeQzWh3Zc
Как помогает плавание при артрозе
Помогает ли плавание при боли в суставах молодым и пожилым людям? Водные процедуры предназначаются для любых возрастных категорий. Артроз коленного сустава может быть получен в качестве производственной травмы или возникает как возрастное явление. Посещение бассейна и занятия аквааэробикой помогают нормализовать работоспособность колена и восстановить подвижность поражённых суставов. Как именно помогает плавание:
- Расслабляется мышечная структура, убираются спазмы и судороги.
- Устраняются болевые и дискомфортные ощущения.
- В ходе гидротерапии можно вытянуть или согнуть колено с минимальным сопротивлением, что помогает установить наличие артроза.
- В клинических случаях, когда устранить боль не могут даже обезболивающие препарат, посещения бассейна – единственный выход. Находясь нижней частью туловища в воде и оставаясь на плаву, человек не ощущает 40% своего веса, следовательно, болевые ощущения отступают.
- Все физиотерапевтические процедуры вызывают сильные боли и дискомфорт в колене.
Можно ли плавать в бассейне при артрозе с сильными болями? Такой расклад допустим, но длительность терапевтического курса увеличиться вдвое.
Лечение коксартроза
Консервативная терапия
На начальных стадиях может быть эффективно консервативное лечение остеоартроза тазобедренного сустава, индивидуально подобранное в зависимости от конкретной ситуации: выраженности процесса, возраста, наличия других заболеваний.
Для купирования болей на любых стадиях ДОА тазобедренного сустава назначаются нестероидные противовоспалительные средства. К сожалению, они оказывают побочное раздражающее действие на желудочно-кишечный тракт, к тому же со временем их эффективность ослабевает.
Для снятия мышечного напряжения и улучшения кровообращения в области сустава могут применяться миорелаксанты.
Восстановлению хрящевой ткани способствует приём хондропротекторов.
Хороший эффект оказывает аппаратное вытяжение, лечебная физкультура, физиотерапевтическое лечение, мануальная терапия, постизометрическая релаксация (пациент напрягает и расслабляет определённые мышцы, а врач во время релаксации осуществляет их растяжку), остеопатия.
Ранняя диагностика заболевания позволяет остановить развитие коксартроза, не прибегая к оперативному вмешательству. Если вас беспокоят неприятные ощущения в суставах (даже незначительные), срочно запишитесь на прием к специалисту. Это позволит своевременно обнаружить проблему и подобрать наиболее щадящий метод лечения.
Записаться к врачу
Хирургическое лечение
Эндопротезирование т/б сустава
При неэффективности консервативной терапии показано хирургическое лечение остеоартроза тазобедренного сустава.
В Клиническом госпитале на Яузе проводится самая распространённая и эффективная на сегодняшний день операция при выраженном коксартрозе – эндопротезирование тазобедренного сустава (его замена современным протезом от лучших мировых производителей DePuy, Zimmer, Smith&Nephew, Biomet).
Другие методы хирургического лечения коксартроза (ДОА тазобедренного сустава):
Артропластика – восстановление изменённых костных и хрящевых структур
Остеотомия – кости, образующие сустав, рассекаются и вновь сопоставляются в анатомически более правильном положении. Эта операция иногда позволяет сохранить сустав и подвижность в нём.
Артродез – жёсткая (неподвижная) фиксация костей в области сустава металлическими скобами, винтами. Позволяет сохранить ногу, как опору, но делает её неподвижной в суставе.
Виды лечебной физкультуры
Лфк при коксартрозе тазобедренного сустава включает следующие компоненты:
- плавание;
- медицинские тренажеры;
- физкультура.
Плавание гармонично воздействует на все группы мышц, мягко разрабатывая суставы. В бассейне, держась за бортик, можно выполнять следующие упражнения: сведения-разведения, подтягивания ног, «велосипед». Сопротивление воды создаст необходимую нагрузку и обеспечит плавное выполнение. Именно плавание и занятия в воде прописывают в первую очередь при заболеваниях суставов.
Велотренажер или велосипед многие зарубежные и российские врачи, в том числе знаменитый доктор Бубновский, категорически не рекомендуют из-за компрессии на суставы. Только после эндопротезирования можно дозированно заниматься для укрепления мышц. Ходьба по беговой дорожке также нежелательна.
Йога при коксартрозе 1 и 2 степени хорошо укрепляет и растягивает мышцы и связки, улучшает кровообращение. Главное − выбрать подходящие упражнения. Например:
- сидя по полу, ноги развести в стороны (без напряжения), и попытаться достать кончиками пальцев стопу. Но без рывков, а мягко и постепенно;
- сидя на полу, одна нога вытянута вперед, другую отвести, согнуть в колене и подтянуть стопу к бедру прямой ноги. Болевые симптомы недопустимы.
Лечебная физкультура при коксартрозе в настоящее время насчитывает множество различных методик. Наиболее популярны программы доктора Гитта, Евдокименко и Бубновского.
Можно ли заниматься спортом и йогой при коксартрозе
Первый вопрос: можно ли заниматься спортом при коксартрозе? Ответ на него – нет, нельзя. Более того, разрушение крупных суставов нижних конечностей – это профессиональное заболевание практически всех спортсменов. Важно отличать спорт от физической культуры. Спорт – это упорная работа на достижение рекордных результатов. Физкультура – это активность, направленная на поддержание хорошего самочувствия и достаточного тонуса организма.
Почувствуйте разницу. Если вы ежедневно ходите в зал и поднимаете там штангу весом 60 кг по 30 раз с целью нарастить мускулатуру – то это спорт. Он приведет вас к разрушению тазобедренных и коленных суставов, смещению тел позвонков и инвалидности. Если вы приседаете по 10 – 15 раз с гантелями весом по 3 – 5 кг, то это физкультура. Она даст вам возможность активировать мышцы и повысить тонус организма.
Физкультурой при коксартрозе заниматься можно, а спортом категорически противопоказано.
Второй вопрос: можно ли при коксартрозе заниматься йогой. Ответ аналогичный: йога бывает разная. Есть комплексы простой оздоровительной гимнастики. А есть серьезные упражнения, при которых необходима фантастическая гибкость тела и выносливость. Первым видом заниматься можно. А строить из себя опытного йога, который легко садится в позу лотоса и закидывает ноги за голову не стоит. Для человека с коксартрозом это может стоит возможности самостоятельно ходить в дальнейшем.
Плавание для лечения и профилактики остеохондроза
Остеохондроз – это хроническое заболевание, суть которого состоит в дегенеративно-дистрофических изменениях в позвоночном столбе. У большинства людей позвоночник состоит из тридцати трех позвонков, каждый из которых соединен между собой межпозвоночным диском.
Диск состоит из фиброзного кольца и студенистого ядра. Благодаря данным образованиям позвоночник имеет возможность гнуться. Кроме того, диски выполняют функцию амортизации. Дегенеративные изменения в межпозвоночных дисках в конечном итоге приводят к разрыву фиброзного кольца и смещению ядра. Заболевание проявляется резко выраженным болевым синдромом, локализация которого зависит от уровня поражения позвоночника. Самые большие статические нагрузки испытывает поясничный отдел позвоночника, поэтому остеохондроз со всеми его неврологическими проявлениями наиболее выражен именно в этом отделе. Многие специалисты считают остеохондроз проявлением естественного процесса старения позвоночника. Подтверждением тому является тот факт, что остеохондроз после сорокалетнего возраста встречается у восьмидесяти процентов респондентов. В пятьдесят лет он встречается у ста процентов населения.
В комплекс мероприятий при лечении остеохондроза обязательно входят физические упражнения. Особенно полезно плавание. Во время плавания тело находится в невесомом состоянии, и на межпозвоночные диски не оказывается статических, гравитационных нагрузок. Физическая нагрузка равномерно распределяется между всеми группами мышц. Поэтому происходит релаксация спазмированных мышц, наблюдается уменьшение боли, улучшение кровообращения в пораженных участках позвоночника. Параллельно укрепляется околопозвоночный мышечный каркас, который берет на себя часть нагрузки, тем самым разгружая межпозвоночные диски.
Причины и лечение коксартроз
Коксартроз — деформирующий артроз тазобедренного сустава.
Среди дегенеративно-дистрофических заболеваний опорно-двигательного аппарата занимает одно из ведущих мест.
Коксартроз бывает первичный (коксартроз неясной этиологии) и вторичный, возникающий на фоне дисплазии тазобедренного сустава или врожденного вывиха бедра, асептического некроза головки бедренной кости, болезни Пертеса, перенесенной травмы (ушиб, перелом, вывих, микротравма), воспалительного процесса (коксит). Возможно поражение одного или обоих тазобедренных суставов. При первичном нередко одновременно поражаются другие суставы (чаще коленные) и позвоночник. Большинство ученых считает, что пусковым механизмом является нарушение кровообращения в суставе за счет, как ухудшения венозного оттока, так и нарушения артериального притока. Нельзя не считаться с механическими факторами, вызывающими перегрузку сустава, инконгруэнтностью суставных повреждений, ведущей к перераспределению нагрузки на единицу площади суставной поверхности хряща, а также с биохимическими изменениями в самом хряще.
Основной жалобой при коксартрозе больных является боль, характер, интенсивность, продолжительность и локализация которой зависят от выраженности дистрофического процесса, т.е. от стадии заболевания.
Различают три стадии коксартроза.
В 1 стадии периодически после физической нагрузки (длительной ходьбы, бега) возникают боли в области тазобедренного сустава, реже — в области бедра или коленного сустава. Как правило, после отдыха боли проходят. Амплитуда движений в суставе не ограничена, мышечная сила не изменена, походка не нарушена. На рентгенограммах видны незначительные костные разрастания, не выходящие за пределы суставной губы. Обычно они располагаются вокруг наружного или внутреннего края суставной поверхности вертлужной впадины. Головка и шейка бедренной кости практически не изменены. Щель сустава неравномерно незначительно сужена.
Во 2 стадии боли носят более интенсивный характер, иррадиируют в бедро, паховую область, возникают в покое. После длительной ходьбы появляется хромота. Функция сустава нарушена. Прежде всего ограничиваются внутренняя ротация и отведение бедра, т.е. формируется сгибательная и приводящая контрактура. Снижается сила мышц, отводящих и разгибающих бедро, определяются их гипотония и гипотрофия. На рентгенограмме видны значительные костные разрастания по наружному и внутреннему краю вертлужной впадины, выходящие за пределы хрящевой губы. Отмечают деформацию головки бедренной кости, ее увеличение и неровность контура. В наиболее нагружаемой части головки и вертлужной впадины могут образовываться кисты. Шейка бедренной кости утолщена и расширена. Суставная щель неравномерно сужена (до 1/3—1/4 первоначальной высоты). Определяется тенденция к смещению головки бедренной кости кверху.
В 3 стадии боли носят постоянный характер, возникают даже ночью. При ходьбе больные вынуждены пользоваться тростью. Отмечают резкое ограничение всех движений в суставе (сгибательно-приводящая контрактура) и гипотрофию ягодичных мышц, а также мышц бедра и голени. Может выявляться положительный симптом Тренделенбурга. Сгибательно-приводящая контрактура вызывает увеличение наклона таза и увеличение поясничного лордоза. Наклон таза во фронтальной плоскости, связанный со слабостью отводящих мышц бедра, приводит к функциональному укорочению конечности на стороне поражения. Больной вынужден наступать на пальцы стопы, чтобы достать пол, и наклонять туловище в пораженную сторону при ходьбе, чтобы компенсировать наклон таза и укорочение конечности. Такой механизм компенсации ведет к перемещению центра тяжести и перегрузке сустава. На рентгенограммах определяются обширные костные разрастания со стороны крыши вертлужной впадины и головки бедренной кости, резкое сужение суставной щели. Шейка бедренной кости значительно расширена и укорочена.
Диагноз основывается на клинико-рентгенологических данных. Помимо стадии заболевания, рентгенологическое обследование помогает уточнить этиологию процесса. При диспластическом коксартрозе определяются уплощение, скошенность вертлужной впадины, изменение величины шеечно-диафизарного угла и др. При коксартрозе в результате болезни Пертеса, или юношеского эпифизиолиза, изменяется в основном форма проксимального конца бедренной кости. Происходит деформация ее головки и шейки (укорочение, расширение), уменьшение шеечно-диафизарного угла с образованием соха vara. Рентгенологическая картина посттравматического коксартроза зависит от характера травмы и формы суставных поверхностей после сращения костей, образующих тазобедренный сустав. Дифференциальный диагноз проводят с остеохондрозом поясничного отдела позвоночника, кокситом и опухолями таза и бедра.
Лечение в связи с отсутствием единого патогенетического механизма развития заболевания носит симптоматический характер, направлено на уменьшение болевого синдрома и статодинамических нарушений опорно-двигательного аппарата. При этом необходимо учитывать стадию заболевания, возраст больного, его общее состояние и особенности клинических проявлений.
На 1 и 2 стадиях коксартроза лечение может проводиться в поликлинических условиях. Оно направлено на уменьшение болевого синдрома, асептического воспаления в периартикулярных тканях, улучшение трофики тканей и кровообращения в конечности, повышение стабильности сустава и профилактику других статических нарушений опорно-двигательного аппарата. В период обострения при выраженном болевом синдроме рекомендуется уменьшение вертикальной нагрузки на конечность (исключить длительное пребывание на ногах, ношение тяжести, бег). При длительной ходьбе необходима дополнительная опора на трость. Применяют аналгезирующие и противовоспалительные препараты (анальгин, реопирин, амидопирин, бруфен, индометацин, ортофен). Для улучшения окислительно-восстановительных процессов в хрящевой ткани назначают витамины, алоэ, стекловидное тело, румалон и другие препараты. В домашних условиях можно использовать компрессы с димексидом (10—15 процедур). В условиях поликлиники применяют электрофорез раствора новокаина, димексида и др., а также ультразвуковую терапию, магнитотерапию, лазертерапию. После уменьшения болевого синдрома проводят ручной массаж поясничной области, тазобедренного сустава, бедра и лечебную гимнастику, направленную на нормализацию мышечного тонуса, восстановление подвижности в пораженном суставе с последующим укреплением окружающих его мышц. Лечебная гимнастика включает движения в тазобедренном суставе в положениях разгрузки сустава (лежа на спине, боку, стоя на здоровой ноге и др.). Используют упражнения, направленные на укрепление мышц, которые отводят и разгибают бедро. Стоя на здоровой ноге на подставке, держась за гимнастическую стенку, больные отводят и разгибают бедро (свободно, с грузом, с удержанием в течение 5—7 с, с преодолением сопротивления резинового бинта). Разгибание бедра лучше выполнять лежа на животе с амплитудой 10—20°, можно это делать лежа на кушетке с опущенными до горизонтального уровня ногами, или стоя на четвереньках. Специальные упражнения для тазобедренного сустава проводят на фоне общеразвивающих физических упражнений, специальных упражнений для укрепления мышц спины, брюшной стенки с целью повышения стабильности поясничного отдела позвоночника. В условиях стационара, кроме того, назначают вытяжение сустава и гидрокинезотерапию. Вытяжение сустава проводят на постели больного грузом 5—7 кг в течение 3—5 ч в день, на специальном тракционном столе с дозированной нагрузкой в течение 20—40 мин, а также в воде. На время проведения вытяжения (10—15 процедур) больным рекомендуется ходить с помощью костылей, разгружая ногу. Вытяжение сустава сочетают с ручным массажем мышц бедра, подводным струевым массажем с давлением водной струи 0,5—1 атм в течение 5—8 мин и физическими упражнениями в воде. Эти процедуры направлены на расслабление напряженных мышц, улучшение кровообращения в конечности и увеличение диастаза между сочленяющимися суставными поверхностями тазобедренного сустава. В дальнейшем основное внимание уделяют лечебной гимнастике, направленной на повышение стабильности тазобедренного сустава за счет укрепления околосуставных мышц. Проводится электростимуляция ягодичных мышц (10—15 процедур). После лечения больным рекомендуются занятия лечебной гимнастикой в домашних условиях, самомассаж ягодичных мышц и бедра, плавание, ходьба на лыжах. Противопоказаны длительные статические нагрузки на ноги, тяжелый физический труд, спортивная и художественная гимнастика, фигурное катание, аэробика, борьба, тяжелая атлетика.
При III стадии коксартроза консервативное лечение кроме указанных мероприятий включает внутрисуставное введение кеналога или артропорона. Лечение проводят в стационаре, что обеспечивает необходимый режим разгрузки сустава. Вытяжение сустава и физические упражнения на увеличение подвижности в суставе противопоказаны, т.к. стойкая (артрогенная) контрактура тазобедренного сустава не позволяет увеличить подвижность, а эта попытка лишь вызывает дополнительную микротравматизацию и усиливает болевой синдром. Основные лечебные мероприятия направлены на уменьшение болевого синдрома, разгрузку сустава, тренировку компенсаторно-приспособительных механизмов. Применяют ортопедический режим и ЛФК. Необходима постоянная дополнительная опора при ходьбе на трость, а в период обострения — на костыли. Гидрокинезотерапия и лечебная гимнастика должны способствовать повышению стабильности сустава, силы и выносливости мышц, отводящих и разгибающих бедро, расслаблению и растяжению мышц, сгибающих и приводящих бедро. Используют изометрические и динамические упражнения с амплитудой движений в суставе в пределах сохранившейся подвижности (до ощущения боли). Применяют ручной и подводный массаж с давлением водной струи 1—2 атм в течение 10—15 мин, электростимуляцию ягодичных мышц. Хорошо тренированная мышечная система помогает выработать компенсаторные механизмы даже при грубых изменениях в суставе. Период формирования и совершенствования компенсаторных механизмов длительный, требует систематической тренировки. Поэтому занятия лечебной гимнастикой следует продолжать в домашних условиях, рекомендуется строгое соблюдение ортопедического режима разгрузки сустава. Оперативное лечение включает операции, сохраняющие подвижность в суставе (остеотомии, артропластику, эндопротезирование) и замыкающие сустав (артродез). При определении показаний к выбору метода оперативного вмешательства учитывают стадию дистрофического процесса, общее состояние, возраст и профессию больного, состояние другого тазобедренного сустава и поясничного отдела позвоночника. При I—II стадии коксартроза и незначительном ограничении функции тазобедренного сустава наиболее широко применяются различного вида остеотомий бедра. Для стабильной фиксации костных фрагментов используют пластину Троценко — Нуждина. При данном виде фиксации в послеоперационном периоде не требуется дополнительной внешней иммобилизации. Для восстановления функции сустава с первых дней назначают лечебную гимнастику (дыхательные общеразвивающие упражнения, изометрическое напряжение мышц). С 3—4-го дня приступают к облегченным движениям в коленном и тазобедренном суставах оперированной ноги. С 14—16-го дня разрешают ходьбу с помощью костылей без опоры на конечность. До 4 недель упражнения носят облегченный характер, после снятия швов могут использоваться упражнения в воде. В дальнейшем назначают ручной и подводный массаж, упражнения на укрепление мышц, окружающих тазобедренный сустав. Частичная нагрузка на конечность допускается через 4 недели после операции, полная — через 6 месясев. При диспластическом коксартрозе для увеличения покрытия головки бедренной кости суставной поверхностью вертлужной впадины, улучшения ее центрации, уменьшения нагрузки на суставный хрящ производят различного вида остеотомии таза, что улучшает биомеханические условия в суставе. Наибольшее распространение получила остеотомия таза по Киари.
При III стадии заболевания приостановить дистрофический процесс невозможно, поэтому перечисленные операции рассматриваются как поллиативные. В этом случае наиболее перспективным является эндопротезирование тазобедренного сустава, которое проводится при наличии двустороннего процесса с анкилозом в одном из суставов, выраженном коксартрозе и значительных изменениях в поясничном отделе позвоночника, при коксартрозе и анкилозе в коленном суставе на этой же стороне. После операции на стопу и голень накладывают деротационный сапожок на 3—4 недели. Со 2—3-го дня разрешают облегченные движения в оперированном суставе в сагиттальной плоскости, через 10—12 дней — во фронтальной плоскости. Через 4 недели больные начинают ходить с помощью костылей без опоры на оперированную ногу. Частичную нагрузку разрешают через 3—4 месяца, полную — с 5—6-го месяца при условии стабильности эндопротеза. После начала ходьбы назначают лечебную гимнастику с целью укрепления мышц, окружающих эндопротез (в положении лежа на спине, боку, животе). Занятия продолжают в поликлинических или домашних условиях. Одновременно проводят ручной массаж. Артродез тазобедренного сустава проводят при одностороннем коксартрозе III стадии у лиц молодого возраста, занимающихся физическим трудом. После операции на 5—6 месяцев накладывают гипсовую повязку. В период иммобилизации назначают лечебную гимнастику (общеразвивающие, дыхательные упражнения, изометрическое напряжение мышц под гипсовой повязкой и свободные движения в неиммобилизированных суставах). При использовании для артродеза пластины Умярова гипсовая иммобилизация не проводится. В этом случае с 3—4-го дня выполняют облегченные движения в коленном суставе. Вставать разрешают через 3 нед., ходить с помощью костылей с частичной нагрузкой на оперированную ногу — через 4 нед., с полной нагрузкой — не ранее 4—5 мес. при появлении рентгенологических признаков сращения головки бедренной кости с костями таза. Санаторно-курортное лечение после оперативного лечения показано через 6—8 месяцев. Прогноз для жизни благоприятный, прогрессирование заболевания неизвестной этиологии медленное. При асептическом некрозе головки бедренной кости течение коксартроза наиболее неблагоприятное.
Профилактика. Методы специфической профилактики не разработаны. Мерами первичной профилактики можно считать раннее выявление и лечение врожденного вывиха бедра и дисплазии тазобедренного сустава, а также диспансерное наблюдение подростков с патологией тазобедренного сустава. Вторичная профилактика заключается в своевременной диагностике I стадии коксартроза, систематическом консервативном лечении с периодичностью 1—2 раза в год независимо от выраженности болевого синдрома, соблюдении ортопедического режима разгрузки сустава, ориентация на «сидячие» профессии, рациональные занятия физической культурой, контроль за массой тела.
Библиогр.: Крисюк А.П. Деформирующий коксартроз у детей и подростков, Киев, 1982; Лечебная физическая культура, под ред. В.А. Епифанова, с. 424, М., 1987; Абальмасова Е.А. и Лузина Е.В. Развитие тазобедренного сустава после лечения врожденного подвывиха и вывиха бедра у детей, Ташкент, 1983; Гурьев В.Н. Коксартроз и его оперативное лечение, Таллинн, 1984; Корж А.А. и др. Диспластический коксартроз, М., 1986.
Плавание для лечения и профилактики артрита
Артрит – это острое воспаление одного, либо нескольких суставов. Артриты могут быть инфекционными, посттравматическими, обменными. Инфекционные артриты возникают из-за проникновения бактерий в полость сустава. Посттравматические развиваются после ранения области сустава. Обменные артриты обусловлены нарушением биохимических процессов в организме.
Основными симптомами артрита являются боли в суставе, ограничение движений, припухлость области сустава.
Плавание – это единственный вид физической активности, который разрешен в острую фазу артрита. Вода охлаждает область сустава, это уже само по себе облегчает состояние пациента. Плавные движения в воде массируют околосуставные ткани, тем самым улучшается отток лимфы, уменьшается отек. Позитивно влияет плавание и на обменные процессы в организме, благодаря чему исчезает первопричина суставного синдрома.
Можно ли при коксартрозе ездить на велосипеде
Можно ли велотренажер при коксартрозе – да, это будет весьма полезно, поскольку на суставные поверхности практически не оказывается выраженной нагрузки, а мышцы работают в полной мере.
А вот однозначно сказать о том, можно ли при коксартрозе ездить на велосипеде, нельзя. Этот вид физической активности связан с высоким риском получения травмы при падении. Неудачный спуск с горки или резкое торможение могут привести к травме костной ткани внутри тазобедренного сустава. Это серьезное состояние, при котором может наступить инвалидность.
Поэтому отнеситесь серьезно к данному вопросу. Даже если очень хочется прокатиться на велосипеде, сопоставьте все возможные риски. Если у вас уже 2-ая стадия коксартроза, то лучше отказаться от таких развлечений до нормализации состояния хрящевой ткани внутри сустава.
Метод Евдокименко
Упражнения при коксартрозе по системе врача-ревматолога Павла Евдокименко основываются на укреплении и растяжке мышц без нагрузки на сустав.
Комбинированные упражнения по методу Евдокименко выполняются на каждую ногу сначала в статичном варианте – однократный подъем и длительное удержание, а затем в динамичном – подъем и удержание 1-2 секунды, медленное опускание. Динамичные варианты повторяются по 10-12 раз.
Ежедневный комбинированный комплекс:
- Из положения лежа одна нога медленно поднимается на 15 см и удерживается 15-20 секунд. Также вторая. Затем динамические повторы.
- Из положения лежа одна нога, согнутая под прямым углом, поднимается на 10-15 см от пола, удерживается 30-40 секунд и медленно опускается.
- Лежа на спине, согнуть ноги в коленях и слегка развести в стороны. Стопы на полу, руки вытянуты вдоль тела. Выполнить подъем таза, опираясь на плечи. «Зависнуть» на 30-40 секунд, медленно опуститься. Затем динамический вариант. Доктор Евдокименко рекомендует данное упражнение только для 1-2 степени коксартроза.
Динамический комплекс:
- Лежа на животе, руки вдоль тела. Прямые ноги поднимаются на 15 см от пола, плавно разводятся в стороны и сводятся, опускаются вниз. Выполняется 8-10 повторов.
- Лежа на боку, опорную ногу согнуть в колене, вторую поднять вверх на 45 градусов, удерживать 30 секунд, медленно опустить. Повторить по 2-3 раза.
- Лежа на спине, одну выпрямленную ногу поднять на 30-40 градусов, на весу повернуть полностью от бедра вовнутрь, затем вывернуть наружу. Проделать 10-15 поворотов и опустить.
Перед занятиями доктор Евдокименко рекомендует растереть суставы разогревающими мазями, например «Эспол» или «Никофлекс».
Причины ДОА тазобедренного сустава
Причинами и факторами, способствующими возникновению коксартроза, могут стать:
- Травмы и длительные избыточные нагрузки на тазобедренный сустав (переломы, вывихи, раздробления сустава, а также хронические постоянные микротравмы у спортсменов, танцоров).
- Врожденные аномалии развития тазобедренного сустава, дисплазии (до 90% случаев), хондропатии.
- Перенесенный воспалительный процесс (аутоиммунный — ревматоидный артрит и иные системные заболевания, инфекционный — туберкулез и др.)
- Метаболические нарушения
- Асептический остеонекроз
Большинство специалистов связывает развитие коксартроза с нарушением микроциркуляции крови в области сустава, вызванном разными причинами – сидячей работой, малой подвижностью, эндокринными заболеваниями и т.д. Усугубляют ситуацию лишний вес и искривление позвоночника, создающие дополнительную нагрузку на суставы.
Без надлежащего лечения коксартроз приводит к инвалидизации. Невыносимая боль, появляющаяся на 4 стадии развития болезни, плохо купируется даже сильными обезболивающими препаратами. Не позволяйте заболеванию изменить вашу жизнь в худшую сторону. Запишитесь на прием к врачу, чтобы получить адекватное лечение и остановить разрушение сустава.
Характерные особенности течения артроза
Боль является постоянным симптомом артроза. Она увеличивается после продолжительной физической нагрузки, изменения погодных условий. Для этого заболевания характерны стартовые боли, способные уменьшаться через несколько минут после начала движения. По ночам болевой синдром может усиливаться, мешая полноценному сну. Чтобы избавиться от болей, специалисты рекомендуют планировать посещения бассейна незадолго до сна. Это гарантирует отсутствие дискомфорта до утра.
Заболевание протекает с периодическими обострениями. Спровоцировать рецидив могут травмы суставов, злоупотребление алкоголем, воздействие стрессовых факторов. Артроз сопровождается деформацией сустава, которую можно затормозить с помощью специальных физических упражнений. Без постоянных и умеренных нагрузок сустав будет искривляться, боль усиливаться, что приведет к инвалидности и необходимости прибегать к сложным хирургическим вмешательствам.
Каких правил следует придерживаться, посещая бассейн при артрозе
Ключевыми факторами к выбору упражнений выступает возраст человека, физическая подготовка и стадия заболевания, о чём требуется рассказать несколько подробно.
Разные степени нагрузки могут положительно или отрицательно отобразиться на состоянии здоровья пациента. Если на первоначальной стадии развития артроза (инкубационном периоде) слишком переусердствовать, можно лишь ускорить прогрессирование болезни.
В период ремиссии очень важны методические занятия. Нужно делать плавные, медлительные, но длительные упражнения, чтобы закрепить состояние мышц и суставов. Плавание и артроз – совместимые понятия, если уловить тонкую грань, между рекомендуемыми методами и нежелательными упражнениями.
В острой форме крайне не рекомендуется заниматься больше 15–20 минут в день. Это обусловлено тем, что в агрессивной форме артроза коленного сустава, поражённая область сильно опухает, краснее, а имеющиеся болевые ощущения не уменьшают даже в бассейне.
На заметку: Пациенту необходимо учитывать не только состояние коленного пространства, но и собственное самочувствие, так как комплексный терапевтический курс подразумевает занятия на суше. Необходимо равномерно рассчитывать силы.
Упражнения, выполняемые в бассейне
Часто врачи рекомендуют использовать для лечения водные процедуры, скандинавскую ходьбу. Многим тяжело передвигаться, проводить лечебную физкультуру таким пациентам стоит в воде.
В физическую зарядку в водном пространстве входят манипуляции:
- Хождение в воде. Прогулки в мелкой части водного пространства, в глубокой. Ходить вперёд, назад, в сторону, вперёд спиной, что поможет укрепить мышцы организма.
- Физкультура. Перед началом занятий стоит проконсультироваться с врачом. Врач определит, не навредят ли водные процедуры колену. В зарядку входят махи ногами, марш в воде, сгибание коленей.
- Часто бассейн располагает возможностью предложить клиентам тренажёрный зал, что в тандеме с лечебным «плаванием» принесёт пользу.
Упражнения в вертикальной позиции
Исходное положение: стоя, ноги вместе, опирайтесь на спинку стула двумя руками.
- Медленно сделайте полуприсед и также медленно вернитесь в исходную позицию. Количество повторений — 10.
- Медленно вставайте на носки, потягиваясь вверх, затем медленно вернитесь в исходную позицию. Количество повторений — 10.
Исходное положение: стоя, опирайтесь рукой со стороны здоровой ноги о спинку.
- Поднимите больную ногу, затем произведите несколько нерезких взмахов вперед и назад. Количество повторений — 10.
- Поднимите больную ногу, затем произведите несколько нерезких круговых движений. Количество повторений — 10.
httpv://www.youtube.com/watch?v=embed/hjkPeM4QVbI
Помимо этого, следует соблюдать специальную диету и, конечно, придерживаться рекомендаций лечащего врача. Только в этом случае возможно улучшение состояния.
Гимнастика Гитта
Виталий Гитт – известный мануальный терапевт. Разработанный им комплекс, основанный на микродвижениях, более 15 лет успешно используется для восстановления подвижности пораженных суставов даже при сильно развившейся патологии.
Упражнения, которые предлагает доктор Гитт, выполняются многоповторно, размеренно, длительно, амплитуда движения составляет всего 2-3 см. Некоторые из них можно выполнять, одновременно читая книгу или работая за компьютером. Виталий Гитт объясняет такую технику тем, что суставу для полноценного питания нужно совсем немного жидкости, но она должна вырабатываться постоянно. При больших амплитудах выработка происходит активнее, но усваиваться суставами вещество не успевает. Вот почему упражнения по методу Гитта хоть и простые, но требуют терпения и времени. Подходят для 1, 2 и 3 степени коксартроза, не усугубляя болевые симптомы. Многие пациенты подтверждают, что гимнастика доктора Гитта действительно исцеляющая, при этом не нужны дополнительные тренажеры.
Комплекс упражнений для лечения коксартроза доктора Гитта:
- Лежа на животе, руки под головой или вдоль тела, стопы на небольшом валике, тело расслаблено. Совершаются перекаты из стороны в сторону с маленькой амплитудой. Не следует напрягать мышцы или приподнимать таз. Выполнять данное упражнение Гитт рекомендует трижды в день по 10 минут. Причем подходит оно даже для тяжелой степени коксартроза.
- Лежа на спине. Ноги слегка врозь, каждую (не сгибая) поворачивать влево-вправо на 1 см.
- Сидя на стуле, колени слегка разведены, стопы на полу. Движение коленями врозь-вместе с амплитудой не более 1 см.
- Здоровая нога стоит на возвышении, больной покачивать влево-вправо, вперед-назад. Выполняется 2-3 раза в день от 5 до 10 минут.
Доктор Гитт советует посвящать упражнениям от 3 до 6 часов в день. Результат будет только после упорных тренировок.
Виталий Гитт разработал специальные тренажеры в виде виброкушеток, которые заставляют все суставы работать, совершая быстрые микродвижения, вследствие чего происходит активация выработки синовиальной жидкости, но совершенно без нагрузки на сочленение. Подобные устройства Гитт использует для больных с серьезными повреждениями.
Помимо физических упражнений доктор Гитт уделяет особое внимание питанию: чем меньше в рационе белков, тем здоровее суставы. Поскольку, по его мнению, избыток белковых продуктов запускает аутоиммунные процессы в организме
Болевые симптомы при занятиях по системе Гитта не допускаются. Следует или подобрать удобную позу, или уменьшить амплитуду.
Диагностика заболевания
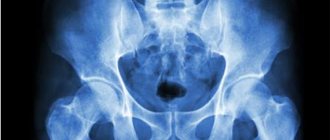
Подробный опрос и клинический осмотр врача травматолога-ортопеда помогает выявить первые признаки коксартроза.
Основа диагностики — рентгенография (компьютерная томография) сустава. Уже при первой степени коксартроза определяется небольшое сужение суставной щели и разрастание костной ткани. В дальнейшем деформирующий остеоартроз тазобедренного сустава проявляется деформацией головки бедренной кости, утолщением ее шейки, появлением остеофитов (костных шипов), а сужение суставной щели становится более выраженным.
Магнитно-резонансная томография (МРТ) сустава позволяет выявить изменения не только костных структур, но и хрящевой ткани, связок, синовиальной оболочки.
Лабораторные исследования позволяют исключить наличие воспалительного процесса в организме, выявить признаки обменных нарушений.
При необходимости выполняется диагностическая пункция сустава с последующим исследованием синовиальной жидкости
Основной комплекс упражнений
Освоив начальный уровень, можно переходить к основным упражнениям по методу Бубновского.
К ним относятся упражнения:
- «Складной нож». Прямая нога отводится в сторону. Руками постараться ухватиться за стопу ноги, зафиксировать положение, вернуться обратно. При выполнении допускаются небольшие боли, со временем мышцы будут привыкать к нагрузкам.
- Упражнение можно выполнять и стоя, поочерёдно нагибаясь то к одной, то ко второй ноге. Упражнение позволяет укрепить суставы, растянуть мышцы поясницы.
- Лёжа на спине, медленно поднять ноги, постараться коснуться ими пола за головой. Это сложное упражнение, но эффективное. Можно для начала просто поднимать ноги, стремиться опустить их за голову. Упражнение делать 20 раз.
Полезно ли плавание для суставов и позвоночника
Подробности Категория: Как вылечить остеохондроз позвоночника и суставы в домашних условиях
Сегодня речь пойдет о плавании. Полезно ли плавание для суставов и позвоночника?Ответ однозначный – ДА полезно!
Плавание рекомендуется как лечебное средство при остеохондрозе, различных искривлениях позвоночника, дефектах осанки и многих, многих других заболеваниях суставов и позвоночника.
Если вы были у врача с проблемами позвоночника или суставов, то, уверена помимо лечебной физкультуры, плавание было вам рекомендовано как лечебное и профилактическое средство.
Лечебное свойство плавания для позвоночника и суставов основано на законе Архимеда: любое тело, погруженное в жидкость, теряет в своем весе столько, сколько весит вытесненная им жидкость.
Человек средних размеров, весом около 70 кг, весит в воде всего около 3 кг. Т.е. в воде вы оказываетесь практически в состоянии невесомости.
Так давайте разберемся, почему же плавание так полезно для позвоночника, суставов и других систем организма.
Положительные моменты плавания для позвоночника и суставов
1. При плавании разгружаются суставы, позвоночник, расправляются межпозвонковые диски.
Итак, в воде человек практически ничего не весит, т.е. оказывается практически в состоянии невесомости. Именно поэтому полностью снимаются все нагрузки, сдавливающие позвонки и межпозвоночные диски.
Если вы находитесь в воде (даже не плаваете, а просто лежите), то позвоночник полностью разгружен, межпозвонковые диски расправляются и отдыхают (за 40-45 минут нахождения в воде даже увеличивается рост за счет расправления дисков).
2. При плавании суставы действуют с высокой амплитудой.
Из-за того, что отсутствует сдавливающая нагрузка при любых способах плавания все суставы (в том числе суставы позвоночника) действуют с высокой амплитудой в самых различных плоскостях. Вы не только используете полностью свои природные возможности, но и можете расширить их, увеличивая амплитуду движения.
А в случае, если подвижность суставов уменьшилась, то в воде вы сможете восстановить легкость и амплитуду движения гораздо проще, чем на суше.
3. Плавание — отличная тренировка мышц.
Плавание прекрасно тренирует мышцы. Причем при различных способах плавания работают разные группы мышц.
Кроме того при движении в воде нам постоянно приходится удерживать баланс, для чего включаются в работу глубокие, внутренние мышцы спины и пресса, которые также необходимы для поддержки позвоночника.
4. При плавании увеличивается экскурсия легких.
С возрастом жизненная емкость легких человека снижается. Это происходит из-за снижения амплитуды движений суставов ребер и грудного отдела позвоночника.
У пожилых людей экскурсия грудной клетки (расстояние, на которое смещается нижняя граница легких при дыхательных движениях) составляет всего 1-2 см или даже полностью исчезает.
При плавании необходимо освоить методику правильного дыхания: глубокий вдох и быстрый выдох. Большая глубина и частота дыхательных движений не только улучшит вентиляцию легких, но и способствует увеличению амплитуды движения грудного отдела позвоночника и реберных суставов.
Плавание позволяет и в пожилом возрасте использовать суставы ребер и позвоночник по их назначению, восстановить и сохранить необходимую жизненную емкость легких.
5. Плавание — спокойствие и релакс.
И последним пунктом, но не последнее по значению – положительное эмоциональное воздействие плавания. Независимо от того, где вы плаваете в бассейне или в озере, плавание успокаивает и снимает мышечное и психоэмоциональное напряжение.
Вот сколько приятных и полезных вещей вы можете получить, регулярно или периодически посещая бассейн или плавая в открытых водоемах.
А стилей, которыми можно плавать, много. Выбирайте технику плавания подходящую именно вам.
Каким стилем плавать при различных заболеваниях позвоночника и суставов
1. При сутулости, гиперкифозе (усилении грудного изгиба) плавайте на животе, так как при этом будет происходить разгибание позвоночника назад и соответственно коррекция такого типа осанки.
2. По тем же причинам при уплощении грудного изгиба позвоночника, наоборот, лучше не использовать стили плавания на животе. В этом случае больше плавайте на спине.
3. Тем, у кого давно не было физической нагрузки, а так же людям пожилого возраста лучше плавать брассом на спине или кролем (на животе или на спине) без выноса рук.
4. При плавании на спине позвоночник максимально разгружается, поэтому если у вас значительные проблемы с позвоночником, лучше лежать и плавать на спине.
Можно ли плавать при коксартрозе
Многие спрашивают о том, можно ли плавать при коксартрозе и каким образом это занятие может повлиять на состояние тазобедренных суставов.
Плавать при любых патологиях опорно-двигательного аппарата врачи настоятельно рекомендуют. Важно чтобы плаванье стало регулярной процедурой. При нахождении в воде на человеческое тело не оказывается той высокой амортизационной нагрузки, ка на суше. Поэтому можно не просто плавать, но и заниматься аквааэробикой, развивать мышечный каркас тела без риска повредить больные тазобедренные суставы.
Плавать можно как в бассейне, так и в открытых природных водоемах. Единственное ограничение – низкая температура воды. Если она ниже 20 ° С, то на суставы может оказываться стрессовое воздействие. От таких водных процедур лучше воздержаться.
Как выбрать уровень нагрузки
Любые физиотерапевтические процедуры должны соответствовать нормативам нижнего болевого порога в поражённом колене
Рассмотрев все преимущества плаванья, важно помнить, что избыток нагрузки на суставы скажется неблагоприятным образом
Осуществляя плавание для суставов, польза будет до тех пор, пока человек разумно рассчитывает свои силы. Уровень нагрузки должен быть равномерным на верхнюю и нижнюю часть тела. Здесь нужно учитывать ключевой фактор – отсутствие ощущения давления воды на больную коленное пространство. Как правило, нагрузка на пациента подбирается лечащим врачом, в индивидуальном порядке, но при самостоятельном посещении бассейна нужно помнить несколько практических рекомендаций:
- Упражнения на верхнюю и нижнюю часть тела производятся поочерёдно. Таким образом, не нарушается цикл кровообращения.
- При запущенной стадии артроза коленного сустава максимальная длительность водных процедур составляет 25 минут, с коротким интервалом в 2 минуты.
- Вода в бассейне должна быть тёплой. Так можно расслабить мышцы и провести более длительное занятие. Амплитуда движений в суставах будет значительно расширяться.
На первых занятиях очень важно, чтобы рядом был помощник или просто родственник. Суставы, отвыкшие от физических нагрузок, могут не сразу привыкнуть к водным процедурам, что серьёзно помешает плаванью
Важно знать: Врачи рекомендуют на первых занятиях в бассейне лишь погрузить ноги в тёплую воду и не выполнять упражнений. Таким образом, коленное пространство адаптируется к будущим нагрузкам и первые занятия по аквааэробике пройдут без серьёзных болевых ощущений
Можно ли ходить, бегать и делать приседания
Самый доступный способ для каждого человека увеличить свою физическую активность связан с ходьбой, бегом и приседаниями. Но можно ли все это делать при разрушении тазобедренных суставов, на которые и приходится максимальная амортизационная нагрузка.
Ответ на вопрос о том, можно ли ходить при коксартрозе, зависит от общего состояния и самочувствия. Если можете это делать и данный процесс не вызывает усиления болевых ощущений – то ходите. Если ходьба без палочки затруднительна – не стоит пересиливать боль. Таким образом вы только до конца разрушите сустав.
Можно ли заниматься ходьбой при коксартрозе с целью увеличить существенно нагрузки на мышечный аппарат? Да, это можно делать, но только на первой стадии заболевания. При 2-ой степени коксартроза с ходьбой в спортивном стиле лучше повременить и начать восстановление своей физической формы с комплекса лечебной гимнастики или кинезиотерапии под контролем со стороны мануального терапевта.
Только после того, как мышечный каркас тела будет настолько подготовлен, что примет на себя большую часть амортизационной нагрузки, можно будет приступать к спортивной ходьбе. Точно также можно ответить и на следующий вопрос: можно ли бегать при коксартрозе. Да, можно на 1-ой стадии и только после консультации с ортопедом – на 2-ой стадии.
Можно ли делать приседания при коксартрозе — это вопрос очень спорный. С одной стороны при приседаниях прорабатываются те мышцы, которые усиливают диффузное питание тазобедренного сустава. С другой стороны оказывается дополнительная нагрузка на изношенные хрящевые ткани. Правильнее будет отвечать на вопрос о том, можно ли приседать при коксартрозе, индивидуально, оценивая объективно массу тела пациента и состояние мышечного каркаса нижних конечностей.
Если у вас есть избыточная масса тела и развивается коксартроз, то стоит исключить дополнительные нагрузки на нижние конечности до тех пор, пока индекс массы тела не приблизится к физиологической возрастной норме.
Преимущество водных упражнений
Вода использовалась многие годы, даже в древние времена с целью терапевтического воздействия. Окажет благотворное воздействие на мышцы.
С помощью процедур мышцы можно расслабить, уменьшить болевые ощущения. Гидротерапия помогает вытягивать, согнуть колено с наименьшим сопротивлением, что важно при диагностировании артроза.
Можно посещать тёплый бассейн, помогающий расслабить мышцы, прохладная вода облегчит болевые ощущения. При артрозе пациенты посещают бассейн, отмечают изменения в болевых ощущениях, снижающиеся при плавании. Тело в воде обладает хорошей плавучестью
Если человек находится в воде по пояс, организм перестаёт ощущать половину имеющегося веса. Если вода по грудь, можно уменьшить вес ещё на 25%. Как результат, на колени не действует лишний вес, находятся в спокойном состоянии. Занятия в воде помогают эффективно укреплять мышцы в коленях. Занятия, назначаемые врачом для лечения, могут вызывать серьёзную боль. В воде такие мероприятия можно выполнять, боль незаметна.