Подагра
— одна из самых старых болезней, описанных в медицине. В V веке до нашей эры Гиппократ назвал «подагрой» (от греческих слов «под» — нога, «агра» — капкан) острые боли в стопе. Её называли «болезнью королей и королём болезней», болезнью аристократов, даже считали признаком гениальности. Ею страдали такие известные люди как Леонардо да Винчи, Александр Македонский, многие члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин. И список этот далеко не полный.
Подагра – это заболевание, связанное с нарушением обмена пуринов, которое приводит к повышению в крови мочевой кислоты (гиперурекимии) и отложение ее в тканях опорнодвигательного аппарата и внутренних органах.
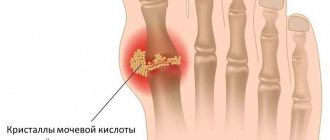
В организме человека пуриновые основания расщепляются до мочевой кислоты и выводятся почками. Когда превышается предел концентрации мочевой кислоты в тканях, начинается откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. Возникают клинические проявления артрита (воспаления сустава), появляются образования в мягких тканях (тофусы), уратная нефропатия (поражение почек) и нефролитиаз (образование камней в почках).
Изменения в диетических привычках и стиле жизни привели к тому, что в индустриально развитых странах подагрой страдает 1-2% населения.
Причины развития подагры
- Прием лекарственных препаратов: мочегонных (тиазидовые диуретиков), низкие дозы аспирина (1гр в сутки), циклоспорины.
- Заболевания и состояния, которые ведут к появлению подагры: сахарный диабет, ожирение, ишемическая болезнь сердца, артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, отравления свинцом, трансплантация органов, псориаз, заболевания крови. Обострению подагры способствует внутривенное введение контраста (при рентгенологических обследованиях), травмы, оперативные вмешательства.
- Риск возникновения подагры крайне высок у лиц, имеющих привычку употребления продуктов, содержащих большое количество пуриновые основания (жирные сорта мяса, морепродукты, алкогольные напитки, газированные напитки).
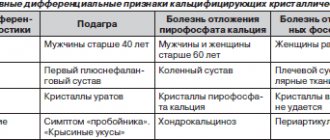
- Подагра чаще развивается у мужчин (возраст 30-60 лет), у женщин подагра развивается гораздо реже и преимущественно в менопаузальном периоде.
Симптомы подагры
Острый подагрический артрит начинается с поражения одного сустава, чаще всего большого пальца стопы. Возникновению острого артрита могут предшествовать обильное употребление пищи, прием алкоголя, травма, хирургическое вмешательство. Заболевание развивается внезапно, рано утром возникает резкая боль, отек и покраснение, симптомы быстро нарастают и достигают пика в течение 24 – 48 часов. Боль становиться резко выраженной, пациенты часто не могут надеть носки или дотронуться до больного сустава. Острая подагра может сопровождаться повышением температуры тела до 38 градусов. Резкой слабостью, общим недомоганием. Даже при отсутствии лечения обострение подагрического артрита исчезает постепенно в течение 5 – 7 дней.
Острый подагрический артрит
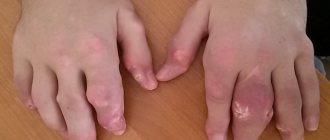
По мере прогрессирования заболевания и при отсутствии адекватного лечения приступы артрита становятся более частыми и продолжительными, вовлекаются новые суставы ног. Появляется деформация суставов за счет узелковых отложений и костных разрастаний, тофусов.
Тофусы – это кристаллы мочевой кислоты, которые откладываются в околосуставных тканях, представляют собой безболезненные, плотные узелки желтоватого цвета. Наиболее часто располагаются в области ушных раковин, локтевых, голеностопных суставах, суставов кистей и стоп.
Постепенно появляется тугоподвижность суставов, что затрудняет передвижения пациентов. Велик риск возникновения переломов. Каждое новое обострение подагрического артрита значительно ухудшает течение заболевания, способствует быстрому развитию осложнений.
В основном мочевая кислота выделяется почками, отложение солей мочевой кислоты в почечных лоханках ведет к развитию мочекаменной болезни. Отхождения конкрементов (камней) проявляется интенсивными болями в поясничной области – почечной коликой.
На этом мы заканчиваем публикацию серии статей Евгения Михайловича Белецкого, ведущего специалита по репродукции птицы института животноводства Украины. В обзоре детально описано широко распространенное незаразное заболевание — мочекислый диатез или подагра. Указаны причины возникновения болезни, особое внимание уделяется патогенезу. Приведены все известные до настоящего времени лекарственные средства, применяемые для лечения подагры, меры профилактики. Ввиду большого объема, я взял на себя смелость удалить из статьи некоторые биохимические детали, затрудняющие понимание для неспециалистов, и поместить в двух постах.
style=»display:inline-block;width:336px;height:280px» data-ad-client=»ca-pub-4037835599918832″ data-ad-slot=»7553000704″>
Мочекислый диатез (подагра, висцеральная подагра, мочекаменная болезнь) — заболевание, связанное с нарушением обмена веществ, главным образом белкового обмена, сопровождающегося повышенным образованием мочевой кислоты (гиперурикемия), ее накоплением в организме, поражением мочевыводящих путей и отложением мочекислых солей на висцеральных поверхностях и суставах.
Заболеванию подвержены птицы всех видов, как взрослые, так и молодые. У страусов подагра хотя и встречается, но случаи эти довольно редкие. Чаще других болеют куриные, особенно яичного типа в возрасте 100-180 дней и куры высокопродуктивных кроссов [25]. Пик заболевания приходится на холодное время года. Висцеральная форма подагры встречается также у эмбрионов птиц или цыплят первых дней жизни [16, 13].
Из диких птиц заболеванию больше подвержены хищные птицы.
В некоторых хозяйствах подагра является основной причиной падежа птицы и может вызвать гибель 30-40% от общего поголовья павшей, хотя в каждом стаде индеек встречается до 5%, а иногда до 15-20% заболевших птиц [7].
Подагра в последние годы широко распространилась среди птицы разных возрастных групп яичных и мясных кроссов в промышленном птицеводстве. Заболевание наносит значительные экономические убытки, развивается нарушение обмена веществ, вследствие чего птица отстает в росте и развитии [5, 10, 11, 39].
Хотя млекопитающие болеют гораздо реже птиц, чаще других из них заболевают собаки. Отмечены случаи заболевания лошадей, крупного рогатого скота и свиней. Описаны случаи заболевания подагрой рептилий (аллигаторов и змей) [14, 21].
Достаточно часто подагра встречается и у человека, особенно у мужчин после 40 лет и является, в основном, наследственно-конституциональным заболеванием. Мочекислые соли при подагре выпадают и откладываются на суставных поверхностях преимущественно мелких суставов рук и ног [32]. Заболевание проявляется также приступообразным артритом, гиперурикемией [21].
Различают первичную и вторичную подагру. Первичная подагра – самостоятельное заболевание, вторичная подагра – проявление других болезней (миелолейкозы, псориаз, гемоглобинопатии, хроническая почечная недостаточность, врожденные пороки сердца с эритроцитозом) или следствие применение лекарственных средств (рибоксин, цитостатики, салуретики и др.) [21].
ЭТИОЛОГИЯ. Основными причинами возникновения мочекислого диатеза являются:
— перенасыщение организма белками животного (мясом, мясо-костной, кровяной, рыбной мукой, особенно с высоким кислотным и/или перекисным числом) или растительного (высокобелковые концентрированные корма) происхождения или их низкое качество на фоне недостатка витаминов, в первую очередь витамина А, вследствие чего происходит поражение эпителия почечных канальцев. Причиной нарушения функции почек у кур часто может быть недостаток в рационе витаминов В6 и/или В12 [25, 23];
— отсутствие в рационе зеленых кормов и травяной муки;
— переохлаждение (особенно в первые дни выращивания), приводящее к развитию воспалительных процессов в почках и кишечнике, возраст, недостаточная вентиляция, сырость, плохие условия содержания, отсутствие моциона и солнечного света и др. [6, 13, 26].
— хроническое поражение почек под действием вредных для организма химических соединений (зерновых протрав, эндотоксинов микроорганизмов, грибов, солей тяжелых металлов, нитратов, хлорида натрия, метана, сулемы, алоина, ацетона, некоторых органических кислот и др.), приводящих к пониженному выделению мочевой кислоты и уратов, поражению печени [2, 5, 21];
— нарушение кальций-фосфорного соотношения за счет избытка фосфора на фоне недостаточности витаминов В2, В4, В6 [27];
— неправильный баланс в рационе кислотных и щелочных кормов (кислый рацион);
— недостаток или отсутствие воды, особенно в первые дни после вывода, приводящие к образованию и отложению мочекислых солей в результате использования остаточного желтка.
— некоторые вирусные заболевания (инфекционный бронхит, болезнь Гамборо) и как осложнения при их специфической профилактике [7, 8, 9, 20, 45, 62].
Избыток глицина может вызвать некроз эпителия почек и отечность почечных гломерулов, что предрасполагает к отложению мочекислых солей в канальцах.
У цыплят, выведенных из яиц в условиях повышенной влажности в инкубаторе (70%), может нарушиться обмен веществ и возникает подагра.
Кормление кур по рациону, не сбалансированному по протеину, аргинину, триптофану, глицину и некоторым другим аминокислотам может стать одной из главных причин возникновения данного заболевания [29].
ПАТОГЕНЕЗ. Нормальное количество мочекислых солей в крови колеблется в зависимости от вида, количества и времени приема кормов, яйценоскости (у кур от 20 до 80 мкг/мл, индеек — до 20 мкг/мл). Мочекислые соли содержатся в сыворотке крови в форме мононатриевых уратов (до 184 мкг/мл) [4].
Выделение мочекислых солей происходит почками лишь в концентрированном виде. При отравлениях количество мочекислых солей существенно повышается. При нефрозо-нефритном синдроме находят в среднем 189 мкг/мл мочекислых солей в крови, при отравлениях у индеек — до 160 мкг/мл и до 200 мкг/мл в сыворотке крови. Выделение мочекислых солей у индеек при отравлениях колеблется от 0.6 до 2.8 г в день [7].
Вопрос о механизмах повышения концентрации мочекислых солей при отравлении у птиц окончательно не выяснен. Очевидно, что если концентрация труднорастворимых мочекислых солей переходит границу растворимости, то начинается отложение солей в тканях и суставных полостях. Почки и висцеральные оболочки при избыточном белковом питании уменьшают свою функцию по азотному обмену.
Токсины грибов также приводят к повреждениям почек. Описаны смертельные случаи висцеральной подагры у гусей после приема заплесневелой кукурузы. Токсины плесневых грибков обуславливали нефроз [7].
У суточных цыплят может быть висцеральная подагра, как результат нарушения влажности во время инкубации (70% относительной влажности воздуха вместо 55-60%). Недостаточный и запоздалый прием воды приводит к тому, что мочекислые соли, которые образуются при использовании желтка, сразу не выводятся.
Это заболевание может протекать в локальной, висцеральной и смешанных формах [6].
В нормальных условиях продукты распада нуклеопротеидов (мочевая кислота и ее соли) в растворенном состоянии выделяются из организма преимущественно почками. При нарушении обмена этих сложных белков происходит избыточное образование мочевой кислоты и ее соли откладываются на суставные поверхности пальцев конечностей, в сухожилиях, хрящах ушных раковин, почках и серозных оболочках. На месте отложения кристаллов мочекислых солей ткани подвергаются некрозу. Вокруг омертвевших участков развивается воспалительный очаг с разрастанием соединительной ткани [32].
Болезнь развивается постепенно. Нефрозонефритный синдром возникает из-за нарушения выделительной функции почек вследствие воспаления нефрона — основной структурной и функциональной части почки. При этом ухудшается реабсорбция воды и растворимых в ней веществ. В органах и тканях откладываются мочекислые соли. Особенно часто поражаются серозные оболочки брюшины, внутренние органы и суставы. На последней стадии происходит выпадение в просвет мочеточников уратов — признак мочекаменной болезни [5].
Для развития заболевания требуется определенное время, которое зависит от степени воздействия тех или иных факторов. При недостатке в рационе цыплят витамина А падеж может начаться через 26 дней. У индеек болезнь обнаруживается через 56-70 дней.
Одной из основных причин является перенасыщение корма белками и нуклеиновыми кислотами (особенно мясом) [60], первичное поражение почек, недостаточные по белку и недоброкачественные корма, с которыми в организм попадают такие кислоты, как молочная, масляная, ацетоуксусная, а также гиподинамия и стресс [24]. Характерной чертой для подагры является накопление в крови и тканях большого количества продуктов распада. Особое место занимает здесь аммиак в том смысле, что это очень токсическое вещество [28]. Показано, что у больных на подагру кур уровень аммиака повышается в крови, тканях печени и почек в 1,5-2,0 раза [35]. Освобождается аммиак в желудочно-кишечном тракте (основная часть), в почках, печени и мышцах. Это происходит вследствие разрыва амидных связей в молекуле белка. Отщепленный аммиак связывается с глутаминовой кислотой с образованием глутамина [37].
Особое место на этом этапе отводится ферменту глутаминсинтетазе. Активность этого фермента в 10-15 раз выше в печени кур по сравнению с другими животными. Уровень глутаминсинтетазной активности может изменяться при различном содержании белка в рационе и имеет важное значение в регуляции образования мочевой кислоты. Реакция амидирования глутаминовой кислоты имеет исключительно важное значение. Во-первых, при этой реакции нейтрализуется аммиак, во-вторых, образовавшийся глутамин используется в дальнейшем для синтеза более сложных азотных соединений, в том числе для синтеза пуриновых оснований.
Известно, что подагра сопровождается нарушением способности почек выводить мочевую кислоту как конечный продукт, а метаболический ацидоз является характерной чертой хронической почечной недостаточности. В связи с этим важно знать, каким образом регулируется кислотно-щелочной гомеостаз в организме.
У птиц гломерулярная фильтрация ниже, чем у других животных, а тубулярная секреция устремлена к наибольшему выделению шлаков: например, тубулярные клетки секретируют аммоний, фосфат, мочевую кислоту, ураты и ионы Н, т.е. все вещества, поддерживающие почечное выделение кислот.
В ситуациях, когда птица попадает в стрессовые ситуации — высокобелковая, голодная диеты, избыток нуклеиновых кислот, заостряется гиперурикемия и увеличивается выработка мочевой кислоты. Биохимический механизм данного явления не установлен. Возможно, что аминокислоты регулируют скорость распада РНК, которая, в свою очередь, регулирует биосинтез пуринов [57].
Не исключено, что благоприятное влияние на уровень мочевой кислоты могут оказывать антагонисты кальция.
У птиц, ткани которых не имеют фермента уреазы, который расщепляет мочевую кислоту до алантоина, мочевая кислота является конечным продуктом обмена азота, а его производство является мерой чистоты, баланса между пуриновым синтезом, пуриновым распадом и реутилизацией пурина.
Гиперурикемия и накопление уратов в организме травоядных и хищных сельскохозяйственных животных и человека развиваются вследствие повышенного их биосинтеза и снижения экскреции с мочой. Это ведет к отложению уратов в тканях. Острое подагрическое воспаление развивается вследствие отложения в суставной полости уратовых микрокристаллов, способных активизировать фактор Хагемана, компоненты комплемента, кинины, что приводит к увеличению сосудистой проницаемости, притоку нейтрофилов. Фагоцитоз кристаллов сопровождается высвобождением лизосомальных ферментов, в результате чего развивается воспаление. Кристаллы уратов откладываются также в интерстиции почек и канальцах, что приводит к развитию подагрической нефропатии – второго важнейшего клинического признака подагры.
Таким образом, в организме кур, больных подагрой, происходит значительное накопление аммиака. Поскольку аммиак очень токсичен для организма, детоксикация его происходит путем связывания с глутаминовой кислотой с образованием глутамина, который может в дальнейшем быть использован для синтеза пуриновых оснований.
Поскольку глутамин играет основную роль как в аммониегенезе, так и в пуриновом биосинтезе, наблюдается связь между повышенным уровнем глутамина и перепроизводством пуринов при подагре. Глутамат является основным предшественником глутамина; возможно при подагре мы имеем первичный дефект обмена глутамина [31], который приводит к накоплению глутамата и, как следствие, к повышению количества клеточного глутамина и последующего перепроизводства пуринов.
У птиц аминный азот почти полностью превращается в мочевую кислоту. Это превращение проходит через адениннуклеотидный цикл процессов. С другой стороны, концентрация НСО3— , независимо от изменения рН, может быть основным фактором в регуляции обмена глутамина. Установлено, что синтез глюкозы понижается при повышении концентрации НСО3— [55].
Кроме нарушения пуринового обмена, могут возникнуть нарушения эндогенного характера и возникнуть так называемая вторичная подагра — при лихорадочных состояниях, пневмониях, лейкозах и др. в связи с распадом ядер лейкоцитов, богатых нуклеопротеидами [32].
КЛИНИЧЕСКИЕ ПРИЗНАКИ. Различают три вида мочекислого диатеза: висцеральная подагра – ураты откладываются на серозных покровах внутренних органов, суставная подагра – ураты скапливаются преимущественно в суставах, встречается и смешанная форма [7, 20].
При развитии заболевания проходит определенное время, которое зависит от степени воздействия факторов. Первые признаки заболевания у гусей наблюдаются через 3-14 дней, у индеек — через 56-70 дней.
В острой стадии наблюдается расстройство функции кишечника, помет белого цвета, нарушается общее состояние, птица малоподвижна, снижается яйценоскость, уменьшается аппетит, появляется цианоз гребня. Гибель наступает в течение нескольких дней, иногда без явных признаков. Из полученных яиц снижается выводимость и вывод цыплят [15]. У выведенных цыплят уже в первые дни регистрируют высокую смертность, отказ от корма, профузный понос, склеивание клоаки выделяющимися каловыми массами, кожа вокруг клоаки воспалена [5, 7, 20].
Суставная форма висцеральной подагры встречается реже, хотя у взрослых индеек она преобладает. Протекает хронически, нарушается
движение, отекают суставы, повышается местная температура. Позже кожа пораженных суставов приобретает серо-белый цвет. При разрезании абсцессов выделяется беловатая гипсоподобная масса [6, 7].
Поражение почек и возникновение мочекислого диатеза у птицы по клиническим признакам обнаружить невозможно. Его устанавливают лишь после вскрытия внешне здоровых, но внезапно павших особей. Иногда при хроническом течении болезни в области клоаки скапливаются соли мочевой кислоты в виде кашицеобразных комочков.
Клиническим симптомом болезни у цыплят является кратковременная диарея, а в возрасте между 7-м и 14-м днями у них отмечается задержка роста. У павших особей через 4-21 день после начала заболевания наблюдается обесцвечивание и отечность почек, отложение уратов в других органах [25].
Особенно тяжело протекает подагра на фоне недостаточности витамина А, который обеспечивает нормальную функцию почечного эпителия. В организме птицы, испытывающей дефицит ретинола, резко возрастает концентрация мочекислых солей. Так, в сыворотке крови она превышает норму в 8-9 раз.
У взрослых индеек в основном преобладает суставная форма подагры. Первые признаки: затрудненные движения, птица садится на ноги или подолгу лежит. Если ее поднять, то, сделав несколько шагов, она снова садится. В дальнейшем возникает воспаление и опухание суставов ног. Установлена прямая связь между содержанием мочекислых солей в сыворотке крови и тяжестью клинических признаков болезни. Так же, как у кур, снижаются яйценоскость и выводимость яиц, в них остается неиспользованный белок. У гусей подагра сопровождается поносом, затрудненным дыханием, нередко внезапной гибелью. Суставы опухают, деформируются, образуются плотные узлы — подагрические шишки.
Иногда, задолго до появления других признаков заболевания при подагре возникает поражение кожи вследствие отложения мочекислых солей в дерме. Гистологически — это мелкозернистая масса холестерина,
окруженная слоем кристаллов мочекислого натрия, многоядерных гигантских клеток и толстой фиброзной капсулой с гистиоцитами и лимфоцитами. До 70% их состава приходится на ураты [32].
У людей болеют подагрой преимущественно мужчины после 40 лет. У большинства больных клинически определяемое начало болезни совпадает с внезапным развитием острого приступа артрита. Приступ подагры чаще наступает в ночное время. От сильнейшей, жгучей, давящей, пульсирующей или рвущей боли в одном или нескольких суставах больной просыпается. Примерно у ¾ больных первые проявления подагры возникают в плюсне-фаланговом суставе большого пальца стопы. Реже начало болезни протекает по типу полиартрита. С убывающей частотой в процесс вовлекаются суставы стоп, голеностопные, пальцев рук, коленные, локтевые, лучезапястные и др.
Пораженный сустав через несколько часов припухает, кожа над ним краснеет, становится горячей, натянутой, блестящей. Ощущается легкий озноб, возможна лихорадка. Интенсивность болевого синдрома настолько велика, что подчас не купируется даже наркотиками. Боль усиливается от малейшего прикосновения к воспаленной поверхности. Наступает полное болевое ограничение подвижности пораженного сустава. Зона припухания может распространяться на окружающие периартикулярные ткани. Внешне картина острого подагрического артрита напоминает флегмону или гнойное воспаление сустава. Интенсивность боли заметно ослабевает к утру, а ночью усиливается вновь. Первые подагрические приступы обычно продолжаются не более 3-4 суток, затем явления артрита и болевой синдром постепенно ликвидируются. Через несколько недель движение в пораженном суставе восстанавливается в полном объеме. Приступ острого артрита может повториться через несколько месяцев. С годами частота подагрических приступов увеличивается. При каждом повторном приступе в процесс могут вовлекаться все новые суставы.
Через 5-10 лет от начала заболевания возникает второй характерный признак подагры – тофусы (тканевые скопления уратов). Излюбленной локализацией тофусов (подагрических узелков) является внутренняя поверхность ушных раковин, область локтевого сустава, суставов стоп и кистей. Возможна и другая локализация тофусов. Размеры их различны и колеблются от 1-2 до 10-15 мм в диаметре. Частота возникновения тофусов прямо пропорциональна длительности болезни [21].
Повторные подагрические приступы в одном и том же суставе, скопление уратов в околосуставных тканях приводят к дефигурации сустава, способствуют развитию вторичного артроза, а иногда и полному разрушению суставных поверхностей и эпифизарных частей костной ткани
Из внесуставных проявлений подагры наиболее часто отмечается поражение почек (50-75% больных) в виде мочекаменной болезни, интерстициального нефрита, вторичного пиелонефрита, гломеруло- и нефросклероза. Подагрическое поражение почек может приводить к почечной недостаточности, что служит причиной смерти почти каждого пятого больного. Внесуставными проявлениями подагры иногда бывают поражения сухожилий, острые формы люмбаго и радикулиты, фарингиты ириты и иридоциклиты, аллергические реакции, флебиты и др. Нередко подагре сопутствует гипертоническая болезнь, ишемическая болезнь сердца, ожирение.
У женщин подагрический артрит встречается очень редко, в основном в период менопаузы. У них подагра, как первичная, так и вторичная, протекает более доброкачественно.
Течение подагры длительное. Острые суставные атаки сменяются ремиссиями. Постепенно межприступные промежутки укорачиваются, а частота суставных атак нарастает, хотя интенсивность их ослабевает. Тяжесть течения определяется частотой суставных атак, быстротой деформации суставов, временем возникновения тофусов, деструкции костей, поражения почек. Причиной смерти у больных подагрой обычно являются сердечные или церебральные осложнения, почечная недостаточность [21].
ПАТАЛОГО-АНАТОМИЧЕСКИЕ ИЗМЕНЕНИЯ. При гистологическом исследовании подагра у птиц регистрируется приблизительно в 6% случаев. Почки при висцеральной форме болезни поражаются регулярно. При внимательном осмотре в них обнаруживаются кристаллы мочекислых солей в виде меловидных беловатых очажков или полосчатых отложений. Серозные оболочки печени, селезенки, легких, воздухоносных мешков и кишечника также покрыты мочекислыми солями. В паренхиме органов они встречаются в виде очажков. Ураты можно обнаружить и в подкожной клетчатке [5].
При микроскопии видны лучистые кристаллы уратов: эпителий почечных канальцев в состоянии зернистой дистрофии и некроза, строма инфильтрирована лимфоидными и гигантскими клетками.
У цыплят в период эмбрионального развития также возможно возникновение подагрической формы дистрофии, связанной с авитаминозом А кур при избыточном белковом кормлении. При этом отмечают бледный желток яиц, которые в дальнейшем имеют низкую оплодотворенность и повышенную смертность. При вскрытии задохликов отмечают гипертрофию почек, отложение в них, а также на брыжейке, сердце, амнионе, аллантоисном и желточном мешках мочекислых солей. Вывод запоздалый, пигментация кожи и пуха плохая [1, 6, 7,]. При висцеральной подагре в почках обнаруживают кристаллы мочекислых солей. Различают два вида поражений почек: белые дольчатые отложения в паренхиме и сливающиеся поверхностные узелковые очаги.
Иногда у эмбрионов и цыплят, погибших от подагры, почки в результате скопления мочекислых солей имеют цвет малины. Мочеточник содержит слизисто-белые массы и сильно расширен. Иногда ураты выглядят в виде плотных меловидных образований, они могут заполнять мелкие отводные канальцы почек. Серозные оболочки печени, селезенки, легких, воздухоносных мешков и кишечника также покрыты мочекислыми солями [7].
При мочекислом диатезе отмечают поражение сердца. На перикарде и эпикарде имеется налет в виде припудривания, в тяжелых случаях — гипсовидные сплошные наложения. Иногда заметны спайки эпикарда с перикардом. Встречаются также ураты в виде очажков в печени, селезенке, сердечной мускулатуре, на эндокарде, эндотелии крупных сосудов, в кишечнике, подкожной клетчатке. У индеек они достигают величины 0.2-0.4 мм [7].
У новорожденных млекопитающих, проживших неделю, встречается мочекислый инфаркт почек как физиологическое явление, который возникает в результате резкого изменения обменных процессов при переходе на самостоятельное кормление молозивом. В крови временно повышается концентрация мочевой кислоты, которая не успевает полностью выделяться с мочой из организма. В дальнейшем обмен веществ нормализуется и животные выздоравливают. При мочекислом инфаркте почек макроскопически на поверхности из разреза в мозговом слое видны радиально расположенные полоски красно-желтого цвета, представляющие собой скопление мочекислых солей в просвете прямых канальцев и в строме органа [5].
(Visited 4 012 times, 1 visits today)
Диагностика подагры
- Биохимический анализ крови. Выявление гиперурекимии: повышение уровня мочевой кислоты у мужчин свыше 0,42 ммоль/л, у женщин свыше 0,36 ммоль/л. Определения уровня креатинина крови – для выявления почечной недостаточности.
- Исследование синовиальной жидкости пораженного сустава. При химическом или микроскопическом исследовании определяют кристаллы мочевой кислоты, в посеве отсутствует бактериальная флора.
- Рентгенография суставов определяет изменения при хроническом подагрическом артрите.
- УЗИ почек. Выявление рентгеннегативных конкрементов (камней).
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
- Аллопуринол
– способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
- Урикозурические агенты
(пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
- Бензбромарон
— мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
- Колхицин
может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат
имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Лечение подагры
Важное значение для предотвращения обострения подагры имеет соблюдение диетических рекомендаций. Это ограничение употребления: мясных и рыбных продуктов, бобовых, щавеля, шпината, цветной капусты, малины, инжира, шоколада, крепкого чая, кофе. Запрещается употребление алкоголя, прежде всего вина и пива.
Рекомендуется увеличение объема выпиваемой жидкости до 2 литров в сутки, если нет противопоказаний. Это клюквенный морс, соки, щелочные минеральные воды. Постепенная нормализация массы тела является обязательным для пациента, так как способствует снижению уровня мочевой кислоты в крови.
Цель медикаментозного лечения является уменьшение болей во время приступа и лечение нарушений пуринового обмена.
Во время острого приступа подагры пациенту рекомендован полный покой, особенно больной конечности. Следует придать возвышенное положение стопе, приложить к больному суставу пузырь со льдом, а после стихания боли – согревающий компресс. Для лечения приступа применяют нестероидные противовоспалительные препараты (НПВП). Препарат, его дозу, кратность приема, длительность рекомендует лечащий врач.
Для достижения стойкого снижения мочевой кислоты, что предотвращает прогрессирование подагры, применяют антиподагрические препараты (алопуринол, сульфинперазон, уралит т.д.). Эти препараты применяются длительно (годами). Необходимый препарат подбирает лечащий врач индивидуально для каждого пациента, в зависимости от возраста, сопутствующих заболеваний, уровня мочевой кислоты в крови.
При формировании крупных тофусов, при изъязвлении тканей, наличия свищей рекомендовано оперативное лечение – удаление тофусов, так как они уже не могут рассосаться при приеме антиподагрических препаратов, и могут значительно ограничить функцию суставов.
Как лечить подагру большого пальца — методы, лекарства. Что это.
Иглоукалывание против боли.
Наши специалисты – работают с биологически активными точками, чтобы убрать воспаление и боль, гармонизировать работу почек, печени и поджелудочной железы.
Гомеопатия от воспаления и отека.
Чтобы снять приступ и нормализовать обмен мочевой кислоты, мы делаем микроинъекции комплексного гомеопатического средства в биологически активные точки. Этот метод называется фармакопунктура. Приступ подагры, лечение которого включает гомеопатию, проходит быстрее.
Прогревание от подагры. Симптомы и лечение. Средства.
Прогревание отдаленных точек помогает устранить отек и припухлость сустава, восстановить объем движений, улучшить кровоснабжение пораженной области, и обменные процессы в суставе.
Еда как лекарство при подагре. Питание. Что можно и нельзя есть.
Если вы соблюдаете диету, ваши шансы вылечиться от подагры возрастают. Обратите внимание на свое питание.
Приступ подагры, лечение которого мы проводим по такой схеме, больше не повторяется у подавляющего большинства пациентов.
Физиотерапия при подагре
В остром периоде применяют аппликации раствора димексида на пораженный сустав. Он обладает обезболивающим и противовоспалительным действием. Перед началом процедуры проводят пробы на чувствительность к димексиду (наличие аллергической реакции), через 24 часа после пробы начинают процедуры. Для аппликаций применяют 30-50%раствор димексида (разводят чистый димексид кипяченой водой). Салфетку, смоченную в растворе, кладут на больной сустав. Вначале продолжительность процедуры составляет 10 минут, в дальнейшем ее увеличивают до 2 часов. В период ремиссии применяют аппликации с грязями, парафином, озокеритом, что способствует улучшению функции суставов, снижает в них содержание уратов.
В период ремиссии пациентам показано санаторно-курортное лечение. На состояние здоровья пациентов, течение заболевания оказывают благоприятное воздействие оздоровительные мероприятия:
- диетическое питание,
- прием щелочных минеральных вод,
- бальнеотерапия,
- грязелечение