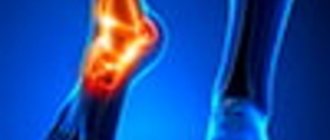
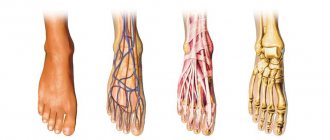
Наиболее типичные участки боли на стопе
Патологии часто развиваются в местах выступающих костей из-за ряда факторов:
- Выступы являются местами прикрепления крупных мышц. Если мышца находится в гипертонусе, она сильнее тянет за кость и надрывает ее оболочку-надкостницу. Именно в надкостнице находятся болевые рецепторы, а в самой кости их в норме нет.
- На «косточках» нет защитного жирового слоя, от окружающей среды их отделяет только тонкая кожа. Любой, даже небольшой, удар прямиком попадает на ту же особо чувствительную надкостницу.
- Кровообращение кости тем больше, чем больше вокруг жира и мышц. Там, где вокруг кости мало других тканей, слабее и кровоток. А это в свою очередь замедляет регенерацию и лечение.
Типичными участками боли на ноге являются костные выступы голеностопного сустава (лодыжки), шиловидный отросток пятой плюсневой кости снаружи стопы и головка первой плюсневой кости у основания первого пальца. Все они могут тревожить, воспаляться и влиять на походку. Несмотря на то, что каждая проблема имеет свои особенности, у любой боли в «косточках» могут быть очень типичные причины.
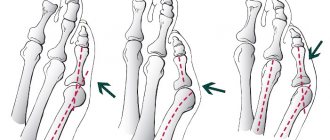
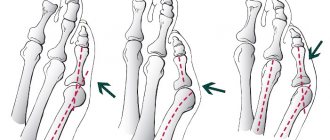
Вальгусная деформация 1 пальцев стоп (Hallux abducto valgus)
Оперативное лечение:
Операции при hallux valgus известны еще со времен Гиппократа. За всю историю ортопедии насчитывается более 300 различных оперативных методик лечения вальгусной деформации первых пальцев стоп. Конечно, многие из них сегодня считаются неэффективными, многие — очень травматичными (порой калечащими). Данные оперативные методики уходят в прошлое, хотя с сожалением можно констатировать, что «стародавние» операции до сих пор широко применяются (наша страна — не исключение). Ну, не будем о грустном… Все-таки XXI век на дворе!
Выбор метода оперативного лечения зависит от степени вальгусной деформации 1-х пальцев стоп и всегда сугубо индивидуален для каждого пациента. Именно индивидуальный подход и тщательное предоперационное планирование позволяют обеспечить положительный результат операции.
В моей практике хирургического лечения стоп я использовал различные виды оперативных тактик реконструкции вальгусной деформации 1-х пальцев. На заре своей хирургической деятельности применял операции, проводимые только на мягких тканях стопы, без перепиливания костей и использования каких-либо фиксаторов (например, операция MacBride). Но такие операции оказались совершенно неэффективными, поскольку отмечался высокий процент рецидивов (повторных деформаций 1 пальцев).
Мини-инвазивная (чрезкожная, перкутанная) хирургия вальгусной деформации 1 пальца стопы: Данный метод оперативного лечения hallux valgus основан на устранении вальгусной деформации 1 пальца стопы без разрезов кожи (из минипроколов). Суть этой методики: из маленьких проколов с помощью костных буров производится удаление «косточки», в определенных местах кости стопы перепиливаются, тем самым уменьшается деформация первого пальца. Никакой внутренней фиксации (ни винтиков, ни спиц, ни скобок) данная техника не предусматривает.
Это малотравматичные операции, с высоким косметическим эффектом (никаких ран и рубцов).
Проанализировав результаты операций, я пришёл к неутешительному выводу: полностью устранить деформацию первого пальца, сделать стопу более узкой и изящной с помощью таких операций невозможно. Получается, что это всего лишь косметическая полуоперация, в дальнейшем рост «косточки» неизбежен… Поэтому я отказался от использования мини-инвазивной методики при реконструкции непосредственно вальгусной деформации 1 пальца стопы, считаю, что данный метод не дает 100% эффекта коррекции hallux valgus. Да, я использую мини-инвазивные методики в хирургии переднего отдела стопы. Они отлично себя зарекомендовали при деформации маленьких пальцев (молоткообразные деформации 2-3-4 пальцев), метатарзалгии, натоптышах, либо в комбинации с открытыми операциями при выраженных деформациях всех пальцев стопы.
Ну а теперь об удалении « косточки» лазером!!! Не хотел об этом писать, но половина пациентов, начитавшись в Интернете, спрашивает об этом «чудесном» методе операции… Хочу открыть страшную тайну и донести её до каждого: лазерной операции по удалению «косточки» на 1 пальце не существует!!! Это либо пиар, либо лазером называют мини-инвазивный метод реконструкции вальгусной деформации (я писал об этом методе выше).
В принципе, в медицине есть лазерная хирургия, которая используется, например, в офтальмологии, дерматологии, урологии… Но перепилить лазером кость — это уже фантастика! Одним словом, «ЗВЕЗДНЫЕ ВОЙНЫ»! Поэтому, дорогие мои, не надо верить всему, что написано в Интернете!
Причины боли в косточке на ноге
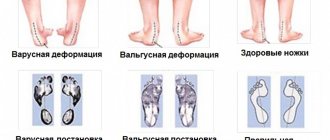
Большинство хронических болезней стопы возникает из-за ее механического дисбаланса. Врожденная позиция костей рассчитана на их правильное использование и нагрузку. Болезни, перегрузка, неправильная обувь неблагоприятно влияют на положение отделов стопы и приводят к патологиям.
Избыточная пронация, то есть «заваливание» всей стопы внутрь перегружает первый плюснефаланговый сустав. Со временем там вырастает «косточка» или «шишка» — попытка организма увеличить площадь контакта сустава с поверхностью. Пронация изменяет и состояние лодыжек: растягиваются связки внутренней и сдавливаются наружной.
Появление болей в области шиловидного отростка плюсневой кости по наружному краю стопы – показатель перегрузки мышц голени. Состояние характерно для гипопронации или супинации – «заваливания» стопы кнаружи. Если вовремя не скорректировать положение стопы, костный выступ может даже оторваться при неловком движении или постоянных микротравмах.
Эффективные способы лечения
Основа лечения проблем выступающих косточек – коррекция положения стопы для снижения нагрузки на отдельные ее участки. Выделяют активную и пассивную коррекцию. К активной относят улучшение работы мышц упражнениями, к пассивной – любые ортопедические приспособления для смены положения или устранения симптомов. По отзывам пациентов и клиентов лучше всего помогают:
- Упражнения на балансировочной подушке. Укрепляют мышцы голени и стопы, улучшают кровообращение и тонус при любых проблемах стоп. Незаменимый способ активной коррекции.
- Ходьба по ортопедическим коврикам. Стимулирует активные точки стоп, задействует проприоцепцию – правильное ощущение положения частей тела.
- Ношение ортопедических стелек. Для профилактики полезны фабричные стельки, для лечения – индивидуально изготовленные супинаторы.
- При болях у основания первого пальца незаменимы вальгусные шины, в лодыжках – специальные бандажи для голеностопа. Для многих проблем разработаны специальные изделия, очень эффективные при грамотном подборе.
- Непосредственно на боль действуют массажеры. Коврики и валики с иглами, рельефными сосочками, выступами стимулируют механорецепторы и перекрывают проведение импульсов боли.
Решить вопрос боли в косточках можно в «Медтехника Ортосалон». После консультации Вашего доктора наши консультанты подберут наиболее подходящее решение с учетом рекомендаций врача, особенностей проблемы и состояния ног. В каждом салоне есть оборудование для анализа стопы и полный ассортимент эффективных медицинских товаров.
У нас вы также можете воспользоваться услугой индивидуального изготовления стелек на заказ:
Почему возникает образование на верхней части стопы?
Появление шишки на верхней части стопы связано с имеющимися общими и местными факторами риска, длительно воздействующими на организм.
У женщин главной причиной является постоянное ношение тесной, с узким носком обуви на каблуке до 15 см высотой. Нагрузка распределяется неравномерно: давление всей массы тела приходится на пальцы. Это приводит к деформации стопы, вызывает развитие искривлений и наростов. При длительной высокой нагрузке расходятся плюсневые кости, развивается горизонтальное плоскостопие, возникают уплотнения.
Методы диагностики
Чтобы эффективно лечить патологию, которая приводит к образованию шишки, избавляться от любого выступа, делающего верх стопы неровным, нужно на ранних этапах точно определять заболевание.
Для уточнения диагноза необходимы следующие исследования:
- рентгенография стопы;
- УЗИ измененного сустава — дополнительный метод диагностики, применяется для обследования ребенка;
- КТ;
- МРТ;
- лабораторные исследования для исключения подагры, ревматизма, артритов и артрозов другой этиологии.
Профилактика
Даже после успешно проведенного лечения шишка на стопе у человека может возникнуть вновь. Это связано со многими факторами. С целью профилактики повторного искривления костей стопы рекомендуется придерживаться нескольких обязательных правил:
- Носить удобную обувь из натуральных материалов на невысоком каблуке (4–6 см). В местах контакта шишки с обувью использовать мягкий вкладыш.
- При тяжелых физических нагрузках на работе делать перерывы для отдыха ног.
- Использовать ортопедическую обувь, которая снижает нагрузку на стопу, поскольку нога надежно крепится жесткими фиксирующими вставками.
- При малоподвижном образе жизни заниматься гимнастикой: регулярно делать комплекс упражнений для укрепления мышц и связок.
- В случае травматического повреждения обязательно обращаться к врачу.
- Для улучшения кровообращения больше ходить босиком по песку, мелкой гальке, зимой использовать специальные массажные коврики.
- Курсами принимать поливитамины и кальций.
- Правильно питаться: включать в рацион овощи, фрукты, рыбу (она содержит вещества, полезные для работы суставов).
- Начинать лечение болезней костей, суставов, сосудов на ранних этапах.
Для профилактики деформаций важно соблюдение гигиены ног. При появлении дискомфорта, боли или образовании шишки рекомендуется своевременно обращаться к врачу. Только специалист поможет вылечить патологию в короткие сроки и объяснит, как предупредить развитие осложнений.
Виды образований
Локализация, строение и клинические проявления новообразований на подъеме стопы различны и зависят от вызвавших их причин. Описано несколько разновидностей патологических изменений верхней части стопы:
- Гигрома – киста на сухожилии, может вырастать посередине сгиба стопы.
- Экзостоз — единичное и множественное доброкачественное разрастание на поверхности кости. Может развиваться и расти из хрящевой ткани, которая со временем окостеневает. Часто появляется на щиколотке. Передается по наследству.
- Липома – жировик.
- Фиброма – новообразование из соединительной ткани.
- Тромбофлебит – воспаление стенки венозного сосуда.
- Кератодермия (диффузная ил очаговая) – нарушение ороговения кожи, преимущественно разрастание эпидермиса происходит на подошве.
- Флегмона – острое гнойно-воспалительное явление в мягких тканях.
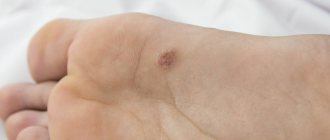
- Бородавка – заболевание, вызванное вирусом папилломы человека.
- Мозоль – ороговевший участок кожи, является результатом продолжительного трения или давления обуви на стопу.
- Болезнь Келлера — нарост на изгибе стопы, возникающий из-за прогрессирующих дистрофических процессов в костной ткани. Осложняется асептическим некрозом.
Тромбофлебит
Тромбофлебит — воспаление стенок вен с последующим формированием тромба. Характеризуется уплотнением и гиперемией по ходу венозных сосудов с развитием узелков темно-синего цвета. При надавливании возникает боль, в дальнейшем образуется отек, локальное повышение температуры.
Тромбофлебит – распространенная патология, относится к осложнениям варикозной болезни. После перенесенного инсульта или тяжелой операции, когда пациент длительное время не встает с кровати, патология развивается на протяжении нескольких дней. Шишка на подъеме – характерный симптом при тромбофлебите. Кроме опухоли, развивающейся вследствие воспаления вены, появляются и другие клинические признаки:
- гиперемия или цианоз кожи;
- болевой симптом при надавливании;
- пигментация, связанная с нарушенным кровообращением в месте пораженной вены.
Такая симптоматика характерна для воспаления и развития тромба в поверхностных венах.
Тромбофлебит глубоких вен развивается остро, требует неотложной госпитализации. Патология лечится применением терапевтических методов, но в отдельных случаях необходимо хирургическое вмешательство.
Показаниями к операции являются:
- восходящее воспаление, которое распространяется по ходу вен;
- высокая вероятность развития ТЭЛА (тромбоэмболии легочной артерии);
- перенесенные тяжелые приступы острого тромбофлебита в анамнезе;
- отрыв тромба с вероятностью его попадания к месту воссоединения поверхностных вен с глубокими.
Операция противопоказана при наличии:
- тяжелой сосудистой или сердечной патологии;
- беременности на любом сроке;
- инфекционного воспаления кожи (рожа, экзема);
- варикозной болезни на поздних стадиях.
Гигрома
Гигрома – доброкачественное образование, наполненное прозрачным содержимым желеобразной консистенции (слизью или фибрином). Представляет собой кисту, связанную с сухожилием или капсулой сустава. Ограничена собственной прочной соединительнотканной оболочкой. Имеет вид плотной шишки, возвышающейся на середине голеностопа, размером от 3 мм до 7 см. Формируется под влиянием различных факторов, включая наследственность. Частые причины — постоянные физические нагрузки (у спортсменов), травматическое поражение суставов.
При появлении кисты возникают жалобы на неэстетичный вид и дискомфорт в ноге. Если гигрома достигает огромных размеров, она сдавливает мелкие кровеносные сосуды, нервные окончания.
Из-за прогрессирующей компрессии тканей, воспаления сухожилия и суставной капсулы возникает:
- боль в шишке и вокруг нее при надавливании, ходьбе;
- скованность движений (мешает подниматься по лестнице и сгибать стопу при спокойной ходьбе);
- гипертермия (подъем температуры до 40°С) при развивающемся гнойном воспалении.
Гигрома развивается в результате воспалительного поражения:
- синовиальной оболочки сухожилий мышц (тендовагинит);
- слизистой оболочки околосуставной сумки (бурсит).
Из-за частых травм и нарушения целостности этих оболочек эпителий, состоящий из секреторных клеток, замещается фиброзной тканью. Образуется рубец: он заполняет возникший дефект, но не выдерживает высокого давления, больших нагрузок и распространяется за пределы капсулы. Постепенно происходит формирование гигромы – дополнительной полости. В строении ее стенок выделяется 2 разновидности патологических клеток:
- веретенообразные — формируют капсулу гигромы;
- сферические — секретируют жидкость, которая наполняет кисту.