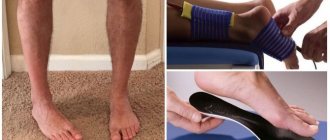
Косолапость у детей (врождённая эквиноварусная девормация стоп) – одна из самых распространённых врождённых деформаций скелета затрагивающих стопы. Встречается с частотой 1:250-1:1000 в зависимости от популяции. Более распространена среди мальчиков. 1\2 случаев с двусторонним поражением. Определяется генетическая предрасположенность, так, если у одного из детей была врождённая косолапость, шанс того, что родится ещё один ребёнок с этим же недугом 2,5-6,5 %. Врождённая косолапость может сопровождаться другими врождёнными дефектами: аномалии кистей, артрогрипоз, гемимелия, миелодисплазия и многие другие.
Патогенетическим механизмом косолапости является разница в тонусе нескольких групп мышц которая приводит к контрактуре мышц с одной стороны и их перерастяжению и солабости с другой.
1) Кавусная деформация среднего отдела стопы (за счёт контрактуры собственных мышц стопы, длинного сгибателя большого пальца и длинного сгибателя пальцев стопы)
2) Приводящая деформация переднего отдела стопы (контрактура задней большеберцовой мышцы).
3) Варусная деформация заднего отдела стопы (контрактура икроножной мышцы, задней большеберцовой мышцы, передней большеберцовой мышцы)
4) Эквинусная деформация заднего отдела стопы (контрактура икроножной мышцы)
Симптомы косолапости.
-Определяется маленькая по размеру стопа и голень.
-Укорочение большеберцовой кости.
-По задне-медиальной поверхности стопы определяется кожная складка.
-Эквино-каво-варусно-приводящая деформация стопы.
Косолапость клинический диагноз. При выполнении рентгенограмм определяется уменьшенный (менее 35°) таранно-пяточный угол в боковой проекции в положении дорсифлексии. В передне-задней проекции таранно-пяточный угол также уменьшен (менее 20°).
О заболевании
Медицинское название – эквиноварусная деформация. Частота – около 3-х случаев на 1000 новорожденных. Чаще встречается двухсторонний вариант, причем среди мальчиков заболеваемость в 2 раза выше. Заболевание может сочетаться с другими аномалиями развития – кривошеей, врожденным вывихом бедра, сколиозом.
Односторонняя косолапость делает одну ногу короче другой. Выделяют следующие степени тяжести:
- легкая – движения в голеностопном суставе возможны в полном объеме;
- средняя – движения в суставе несколько ограничены, при попытке выровнять положение ощущается препятствие и пружинистость;
- тяжелая – деформированы кости и голеностопный сустав, вернуть стопу на место методами мануальной коррекции невозможно.
Тяжелая степень сопровождается нарушениями функции мышц и нервов ноги, могут быть другие аномалии развития.
До 4-х месяцев некоторая косолапость считается вариантом нормы. Малыш только учится ходить, и тело обретает большую устойчивость при повороте носков внутрь. Так «удобнее» коленным и тазобедренным суставам. По мере роста такая косолапость проходит. Однако во всех сомнительных случаях лучше проконсультироваться с детским ортопедом-травматологом.
К кому обращаться при косолапости?
Диагностировать и вылечить любую патологию ступней у детей и взрослых может доктор-ортопед. Чтобы полностью исследовать ребенка, а также правильно поставить диагноз и начать своевременное лечение, запишите его к доктору в специализированной ортопедической клинике.
Теперь вы знаете, каким образом можно устранить косолапость. Если строго следовать всем этапам проведения гипсования по методу Понсети, можно за короткий период времени исправить патологию ступней. Для предупреждения повторного возникновения патологии рекомендуется после достигнутого положительного результата носить брейсы и строго следовать всем советам доктора-ортопеда.
Симптомы врожденной косолапости
Косолапость видна еще при рождении: подогнутая стопа развернута подошвой кнутри и кверху, движения в голеностопном суставе ограничены. Если ребенок уже ходит, то опирается только на наружный край стопы. Малыш перешагивает через ногу, на которую опирается. Походка получается раскачивающаяся, неровная. Без лечения деформация костей усугубляется, в мелких суставах стопы возникают подвывихи. Огрубевает наружный край кожи стопы. Мышцы голени, которые не участвуют в процессе ходьбы, постепенно ослабевают и атрофируются. Следом нарушается функция коленных суставов, тазового сочленения. Чем позже начато лечение, тем нарушения тяжелее и хуже корректируются.
Общие признаки одинаковы для всех степеней:
- в голеностопном суставе видно подошвенное сгибание;
- подошва повернута вовнутрь, наружный край висит;
- передний отдел стопы приведен внутрь;
- мышцы голени развиты плохо, у детей старшего возраста атрофированы;
- отмечается переваливающаяся походка;
- при одностороннем поражении одна нога короче другой на несколько сантиметров.
Дети при ходьбе или стоянии быстро устают, натирают кожу, жалуются на тянущие боли в ноге.
Как заподозрить, что у ребенка косолапость ног
- Деформация заметна невооруженным глазом.
- Изменена походка.
- Мышечный тонус голени ослаблен.
- Отпечатки следов ребенка не ровные, идут не параллельно друг другу.
- Носочки смотрят внутрь при ходьбе.
- Кости голени скручены (необязательно).
- Подошва со стороны внутреннего края отклонена вверх.
- Подошвенный край сильно загнут внутрь.
- Пальцы искривлены кнутри.
Есть нюанс! До 4 месяцев последние три пункта не являются патологией – это возрастная норма.
Причины врожденной косолапости
Точную причину в каждом конкретном случае не всегда удается установить. Наиболее распространены следующие:
- воздействие неблагоприятных факторов на организм матери в первом триместре, когда идет закладка нижних конечностей;
- пагубные пристрастия матери – курение, употребление алкоголя и наркотиков;
- давление (механическое) пуповины или плодного мешка на стопу;
- малое количество околоплодных вод, при котором матка давит на ножки плода;
- врожденная патология спинного мозга или периферических нервов;
- бесконтрольное употребление медикаментов в высоких дозах;
- некоторые инфекции;
- опухоли матки.
Плод наиболее уязвим в первом триместре. Перенесенные в этот период повреждения впоследствии исправить крайне сложно. Особенно тяжелая ситуация создается, если сочетаются генетические проблемы с внешними факторами-агрессорами.
Читайте также
Полиневропатия
Диабетическая полиневропатия — актуальная проблема пациентов с сахарным диабетом. Диабетическая полиневропатия — грозное осложнение при сахарном диабете. Встречаемость полиневропатия составляет 26-50%…
Подробнее
Миастения
МИАСТЕНИЯ – заболевание, связанное с нарушением работы иммунной системы, в результате которого вырабатываются антитела против собственных тканей организма, участвующих в передаче нервных импульсов, что…
Подробнее
Болезнь Бехтерева / анкилозирующий спондилоартрит
Болезнь Бехтерева (анкилозирующий спондилоартрит) — это хроническое воспалительное заболевание позвоночника и суставов, сопровождающееся прогрессирующей болью, скованностью и ограничением движений вначале…
Подробнее
Боковой амиотрофический склероз (БАС)
– «Одна из самых страшных болезней человека… 3 буквы…» – «Рак» – «Не подходит…» Да, уважаемые, есть кое-что пострашнее рака. И называется это заболевание боковым амиотрофическим склерозом или…
Подробнее
Реабилитация
Восстановление организма после перенесенных заболеваний центральной и периферической нервной системы, операций на головном и спинном мозге, состояний после удаления молочной железы по поводу опухоли, последствий…
Подробнее
Диагностика врожденной косолапости
Задача диагностики – отграничить истинную косолапость от позиционной, когда все кости развиты нормально, но суставы находятся в состоянии подвывиха. При осмотре врач пытается руками вернуть стопы в правильное положение. Это возможно только при постуральном (позиционном) варианте. При этом на тыле стопы определяются поперечные складки, подвижность голеностопа высокая.
Детям до 3-х месяцев выполняют УЗИ нижних конечностей, поскольку кости еще не видны на рентгеновском снимке. При сонографии (УЗИ) можно увидеть только одну проекцию.
С 3-х месяцев делают рентгенодиагностику в двух проекциях, при которой стопа устанавливается в положении максимального разгибания – подошвенного и тыльного. Сопоставление снимков дает полную клиническую картину.
Диагностика включает оценку четырех параметров:
- насколько вывернута вовнутрь пятка (варус);
- насколько пятка смещена вверх, увеличен свод, насколько изогнута стопа в сторону подошвы (эквинус);
- как развернут кверху внутренний край (супинация);
- насколько передняя часть стопы приведена к условной средней линии тела (аддукция).
По соотношению этих компонентов устанавливается диагноз. В особо сложных случаях выполняется МРТ, но информативность этого исследования не намного выше рутинной рентгенографии.
Этапы процедуры гипсования
Терапия косолапых ног, согласно методу Понсети, включает в себя три этапа, которые направлены на устранение патологии.
Первый этап
На первом этапе нужно исправить искривление стопы с помощью гипсовых лонгет. Гипсовый сапожек устанавливается до паховой области, при этом колени должны быть согнутыми. Курс терапии состоит из шести смен гипсовых повязок. Если же доктор увеличит количество повязок, то это уже не будет считаться лечением по методу Понсети.
Процедуру гипсования проводят врач и ассистент. Доктор фиксирует ступню в нужном положении, а ассистент накладывает гипс.
Второй этап
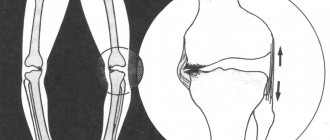
Так как при патологии ахиллово сухожилие всегда укорочено, во многих случаях его нужно удлинять. После того как будет выполнено пересечение сухожилия, накладывают гипс на три или четыре недели. За этот период оно срастется с нужной скорректированной длиной. Операцию проводят под местной анестезией.
Третий этап
На последнем этапе важно закрепить результат. Для этого применяются брейсы. Ботинки соединяются между собой с помощью раздвижной планки. Они фиксируют ступни в необходимом положении, благодаря чему деформация не может вернуться.
В течение первых трёх месяцев после окончания гипсования брейсы рекомендуется носить 23 часа в сутки. Снимаются они только для того, чтобы переодеть или искупать ребенка.
Через три месяца брейсы нужно надевать во время дневного и ночного сна. В таком режиме ортопедические приспособления носятся до двух – четырёх лет ребенка. Если не соблюдать такой рекомендации, может возникнуть повторная косолапость. Для прогулок и домашних игр малышу купите обычную обувь.
Дальнейшее лечение проводится на основании полученных результатов согласно возрасту ребенка.
Лечение врожденной косолапости
Метод лечения выбирает детский травматолог-ортопед, ориентируясь на тяжесть заболевания и общую клиническую ситуацию. В подавляющем числе случаев достаточно упорного консервативного лечения, чтобы исправить положение.
Самое активное лечение проводится с первых дней жизни, пока окостенение неполное и имеется возможность без особого труда привести стопу в физиологически правильное положение. Назначается комбинация, состоящая из следующих методов:
- лечебная гимнастика для максимального увеличения подвижности голеностопа и профилактики мышечной атрофии;
- массаж стоп;
- мягкая фиксация в физиологическом положении бинтами из фланели;
- после выведения в правильное положение – тутор, отрез или поэтапная гипсовая иммобилизация;
- после гипсования – ношение особой антиварусной высокой ортопедической обуви (брейсы);
- физиотерапия – хвойные ванны, парафин.
Правильно подобранное консервативное лечение позволяет справиться с заболеванием на первом году жизни.
Если консервативными методами не удается избавиться от косолапости, выполняется хирургическая операция, но не ранее 1 года. План операции разрабатывается индивидуально, изменяется положение костей и суставов, а также корректируется связочный аппарат. Объем вмешательства определяется индивидуальными данными. После операции необходима гипсовая иммобилизация сроком до 6 месяцев.
Принципы метода
Способ гипсования по методике Понсети имеет следующие принципы:
- Одна процедура должна отводить ступню не более, чем на 15 градусов.
- Первое гипсование приводит к восстановлению угла приведения ступни и кавуса.
- Для коррекции варусной деформации ступни, а также устранения подошвенного сгибательного состояния применяют 2 – 4 гипсования.
- После этого корректируют с помощью фиксированной повязки отведение пятки над областью таранной кости. Благодаря лонгете фиксируются все составляющие здоровой ступни в нужном положении.
- Важно убрать эквинус и провести ахиллотомию.
- Чтобы закрепить полученный результат, доктор назначает носить специальные брейсы — ботинки, которые скрепляются между собой планкой.
Гипсовые сапожки рекомендуется менять через каждых семь дней. Каждый этап метода исправляет определенный вид деформирования.
Профилактика врожденной косолапости
Специфической профилактики не существует. Беременной важно избегать воздействия неблагоприятных факторов, вести здоровый образ жизни, выполнять назначения гинеколога. После рождения малыша нужно строго следовать рекомендациям ортопеда. Коллектив опытных специалистов клиники «СМ-Доктор» поможет вашему малышу избавиться от косолапости. Наши травматологи-ортопеды проведут комплексное обследование и составят программу оздоровления опорно-двигательного аппарата. Записывайтесь на консультацию в удобные часы приема!
Повторное развитие косолапости
Повторно косолапость возникает в период, когда используются брейсы. Рецидивы случаются из-за того, что родители не соблюдают рекомендаций по поводу применения брейсов. Чтобы исправить проблему, потребуется повторно выполнить один из вышеописанных этапов. Иногда ребенок нуждается в проведении операции.
Но чтобы не допустить рецидивов патологии ступней, важно строго соблюдать все рекомендации и наставления доктора, так как здоровье ребенка только в руках его родителей.