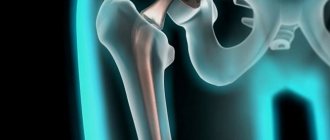
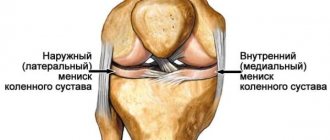
Импинджмент-синдром в медицине трактуется как механический конфликт, который возникает между бедренной головкой или шейкой и краем вертлужной впадины тазобедренного сустава. Данное явление в суставе по-научному называют фемороацетабулярный (ФАИ) и бедренно-вертлужный (БВИ) импинджмент. Его источником является одно- или двусторонний дефект анатомии костей ТБС врожденной или приобретенной этиологии. По-другому данный процесс можно охарактеризовать так: патологическое соударение костных компонентов сустава во время движения из-за несоответствия их форм.
Синдром бедренно-вертлужного соударения, чего в норме не должно быть, приводит к ненормальному трению костей. Вокруг головки бедра или по периферии вертлужной впадины (ВП) формируются остеофиты. Костные выступы препятствуют скольжению взаимодействующих сегментов, и в определенной точке движения происходит их столкновение. В результате вертлужная губа, окаймляющая сверху тазовое углубление, постоянно испытывает хроническую травматизацию. Такая проблема с течением времени приводит к ее разрыву, а также стиранию и деструкции хрящевых покровов сочленяющихся костей ТБС. Как следствие, к прогрессирующим двигательно-опорным расстройствам и усиливающимся болям.
Импинджмент-синдром очень часто выступает стимулятором боли в тазобедренном суставе и провокатором раннего появления коксартроза у лиц молодого возраста.
Причины импинджмент синдрома
Предрасполагающими факторами к развитию импинджмента между бедром и тазовой костью являются врожденные и приобретенные аномалии строения тазобедренного сустава.
Распространенные врожденные пороки, которые могут стать причиной ФАИ:
- эллипсовидной формы головка бедренной кости;
- выпячивание (бугорок) тела кости в области соединения шейка-головка;
- укороченная кость бедра;
- неполноценная конфигурация вертлужной впадины.
Приобретенный патогенез чаще становится следствием травм и заболеваний, таких как:
- эпифизеолиз (перелом Салтера-Харриса);
- остеохондропатия головки бедренной кости (болезнь Пертерса);
- инфаркт костной ткани головки бедра (аваскулярный некроз);
- локальные переломы, ушибы, растяжения, разрывы сухожилий, другие виды травм;
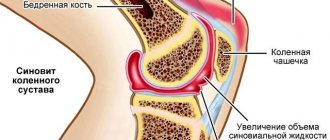
- воспалительные патологии синовиальной сумки (бурсит и пр.);
- атрофия мышц, окружающих сустав;
- неудачные оперативные вмешательства на суставе.
Отметим, вызвать порочное соотношение суставных костей и, как следствие, импинджмент-синдром, способны тяжелые эндокринные заболевания. Высокий риск имеют люди, страдающие сахарным диабетом, поскольку плохой метаболизм, проблема с кровообращением негативно влияют на морфологию костной и хрящевой ткани. В категорию риска входят люди, регулярно испытывающие тяжелые физические нагрузки на тазовый пояс и нижние конечности. К возможным причинам появления ФАИ также относят первичные и вторичные заболевания костно-мышечной системы и соединительной ткани, например, артрит тазобедренного сустава, подагру, сколиоз, поясничные грыжи и др.
Импиджмент-синдром правого плечевого сустава: симптомы, лечение и профилактика
Импиджмент синдром плечевого сустава серьезное заболевание, но если вовремя начать лечение, то болезнь не приставляет угрозы.
В статье вы найдете как развивается болезнь, причины и лечение, профилактику и диагностику импиджмент синдрома плечевого сустава. Так же в статье вы найдете лечение народной медициной и упражнения которые стоит выполнять регулярно. И я думаю, вам будет интересно узнать так же о симптомах импиджмент синдрома плечевого сустава.
Эта информация будет полезна либо кому кто столкнулся с данной болезнью. В статье так же присутствуют видео, в которых доктор даст нужные вам советы и, надеюсь, в которых вы найдете ответы на волнующие вас вопросы.
Импиджмент-синдром плечевого сустава – характеристика
Красивое название «импиджмент-синдром» связано с острыми, значительно снижающими качество жизни болями в суставе: плечевом, а иногда и в других, например, в тазобедренном, голеностопном. Этот недуг особенно распространен среди спортсменов и занятых тяжелым физическим трудом.
Плечевой сустав – это сложнейшая и не менее уникальная система составляющих, которые механически взаимодействуют между собой. Подвижная основа в составе лопатки, плечевой кости и ключицы позволяют человеческому плечу совершать разнообразные механические движения.
С помощью сухожилий к лопатке и кости плеча прикреплены малая, подлопаточная, надключичная и подключичная круглые мышцы, что взаимодействуют лишь при помощи вращательной манжеты, образованной еще одними сухожильями. Порой случается так, что между акромионом (лопаточным отростком) и этими сухожилиями вращательной манжеты возникает трение, в результате появляется болевой синдром, который принято называть импиджмент-синдромом плечевого сустава.
Такой процесс с названием импиджмент-синдром происходит у большого количества людей вследствие сдавливания сухожилий и суставной сумки между головкой плечевой кости и акромионом при поднятии руки в вертикальном положении.
Импиджмент-синдром, который имеет клинический характер с появлением болезненного синдрома, свойственен людям, профессиональная деятельность которых связана напрямую с длительными позами статического плана. Это такие положения, которые подразумевают фиксированное держание руки в поднятом вверх состоянии.
Среди наиболее частых профессий, при которых может произойти данный недуг, можно отметить: маляры, штукатуры, спортсмены, плотники. В общем же к подобному синдрому сустава плеча могут привести различные состояния, при которых уменьшается промежуток между корако-акромиальной дугой (сухожилиями вращательной манжеты и акромионом).
Импинджмент-синдром плечевого сустава — это боль. Иногда — терпимая, реже — сильная и изматывающая, но почти всегда — внезапная и неумолимая. Такую патологию довольно сложно назвать редкой, но, тем не менее, большинству отечественных врачей она практически неизвестна. И дело здесь не столько в нежелании многих медиков тратить время на изучение чего-то нового, сколько в некоторой закостенелости мышления, свойственной многим эскулапам.
Формально импинджмент-синдром известен в медицине более 100 лет (первые сообщения о нем относятся к 1872 году), но в те времена он назывался «плече-лопаточный периартрит». Однако из-за несовершенства и неточности инструментальных методов диагностики XIX века четкое объяснение механизмов возникновения боли тогда найдено не было.
Век спустя (1972 год) патология получила свое современное название (в русскоязычной литературе можно встретить варианты вида «импиджмент-синдром» или даже «импичмент-синдром»), но большинство практикующих врачей до сих пор используют старое название.
Суть проблемы
Плечевой сустав — одно из самых сложных механических устройств, созданных природой. Он состоит из множества элементов, точно подогнанных один под другой. К сожалению, со временем идеальное взаимодействие между ними нарушается, и система начинает давать сбои, которые мы воспринимаем посредством болевых приступов. Одно из самых вероятных «проблемных» мест — субакромиальное пространство.
Это узкая (не более 7 мм) щель, образованная сверху акромиальным отростком, а снизу — головкой плечевой кости. С возрастом из-за накопления солей, уменьшения количества смазки и общего снижения подвижности суставов субакромиальное пространство уменьшается, происходит сильное трение и возникает отчетливый болевой приступ, который и получил название импинджмент-синдром.
Единственный момент, который нуждается в дополнительном уточнении, касается возрастных рамок патологии. Логика подсказывает, что такие изменения более свойственны пожилым людям, но на практике импинджмент-синдром встречается даже у 30-40 летних пациентов.
Потому распространенное заблуждение, согласно которому проблемы с суставами — удел стариков, — нужно признать ложным. Следовательно, при появлении первых симптомов (когда с проблемой можно эффективно бороться консервативными методами) нужно обращаться к врачу, а не откладывать лечение до лучших времен. Которые, как показывает практика, могут наступить значительно быстрее, чем вы думаете.
Факторы риска
Импинджмент-синдром (ИС) может быть спровоцирован самыми разными заболеваниями. Одни из них широко распространены (особенно в развитых странах), другие с некоторыми оговорками можно назвать редкими:
- адгезивный капсулит («замороженное плечо»);
- невропатия надлопаточного нерва;
- артроз плечевого и акромиально-ключичного суставов;
- холецистит;
- кальциноз сухожилия надостной мышцы;
- остеохондроз позвоночника, локализованный в шейном отделе.
Но если отбросить теорию и акцентировать внимание на практической стороне вопроса, то выяснится, что заболеваемость ИС в большей степени зависит от особенностей профессиональной деятельности (маляры, плотники, штукатуры, спортсмены), чем от возраста пациентов. Другими словами, импинджмент-синдром — это, скорее, профессиональное, нежели старческое заболевание.
Общепринятой классификации ИС не существует, особенно если оставить за скобками профессиональный узкоспециализированный язык. Большая часть практикующих врачей разделяют «импиджмент-синдром» (в конце концов, такое написание тоже имеет право на жизнь) на две условные группы.
Первичный ИС. Возникает из-за механического раздражения надкостной мышцы вследствие:
- постравматической деформации (акромиального или ключевидного отростков, большого бугорка плечевой кости);
- травмы сухожилия вращательной манжеты;
- врожденного изменения формы акромиального отростка.
Вторичный ИС. Обусловлен сужением подакромиального пространства, вызванным:
- разрывом ротаторной манжеты или сухожилия двуглавой мышцы плеча;
- нарушением целостности связок акромиально-ключичного сустава;
- врожденной слабостью связок;
- утолщением ротаторной манжеты или бурсы (следствие оссификации или хронического бурсита);
- параличом или слабостью мышц;
- смещением большого бугорка плечевой кости (обычно в результате травмы).
Причины
При поднятии руки всегда немного сдавливаются сухожилия и суставная сумка между головкой плечевой кости и акромиальным отростком ключицы (акромионом). Это регулярно повторяющееся состояние носит название импиджмент (по-английски impingement и означает, собственно, «удар», «столкновение»).
При определенных обстоятельствах при этом мягкие ткани могут защемляться, раздражаться, воспаляться, повреждаться, и тут речь идет о болезненном импиджмент-синдроме. Из-за сужения пространства под акромионом становится недостаточно места для нормального функционирования всех находящихся там структур. Еще больше осложняется ситуация в случаях нестандартной формы плеча, наличия костных отростков.
Особенно часто страдает при этом от сдавления сухожилие надостной мышцы, находящееся непосредственно под акромионом и являющееся частью вращательной манжеты плеча, которая охватывает головку плечевой кости. Поэтому нередко импиджмент-синдром напрямую ассоциируют с повреждением важной вращательной (или ротаторной) манжеты.
Это заболевание – наиболее частая причина болевых ощущений в плечевом суставе, которые возникают в зависимости от движений или положения тела, в том числе и ночью. Страдающие от синдрома часто не в состоянии отвести руку в сторону вверх (наиболее болезненное ощущение – под углом от 60 до 120° — так называемая «болезненная дуга»), с трудом могут надеть рубашку или помыть себе спину. В конечном счете, импиджмент-синдром, то есть связанные с ним сильные боли, значительно ограничивают функционирование и подвижность всего затронутого сустава.
Различают два вида субакромиального, то есть затрагивающего плечевой сустав импиджмент-синдрома: первичный (outlet) и вторичный (non-outlet). В первом случае подплечевое пространство сужено из-за механических причин, таких, как наличие костного отростка в суставе, сильно скошенное плечо.
Во втором случае в числе возможных причин развития импиджмент-синдрома – хронический воспалительный процесс околосуставной сумки (бурсит), повреждение длинного сухожилия бицепса, разрыв вращательной манжеты либо нарушения биомеханики — мышечная окоченелость или дисбаланс. При мышечном дисбалансе речь идет уже о функциональном импиджмент-синдроме плеча.
В основе возникновения проблем лежат, таким образом, различные причины, среди которых наиболее часты защемление, повреждение, износ, трещины, воспаление мышц и сухожилий. Если причины не являются наследственными (особенное строение плечевого сустава), то, как правило, они имеют истоки в роде деятельности человека, для которого характерны постоянные физические перегрузки, ложащиеся на верхнюю часть корпуса.
В эту группу риска входят спортсмены, особенно теннисисты, гандболисты, волейболисты, баскетболисты, а также представители некоторых рабочих специальностей – маляры, штукатуры и другие.
Симптомы
Плечо состоит из сложной системы взаимосвязанных сухожилий, а их скученность под акромионом может приводить к появлению болевого синдрома при перемещении руки определенным образом. Боль возникает при защемлении или разрыве сухожилий в связи с сильной нагрузкой и усиливается при подъеме руки над головой. При сохранении воспаления могут появляться другие симптомы. Постоянное раздражение синовиальной сумки между ротатором и акромионом манжеты приводит к ночным болям, довольно сильным и мучительным для больного, из-за чего нарушается сон и человек не может спать на воспаленном плече.
Кроме болевого синдрома наблюдается ограничение в движениях в плечевых суставах до тех пор, пока симптомы сохраняются. Это состояние именуется как вторичная жесткость плеча или замороженное плечо. Воспаление сухожилий приводит к мучительным и длительным хроническим болям.
Признаками наличия заболевания на его ранних стадиях является ноющая боль в плече, которая может появляться даже во время сна. Затем болезненные ощущения усиливаются, постепенно появляется ограниченность движений.
При поднятии или отведении руки в плече, могут чувствоваться неприятные пощелкивания, щелчки, хруст. В итоге, мышцы в этой области слабеют, теряют тонус. При дальнейшей нагрузке может произойти разрыв сухожилий, боль становится отстрой, а сустав – почти неподвижным.
Импинджмент синдром плеча в самом начале развивается как воспаление сухожилий, затем в области воспаления появляется плотная рубцовая соеденительная ткань — фиброз, при дальнейшем течении заболевания фиброз замещается кальциевыми отложениями.
У здорового человека этот промежуток достаточно широк, чтобы надостная мышца могла свободно двигаться, а при импиджмент синдроме промежуток суживается. Такое сужение затрудняет работу мышцы и создаёт условия для её микротравматизации.
В каком-то смысле сама анатомия создала предпосылки для возникновения этой патологии. Ведь, как ни странно, развитие импиджмент синдрома зависит от формы акромиона, а форма у всех людей разная.
Однако если задуматься — возникает вопрос: если причина импиджмент синдрома плечевого сустава заключается в загнутом акромионе, то сдавливание мышцы должно было бы возникнуть уже в младенческом возрасте, почему же тогда болезнь появляется только с годами?
Действительно, форма акромиона важный, но не единственный фактор, и для возникновения импиджмент синдрома плечевого сустава одной загнутости — мало. Вообще, тут стоит напомнить, что наш организм довольно устойчив к возникновению любой патологии, в том числе и к этой. И для того, чтобы возник импиджмент синдром необходимо действие не одного, а нескольких факторов.
Так вот, вторым таким фактором служит естественная способность костей к росту. Как известно, кость может расти всю жизнь. Только в детстве и юности этот рост обеспечивает «вырастание» человека.
А взрослый человек хотя и вырос, но способность костей к росту не исчезла совсем — она сохранилась. Зачем это нужно? Всё очень просто. Например, затем, чтобы в случае чего, срослись переломы. Или для того, чтобы укреплялось место повышенной нагрузки, подобно тому, как это происходит с кожей на стопах.
Ведь ни для кого не секрет, что если долго ходить босиком, то наши стопы огрубеют. А с медицинской точки зрения такое огрубение означает, что кожа утолщилась за счёт нарастания дополнительных слоёв для защиты стоп. Такое же утолщение, в ответ на перегрузку, возникает и в костях.
Кстати, разрастание костной ткани, люди далёкие от медицины считают отложением солей. Однако наукой точно установлено, что это никакая не соль, а защитная реакция на перегрузку. В зависимости от площади перегруженного участка, костное разрастание может быть обширным или точечным.
Именно такое точечное разрастание на конце акромиона и создаёт что-то наподобие шипа. И если при плоском акромионе это не критично, то при крючкообразном — оно значительно суживает и без того небольшой просвет. В общем, способность костей к росту, в ответ на физические нагрузки, служит вторым фактором и причиной возникновения импиджмент синдрома плечевого сустава.
Таким образом, для возникновения импиджмент синдрома плечевого сустава необходимы, как минимум, два условия: анатомическая предрасположенность в виде крючкообразного акромиона и перегруженность плечевого сустава.
Причём, не нужно думать, что под перегрузкой понимают тяжёлую физическую работу или спорт. Например, среди наших пациентов с данным диагнозом немало людей творческих профессий: скрипачей, виолончелистов, художников, кинооператоров, особенно тех, которые часто снимают «с плеча» и др.
К тому же не стоит обольщаться, думая, что импиджмент синдром возникает только в случае загнутого акромиона. Многолетняя перегрузка плеча и интенсивное разрастание костной ткани может привести к болезни даже при исходно плоском акромионе.
Кроме того нужно учитывать прямейшую связь между импиджмент синдромом плеча и заболеваниями шейного отдела позвоночника. Ведь стимулом к формированию импиджмент синдрома очень часто служит патология дисков: протрузия, грыжа диска, остеохондроз и др.
В общем, почаще вспоминайте золотое правило: «болезнь легче предупредить, чем лечить», и старайтесь всегда следовать этому правилу. А для этого, при малейших подозрениях на импиджмент синдром – обращайтесь к мануальному терапевту.
Начало болезни проявляется дискомфортом, который постепенно сменяется эпизодической болью. Затем боль учащается и становится постоянной. В общем, всё идёт по нарастающей: от небольшого дискомфорта к постоянной боли.
И если болезнь вовремя не остановить – всё может закончиться операцией. Конечно, операция – это не приговор, наоборот, она позволяет выйти из того кризиса, в который попал человек. Но любая операция – это масштабное мероприятие и большие затраты.
Тем более, что даже самая удачная операция влечёт за собой восстановительное лечение, которое бывает ещё сложнее и дороже самой операции, и без которого все результаты операции могут сойти на нет. Именно поэтому не стоит запускать болезнь, и если Вы или Ваши близкие столкнулись с этой проблемой, необходимо сделать всё возможное, чтобы избежать хирургического лечения импиджмент синдрома плечевого сустава.
Современные подходы мягкой мануальной терапии, чаще всего, позволяют преодолеть болезнь и провести лечение импиджмент синдрома без операции.
Диагностика
Симптомы импиджмент-синдрома плечевого сустава ясны – это острые боли в данной области при поднятии рук и других движениях, в лежачем положении на затронутой стороне тела. Боль может распространяться только на плечо или же и дальше, на предплечье и руку.
Часто благодаря прозрачности симптомов врач может поставить диагноз уже по результатам обычного осмотра пациента и простых клинических функциональных тестов, при которых тот должен проделать определенные движения. Ортопеды сталкиваются с типичными для импиджмент-синдрома жалобами очень часто и, как правило, имеют достаточно опыта в данной сфере.
Во время обследования врач зачастую спрашивает у пациента о его повседневной работе, так как импиджмент-синдром в основном профессиональное заболевание (штукатуров, монтажников), которое также касается спортсменов (пловцов, толкателей ядра, волейболистов).
Для выяснения источника боли назначают рентгенографию. Может возникнуть необходимость дополнительного обследования при помощи магнитно-резонансной томографии. С помощью данного метода можно визуализировать кости и мягкие ткани и определить, разорвана ли вращательная манжета.
Если не удается определить причину боли, которой, кроме воспаления в суставе, может стать шейный остеохондроз, вводится анестетик, который помогает выяснить источник.
Лечение импиджмент синдрома плечевого сустава протекает в два этапа: консервативный и хирургический. Консервативное лечение назначается на ранней стадии заболевания, и предусматривает прием таких препаратов, как вольтарен или ксефокам. Иногда, при сильных болях, врач выписывает дипроспан, задача которого – уменьшить воспаление и отек.
Все необходимые уколы делаются в область акромиона. Одновременно, для улучшения подвижности, выполняется ряд физических упражнений. Традиционно в течении этого патологического процесса принято выделять три стадии. Эта классификация была разработана доктором Neer C.S. в конце двадцатого века, но и в настоящее время ее активно используют травматологи-ортопеды:
- Первая стадия обычно встречается в молодом возрасте, в период от 20 до 40 лет. Проявляется она умеренной болью после физических нагрузок. В ротаторной манжетке на этой стадии можно обнаружить отек и кровоизлияния.
- При прогрессировании болезни отмечается переход во вторую стадию. Ротаторная манжетка из-за постоянных механических травм утолщается. В ней развивается фиброз, к которому присоединяются воспалительные процессы в сухожилиях – тендиниты. Обычно вторая стадия встречается в молодом и среднем возрасте – от 30 до 50 лет. Наилучший эффект в этой ситуации демонстрирует хирургическое лечение.
- В отсутствие лечения заболевание переходит в третью стадию. Для нее характерны разрывы как ротаторной манжетки, так и сухожилия бицепса. Также в сочленении можно обнаружить сформированную костную шпору. Так как мышцы плеча – короткие ротаторы – в этом периоде дегенеративно изменены, они становятся не в состоянии обеспечивать динамическую стабильность сустава.
Постоянные травмы приводят к воспалению и дегенерации не только сочленения, но и расположенных рядом мягких тканей. Такую клиническую и рентгенологическую картину можно увидеть у пациентов средней и старшей возрастной группы – в 30–70 лет.
Лечение импиджмент-синдрома плечевого сустава
Болезнь требует при этом индивидуально подобранной терапии, в зависимости от основной причины, стадии развития, продолжительности болей. Сначала проводится обычно консервативное лечение, включающее прием медикаментов и физиотерапевтические процедуры. Определенный эффект может наступить лишь через несколько недель, а порой и месяцев, поэтому необходимо запастить терпением.
Целями терапии являются восстановление функций сустава, возвращение мускулатуре прежней силы и стабильности и, конечно, устранение болевых ощущений. Для этого применяются как болеутоляющие, так и противовоспалительные нестероидные препараты в сочетании с лечебной гимнастикой, физикальной (лечение холодом, теплом, электроимпульсами, ультразвуком) и иногда мануальной терапией. Кроме того, врач может включить в план терапии инъекции в плечо глюкокортикоидов, однако из-за риска дополнительного повреждения сухожилий число уколов не должно превышать три.
Ни в коем случае нельзя недооценивать значение физиотерапии, особенно специальной гимнастики, позволяющей укрепить мышцы и изменить позицию головки предплечья, освободив больше места для сухожилий. Такой тренинг лучше проводить ежедневно в течение нескольких месяцев, помня при этом, что гимнастика не должна доставлять боль и не перебарщивая с длительностью (не более 15-30 минут) и интенсивностью упражнений.
На протяжении всего периода лечения следует воздерживаться от перегрузок плечевого сустава. В некоторых острых случаях врач может даже прибегнуть к его фиксации. Возможна ли терапия при установлении такого диагноза? Как лечится импинджмент-синдром плеча? Если заболевание обнаружено на ранней стадии, травматологи рекомендуют начать с консервативных методов. Ход лечения:
- В первую очередь необходимо бороться с болевым синдромом. Для этой цели используются нестероидные противовоспалительные средства в виде мазей, гелей, таблеток, свечей или уколов. Если их эффект оказывается недостаточным или кратковременным, врачи прибегают к тяжелой артиллерии – гормональным препаратам. Такая терапия дает хорошие результаты с длительным эффектом, но риск побочных действий существенно выше.
- Из вспомогательных методов широко используется физиотерапия – лечение магнитом, ультразвуком, местное введение лекарств путем электрофореза.
- Независимо от того, какой консервативный метод выбран в качестве основного, он обязательно дополняется лечебной физкультурой. Она направлена на укрепление мускулатуры плеча и руки.
- Если консервативная терапия не дает ожидаемых результатов в течение 3–5 месяцев, травматологи рекомендуют оперативное вмешательство. Как правило, речь идет о диагностической артроскопии, во время которой одновременно проводится коррекция нарушений – устранение остеофитов, восстановление сухожилий, изменение формы акромиона.
Но не все пациенты доверяют традиционной медицине. Некоторые опасаются серьезных вмешательств из-за риска побочных действий. Возможна ли альтернативная терапия?
Если консервативная терапия не принесла ожидаемого результата, тем более, если боли лишь усиливаются, заходит речь об операции. К хирургическому методу решения проблем также часто склонны профессиональные спортсмены.
Такая операция называется субакромиальная декомпрессия плечевого сустава, или акромиопластика, и призвана расширить субакромиальное пространство для восстановления нормального функционирования работы всех элементов в этой области. Однако показана операция главным образом при первичной (outlet) форме синдрома, которая вызывается механическими причинами. При вторичной форме, то есть при наличии бурсита или других воспалений, акромиопластика, как правило, не рекомендуется, за исключением некоторых случаев повреждения вращательной манжеты.
На сегодня такие операции проводятся почти всегда эндоскопическими, минимально-инвазивными методами, через совсем небольшие разрезы. В течение суток затем плечевой сустав фиксируется особым образом. Первые две недели после операции необходимы специальные двигательные упражнения при участии физиотерапевта, начиная с третьей недели – самостоятельно проводимая гимнастика.
При этом шаг за шагом укрепляются и надстраиваются мышцы ротаторной манжеты. Движение очень важно, особенно учитывая риск развития послеоперационного осложнения – «замороженного плеча». Предотвратить развитие импиджмент-синдрома плеча очень сложно. В любом случае, здоровому функционированию всех суставов и мышц способствует сбалансированная двигательная активность. При занятиях фитнесом и гимнастикой рекомендуется уделять отдельное внимание тренировке вращательной манжеты.
Обычно начинают с консервативного лечения. Вам могут назначать нестероидные противовоспалительные препараты, такие как диклофенак или ибупрофен. Покой и лед может облегчить боль и воспаление. Если боль не проходит, могут помочь инъекции кортизона в сустав.
Кортизон — сильный препарат, который уменьшает воспаление и уменьшает боль. Эффекты кортизона временные, он эффективно снимает боль и воспаление, но негативно влияет на суставной хрящ. Ваш врач может также назначить физиотерапевтическое лечение и лечебную физкультуру. Если нет противопоказаний, то для снятия воспаления можно использовать различные процедуры, в том числе холод и тепло. Могут понадобиться занятия с инструктором.
Постепенное увеличение силы и координации мышц вращательной манжеты плеча и мышц лопатки позволяет головке плеча двигаться точно в центре суставной впадины лопатки без ущемления сухожилий или бурсы под акромионом. Для восстановления диапазона движений и функции плечевого сустава может понадобиться от четырех до шести недель. Если консервативное лечение окажется безуспешным, то необходима операция.
Операция называется акромиопластикой. Целью операции является увеличение пространства между акромионом и сухожилиями вращательной манжеты плеча. Чем больше пространство между вышеуказанными структурами, тем меньше шансов ущемления сухожилий манжеты между плечом и акромионом.
Хирург сначала удаляет все костные шпоры, которые раздражают сухожилия манжеты и бурсу. Часто возникает необходимость удаления небольшой части акромиона и даже акромиального конца ключицы. У пациентов, которые имеют наклон акромиона книзу, требуется удалить больше костной ткани.
Лечение импиджмент синдрома плечевого сустава бывает хирургическим и безоперационным. И, как мы сказали, операция – это крайняя мера, её делают только тогда, когда испробовали все другие виды лечения и они не дали результата. Но так бывает редко.
Безоперационное лечение импиджмент синдрома требует медикаментозных и немедикаментозных методов. Главным и основным немедикаментозным методом является мягкая мануальная терапия. Дополнительными — физиотерапия и лечебная физкультура.
При острых болях и выраженном отёке глубоких тканей лечение начинают с лекарств. Для этого используют противовоспалительные и противоотёчные медикаменты: мовалис, вольтарен, ортофен, а в случае стойких болей — дипроспан. Когда отёк и боль снижаются приступают к мягкой мануальной терапии. Это самый эффективный способ безоперационного лечения импиджмент синдрома плечевого сустава. Мануальная терапия имеет в своём арсенале разные мануальные методы.
Каждый из них направлен на конкретную структуру: на мышцы, на суставы, на сухожилия, на связки, на позвоночник. Лучше всего использовать комбинацию этих методов. Такой подход даёт самый высокий эффект и наиболее стойкий результат лечения.
По мере выздоровления пациенту назначаются специальные лечебные упражнения. Обычно начинают с простых и щадящих движений, а затем постепенно увеличивают амплитуду, объём и нагрузку. И так до полного восстановления нормальной работы плечевого сустава.
Народная медицина
Импинджмент-синдром плечевого сустава можно лечить при помощи методов народной медицины. Но нужно понимать, что речь идет исключительно о симптоматической терапии – с целью уменьшения воспаления и боли. При лечении субакромиального конфликта чаще всего используют:
- Противовоспалительные чаи. Хорошим эффектом обладают настой ромашки и тысячелистника, чай из брусники и шиповника, листьев смородины.
- Прикладывание листьев капусты или подорожника непосредственно к пораженному очагу.
- Различные компрессы. С этим методом следует быть осторожным, так как можно усугубить воспалительный процесс. Состав компресса должен обязательно согласовываться с лечащим врачом.
- Лечение медом. Его можно наносить тонкой пленкой на больную область.
Но все же методы народной медицины не способны заменить традиционную медицину и навсегда избавить пациента от болезни. Они могут использоваться только как дополнительное средство лечения.
Профилактика и прогноз
Импинджмент-синдром при своевременной диагностике и комплексном лечении нельзя отнести к категории неизлечимых заболеваний. Но из-за пренебрежительного отношения и пациентов, и медицинского персонала к заболеваниям суставов у части больных возможно развитие необратимых изменений в организме и стойкая утрата трудоспособности.
Потому, повторимся, чем раньше вы обратитесь за помощью, тем больше будет шансов на полное излечение. Также не стоит пренебрегать несложными методами профилактики, соблюдение которых значительно снизит вероятность развития патологии:
- минимизация риска травмирования плеча;
- при длительных физических нагрузках следует использовать специальные защитные и поддерживающие повязки;
- обязательная обработка даже незначительных ран плеча антисептиками с последующим наложением бактерицидной повязки.
ОЧЕНЬ ВАЖНАЯ ИНФОРМАЦИЯ:
Если Вы это читаете – это значит только одно – У Вас серьезные проблемы и Вам действительно нужна помощь. Мы Вас понимаем как никто другой!
С похожими проблемами уже столкнулись 97,4% наших читателей!
Вам нужно ответить честно на 3 простых вопроса:
- Вам знакомы боли и дискомфорт в суставах, спине, коленях или руках?
- Вы доверяете врачам без рекомендаций?
- Как Вы считаете – правильно Залечивать симптомы болезни или устранять саму причину?
Записаться к врачу на Ветеранов 16, Санкт-Петербург
Что бы записаться на прием к врачу позвоните пожалуйста по телефону: +7 (812) 756-92-92, +7 (952) 204-59-83, либо заполните форму записи ОНЛАЙН.
[contact-form-7 404 «Not Found»]
Виды бедренно-вертлужного импинджмента
Так называемый «ударный конфликт» при двигательном акте ТБ сустава по локализации классифицируют на 3 основных типа ФАИ:
- ацетабулярный, или пинсер-тип (pincer);
- бедренный, или кэм-тип (cam);
- смешанный вид, или mixed.
- Пинсер-тип
. Причиной соударения выступает анатомическая несостоятельность в виде увеличения покрытия вертлужной впадины при нормальном проксимальном отделе бедра. Возникает в 3 раза чаще у женщин, чем у мужчин. Возрастной диапазон пациентов – 40-57 лет. На рентгенограммах в переднезадней и боковой проекциях прослеживаются:
- увеличение глубины впадины, ее протрузия;
- признаки cross-over;
- центрально-краевой угол G. Wiberg более 39°;
- угол наклона крыши ВП менее 0°;
- симптом заднего края тазового углубления;
- линейное вдавливание кости в области шейки.
- Кэм-тип
. Первоисточник импинджмента – анормальная форма бедренной кости в проксимальной части с утратой сферичности при неизмененном вертлюжном углублении. В 14 раз чаще такая проблема встречается у пациентов мужского пола. Возрастная группа больных – 21-50 лет. Снимки рентгена в прямой и латеральной плоскости показывают:
- деформацию метаэпифиза бедра по типу «рукояти пистолета»;
- шеечно-диафизарный угол меньше 125°;
- симптом горизонтальной эпифизарной пластины;
- ∠α (альфа-угол) от 50° и более;
- сокращенный offset шейки – ниже 8 мм, offset-индекс менее 0,18;
- отклонение шейки бедра кзади (ретроторсия).
- Смешанный тип.
Клиническая картина наблюдается одновременно на двух костных составляющих сочленения: ацетабулярной впадине и бедренной кости. В 90% случаев диагностируют именно этот вид.
Симптоматика субакромиального синдрома
Клинические проявления болезни возникают с постепенным нарастанием. Боль в области плеча и по ходу мышц является основным симптомом. На начальном этапе боли возникают после нагрузки, затем постепенно приобретают постоянный характер. Ограничиваются движения в суставе. Поднятие руки становится резко болезненным. Может наблюдаться локальный отек плеча. На более позднем визуально становится заметной атрофия мышц плечевого пояса. При опускании руки может быть слышен щелчок. Если не произошел разрыв сухожилия, то пациенты, как правило, длительно не обращаются к врачу, совершая в этом ошибку. Ведь при запущенном заболевании эффективно лишь хирургическое лечение.
Симптомы при тазобедренном импинджмент-синдроме
Характерные клинические признаки – болевой синдром и ограничение подвижности. Данные критерии относительны, так как бывают и исключения, когда человек вообще никакого дискомфорта не отмечает. Он спокойно себе живет, даже не догадывается о существующей проблеме. Поэтому все индивидуально, однако у преобладающего числа людей болезненное состояние все же дает о себе знать следующими симптомами:
- боль, ее частая локализация – область паха, зона ягодиц, поясница;
- внезапное возникновение болезненности в тазобедренном суставе при его крайних положениях внутренней ротации, привидения, сгибания;
- стойкая ограниченность диапазона движений в сочленении;
- поражение, как правило, локализуется в одном из ТБС;
- усиление болевого синдрома после долгого нахождения в положении «сидя»;
- нарастание дискомфорта после длительной или усиленной физической активности;
- ослабление боли в состоянии покоя.
Заостряем внимание, что схожей симптоматикой проявляются многие заболевания не только тазобедренного сустава, но и других компонентов опорно-двигательного аппарата. Поэтому при жалобах подобного характера важно достоверно определить, исходят ли симптомы из тазобедренного сустава. Кроме того, провоцируются ли они именно импинджментом, какого он вида и генеза, насколько фемороацетабулярный конфликт сильный и сочетается ли еще с какими-то болезнями сустава. Грамотный дифференцированный подход в диагностике позволит не ошибиться с выбором тактики лечения.
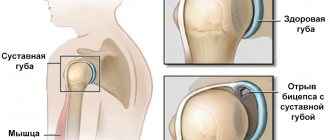
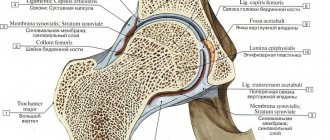
Разрывы суставной губы.
Травмы суставной губы (лат. labrum) являются причиной выраженной боли и часто могут быть причиной ущемления тканей при движениях и блокады тазобедренного сустава. Причиной повреждения суставной губы может быть травма или хронический фемороацетабулярный конфликт.
Эти повреждения не поддаются консервативной терапии, такой как приём медикаментов, снижение физической активности, физиопроцедуры и даже инъекции. Со временем ограничения подвижности увеличиваются и начинают затруднять исполнение профессиональных обязанностей, мешать работать по дому и привычно проводить свободное время. В этом случае оперативное лечение становится неизбежным.
Клинический осмотр, диагностика
Для пациентов диагностические мероприятия начинаются с проведения функциональных проб тазобедренного отдела. Они заключаются в оценивании функций сгибания, разгибания, приведения, отведения, вращения проблемного сустава. Конечность больного врач испытывает в разных физиологичных траекториях движения.
Специалист предварительно вынести заключение о диагнозе может, к примеру, на основании теста «перекатывание полена». Для этого пациент ложится на спину, после доктор осуществляет перекат ноги снаружи внутрь и назад. Если в ходе такого эксперимента локально возникает своеобразный хруст, то это с высокой долей вероятности свидетельствует о повреждении суставной губы.
Для выявления костного конфликта применяется тактика сгибания конечности в ТБС до прямого угла, затем ногу приводят и ротируют кнутри, после кнаружи. При появлении болевого синдрома в конечной точке тест считается положительным. Чаще такая боль говорит о соударении передневерхнего ацетабулярного участка и поверхности бедренной шейки.
Интересующий отдел также может быть проверен на симптом Дреманна и С-симптом. В первом случае диагностическим критерием служит возможность согнуть ногу в сочленении исключительно из позиции наружной ротации, что указывает на торсию бедренной кости по типу ретроверсии. Во втором – болевые ощущения проявляются при обхвате и компрессии надвертельной части большим и указательным пальцами, образующими букву «С». Определенный С-симптом свидетельствует об искаженной морфологии вертлужного элемента.
Лишь на основании функциональных тестов ни один хороший специалист не поставит диагноз и не назначит лечения. Следующий этап, позволяющий подтвердить или отклонить первичные предположения о проблеме, извлечь максимум информации об анатомической дисгармонии сустава, – это инструментальная диагностика. Она базируется на выполнении:
- рентгенографии;
- магниторезонансной томографии;
- компьютерной томографии.
Сначала был импинджмент, а после развился артроз.
Несмотря на существование высокоперспективных способов получения посрезовых изображений сустава, стандартная рентгенография остается первым и обязательным методом диагностики в данной цепочке диагностики. Диагностическая информативность классической рентгенографии для определения БВИ довольно высокая: 90% и выше. Правильный диагноз на основании результатов рентгена реально поставить сугубо при условии выполнения снимков во всех перечисленных проекциях:
- переднезадней (стандарт);
- по Лаунштейну (укладка в позу «лягушки»);
- латеральной;
- в положении сгибания бедра при углах 90°, 45°;
- «ложного» профиля (техника снимка в косой проекции, Lequesne’s false profile).
Методы томографии (КТ, МРТ) используются при подозрении на осложненную генерализированную форму патологии, требующую более глубокой оценки структурных звеньев тазобедренного сустава. Лучшую картинку о состоянии мягких тканей даст магниторезонансное исследование на аппарате МРТ сильной мощности. Такой вид диагностики определяет патологии суставного хряща, синовиальной мембраны и губы, хорошо визуализирует кисты, тендиноз мышц, синовит сустава, отек костного мозга.
Типы и степени импинджмента
Выделяют два основных типа импинджмент-синдрома: передний и задний.
Передний импинджмент – это в основном следствие травматического повреждения связочного аппарата голеностопа. Любая нестабильность сочленения, даже если она выражена совсем слабо, помогает его травматизации в положении крайнего разгибания.
По статистике, от переднего импинджмента в основном страдают атлеты. У них недуг спровоцирован частой высокой нагрузкой на переднюю часть сустава, что вызывает постоянные его повреждения. В первую очередь при данном недуге уменьшается амплитуда разгибания сочленения.
Задний импинджмент часто связно с анатомическими особенностями строения голеностопа и травмами. Задний тип импинджмента характерен в основном для балетных танцоров. Ведь во время этого танца человек вынужден много ходить на кончиках пальцев, что приводит к сильному сгибанию голеностопного сустава в задней части и, как следствие, к травматизации.
О существовании заднего импинджмента часто забывается, хотя на самом деле заболевание может привести к серьезным нарушениям функции сочленения.
Недуг можно также разделить на несколько степеней:
- I степень – характеризуется наличием шпоры размером до 3 мм на большеберцовой кости, носит название синовиальной степени;
- II степень – остеохондральная, размер шпоры превышает отметку в 3 мм;
- III степень – можно определить экзостозы с фрагментацией или без нее, шпора появляется также на таранной кости;
- IV степень – развиваются изменения, характеризующие артрозы.
Основные принципы лечения ФАИ
В терапии пациентов с импинджментом тазобедренного сустава в зависимости от тяжести клинического случая применяется либо консервативное, либо хирургическое лечение. Сегодня ввиду неполного владения информацией о естественном течении бедренно-вертлужного конфликта, спрогнозировать успешность безоперационной терапии невозможно.
После операции.
По поводу прогнозов после оперативных вмешательств отметим, что у пациентов с выраженным вторичным артритом лечебные результаты хуже. Хороший эффект дает хирургия, если суставная щель сужена не более чем на 1/2 от нормальных значений, то есть ширина щели не ниже 2 мм при норме 4 мм. Существенно повышают шансы на успех операции молодой возраст пациента и короткий промежуток времени от начала проявления ФАИ до обращения больного за мед. помощью.
Диагностика и предоперационная подготовка.
Перед операцией Вам необходимо согласовать встречу в нашем консультативном отделении с ведущим специалистом (телефон 8 812 559 9783).
Вас ожидает интенсивное обследование нашей врачебной командой. Необходимо выполнить лабораторные анализы, необходимые для проведения общей анестезии. К ним относятся ЭКГ, флюорография, анализы крови и мочи. Эти анализы можно сдать амбулаторно, чтобы сократить время пребывания в стационаре. Если у Вас есть готовые результаты обследования (например, рентгенограммы, компьютерные и ядерно-магнитнорезонансные томограммы), принесите их с собой на консультацию. На основании данных обследования мы сможем ответить на все Ваши вопросы о плане вмешательства, предполагаем наркозе и последующем восстановительном периоде.
Консервативная тактика лечения
Консервативный подход предполагает назначение комплексного лечения, включающего:
- ограничение физических нагрузок, вызывающих болевой синдром;
- временное обездвиживание сустава (при выраженном воспалении, отеке)
- лечебную физкультуру, направленную на увеличение объема движений и укрепление мышц, стабилизирующих суставной аппарат;
- процедуры физиотерапии (ультразвук, лазер, магнит, электрофорез);
- медикаментозное лечение – использование обезболивающих препаратов из серии НПВС, при нестерпимой боли применяют блокады с внутрисуставным введением кортикостероидов (дипроспана, гидрокортизона или др.).
Инъекции стероидов и гиалурона оправдывают себя при доказанном факте наличия поражения хрящевого образования, прикрепленного к краю вертлужного ложа по окружности. Патогенез, связанный с повреждением губы, может быть подтвержден только посредством МРТ. Сугубо на основании рентген-снимков, доказывающих просто наличие ВБИ, уколы гормонов и гиалуроновой кислоты не прописываются.
Если консервативно симптоматику патологического явления не получается купировать, целесообразно провести оперативное вмешательство для устранения причин, вызывающих патогенез. Помните, неблагополучный патогенетический механизм способен прогрессировать, вызывая тяжелую болезнь всего ТБС – деформирующий артроз. Нередко такие осложнения требуют тотальной замены сустава эндопротезом.
При безрезультативном нехирургическом лечении в течение 3-4 месяцев оперативное вмешательство важно пройти в кратчайшее время людям трудоспособного возраста, спортсменам и приверженцам активного образа жизни.
Операция и пребывание в стационаре.
Обычно пациенты поступают в стационар в день операции. Если Вам необходимо совершить длительное путешествие до больницы, возможна госпитализация вечером предыдущего дня. Наш дружественный средний персонал поможет Вам разместиться в одно- или двухместной палате. В течение дня будет произведена операция, а ужин Вам доставят в постель. Обычно наблюдение в стационаре необходимо в течение 3-5 дней от момента операции, после чего возможна выписка на амбулаторный этап. Вы можете
покинуть клинику самостоятельно, на двух костылях, либо в сопровождении. Мы охотно поможем Вам с организацией транспортировки, если Вы пожелаете.
Оперативное вмешательство осуществляется артроскопически под общим наркозом. Это значит, что через разрез кожи длиной около сантиметра в полость сустава будет введена видеокамера с источником света. Все важные структуры сустава будут осмотрены, а находки могут быть зафиксированы в виде фотографий и видео HD-качества.
Реконструкция поврежденных структур осуществляется через такой же разрез.
Операция при импинджмент синдрома бедра
Акцентируем, импинджмент не всегда является поводом для оперирования пациента. Первое, на что обращается внимание: насколько ФАИ мешает человеку в повседневной жизни (на работе, в спорте, в быту). Итак, оперативное лечение проводится по технологии открытого или артроскопического доступа. Сеанс хирургии нацелен на удаление экзостозов (костных разрастаний), что позволит ликвидировать патомеханический фактор ударения друг о друга составляющих компонентов сустава.
Открытая операция производится через стандартный разрез, порядка 8-10 см. Вмешательства с широким открытием сочленения назначаются, например, при заднем кэм-типе, генерализированном увеличении площади вертлюжного покрытия, ацетабулярной ретроверсии идиопатической этиологии. Открытое вмешательство сопровождается отсечением большого вертела и вывихом бедра. Далее с учетом показаний производятся необходимые манипуляции (резекция, пластика реориентирующие вмешательства и пр.), которые помогут восстановить форму проксимального метаэпифиза бедра и/или суставной впадины.
Уменьшение нароста.
Артроскопические процедуры выполняются с помощью оптического прибора артроскопа, но при несильно выраженном на рентгенограммах импинджменте. Трубка артроскопа вводится в сустав через маленький кожный разрез, величина которого равна примерно 1 см. В процессе артроскопии под видеоконтролем хирург выполняет моделирующую резекцию: очищает от избыточных костных наростов вертлужный и бедренный компоненты. Если в ходе сеанса обнаруживаются травмы губы, дефекты исправляются якорной рефиксацией, аутопластикой или механическим (иногда плазменным) дебридментом.
Восстановительный период
Практически после всех операций на ТБС человеку разрешают вставать с постели уже на следующий день. В первое время он передвигается с костылями и нагружает прооперированную конечность только на 50%. После артроскопии этот период длится 1,5-2 недели, после открытой операции – 3-5 недель.
Длительность реабилитации после артроскопического вмешательства составляет 3-4 месяца, после открытого – 5-6 месяцев. Во время восстановительного периода пациент занимается лечебной физкультурой и проходит физиопроцедуры. Это позволяет ему быстрее вернуться к привычному образу жизни.
Реабилитация – это важная часть хирургического лечения. Отсутствие медицинской помощи в восстановительном периоде повышает риск развития осложнений.
Реабилитация — важнейшая часть лечения.
Сколько стоит операция?
Стоимость на лечение тазобедренного импинджмента хирургическим способом в России начинается примерно с 15 тыс. рублей, максимум может достигать 100 тыс. рублей. Ориентировочная цена на артроскопию простого уровня сложности в Москве составляет 20-25 тыс. рублей. Многообещающие перспективы на полноценное, безопасное, малотравматичное устранение импинджмента дают ортопедические клиники Израиля и Германии. Цена на операцию при данной проблеме в медучреждениях Израиля – от 14 тыс. долларов и более, клиниках Германии – минимум 10 тыс. евро.