Остеохондропатия пяточной кости — заболевание, характерное для женской половины человечества. В частности, им страдают девочки-подростки. Поражает одну или сразу обе ноги.
Болезнь Хаглунда, или деформация Хаглунда — так ее еще называют в медицинском мире, поскольку первое описание недуга дал в 1907 г. шведский хирург-ортопед П. Хаглунд. Считается, что у маленьких детей остеохондропатия встречается нечасто, но может проявляться и в возрасте 9 лет. Излечить заболевание можно полностью, не прибегая к хирургическим методам. С одной лишь оговоркой, что избавление от недуга начнется на ранних стадиях.
Причины заболевания
Болезнь Шинца чаще всего поражает детей: мальчиков в возрасте 9–11 лет, девочек — 7–8 лет. Также подвержены патологии взрослые, активно занимающиеся спортом и танцами. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко. В патологический процесс могут вовлекаться как обе, так и одна конечность. Одностороннее поражение диагностируется гораздо чаще двустороннего.
Пяточная кость — самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок — пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней — длинная подошвенная связка.
Окончательной причины, которая приводит к появлению данной патологии, медики до сих пор не выявили. Но есть несколько факторов, которые могут способствовать развитию заболевания:
- повторяющиеся травмы пяток, иногда незначительные;
- постоянная нагрузка на мышцы;
- болезни эндокринной системы, связанные с нарушением гормонального фона;
- заболевания сердечно-сосудистой системы;
- занятия отдельными видами спорта, во время которых происходит перенапряжение сухожилий мышц подошвы стопы;
- нарушение процесса усвоения организмом кальция;
- заболевания сосудистого характера;
- нервно-трофические расстройства;
- генетическая предрасположенность;
- микротравмы в области пяточного бугра вследствие недостаточного кровоснабжения.
Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
У детей и взрослых развитие этой патологии провоцируют одни и те же факторы.
Выделяют пять стадий болезни Шинца:
- Асептический некроз. Питание участка кости нарушается, возникает очаг омертвения.
- Импрессионный (вдавленный) перелом. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Одни участки кости вклиниваются в другие.
- Фрагментация. Пораженная часть кости разделяется на отдельные отломки.
- Рассасывание некротизированных тканей.
- Репарация. На месте некроза образуется соединительная ткань, которая в последующем замещается новой костью.
Остеохондропатии
Рубен Гарникович Минасян
Остеохондропатии — группа цикличных, длительно текущих заболеваний, в основе которых лежит нарушение питания костной ткани с ее последующим асептическим некрозом.
Клинические проявления остеохондропатий связаны с рассасыванием и замещением разрушенных участков кости. Диагностика остеохондропатии основывается на УЗИ, рентгенологических и томографических данных. Лечение включает иммобилизацию, физиотерапию, витаминотерапию, ЛФК. По показаниям может проводиться и хирургическое лечение. Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом.
ТЕЧЕНИЕ ОСТЕОХОНДРОПАТИЙ.
Первая стадия. Некроз костной ткани. Продолжается до нескольких месяцев. Больного беспокоят слабые или умеренные боли в пораженной области, сопровождающиеся нарушением функции конечности. Пальпация болезненна. Региональные лимфатические узлы обычно не увеличены. Рентгенологические изменения в этот период могут отсутствовать.
Вторая стадия. «Компрессионный перелом». Продолжается от 2-3 до 6 и более месяцев. Кость «проседает», поврежденные костные балки вклиниваются друг в друга. На рентгенограммах выявляется гомогенное затемнение пораженных отделов кости и исчезновение ее структурного рисунка. При поражении эпифиза его высота уменьшается, выявляется расширение суставной щели.
Третья стадия. Фрагментация. Длится от 6 месяцев до 2-3 лет. На этой стадии происходит рассасывание омертвевших участков кости, их замещение грануляционной тканью и остеокластами. Сопровождается уменьшением высоты кости. На рентгенограммах выявляется уменьшение высоты кости, фрагментация пораженных отделов кости с беспорядочным чередованием темных и светлых участков.
Четвертая стадия остеохондропатии. Восстановление. Продолжается от нескольких месяцев до 2х лет. Происходит восстановление формы и несколько позже структуры кости.
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.
Остеохондропатия тазобедренного сустава. (Болезнь Легга-Кальве-Пертеса). Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать травма области тазобедренного сустава. Начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно движения в суставе становятся ограниченными. При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Болезненная реакция при нагрузке на большой вертел. Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху. Длится остеохондропатия 4-4,5 года и завершается восстановлением структуры головки бедра. Но без лечения головка приобретает грибовидную форму. Форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава. Для обеспечения восстановления формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводят в стационаре с соблюдением постельного режима в течение 2-3 лет. Возможно наложение скелетного вытяжения. Пациенту назначают физио-, витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе. При нарушении формы головки бедра выполняются костно-пластические опреации.
Остеохондропатия головок II и III плюсневых костей. (Болезнь Келлера). Чаще поражает девочек, развивается в возрасте 10-15 лет. Болезнь Келлера начинается постепенно. В области поражения возникают периодические боли, развивается хромота, проходящая при исчезновении болей. При осмотре выявляется незначительный отек, иногда — гиперемия кожи на тыле стопы. В последующем развивается укорочение II и III пальца, сопровождающееся резким ограничением движений. Пальпация и осевая нагрузка резко болезненны. Данная остеохондропатия не представляет значительной угрозы для последующего нарушения функции конечности и развития инвалидности. Показано амбулаторное лечение с максимальной нагрузкой пораженного отдела стопы. Пациентам накладывают специальный гипсовый сапожок, назначают витамины и физиотерапию.
Остеохондропатия ладьевидной кости стопы. (Болезнь Келлера). Развивается редко. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает. Лечение амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления показано носить обувь с супинатором.
Остеохондропатия бугристости большеберцовой кости. (Болезнь Осгуда-Шлаттера). Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. В области поражения постепенно возникает припухлость. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно. Лечение консервативное, проводят амбулаторно. Назначают ограничение нагрузки на конечность, при сильной боли накладывают гипсовую шину на 6-8 недель, физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Болезнь протекает благоприятно, заканчивается выздоровлением в течение 1-1,5 лет.
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается очень редко, как правило поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение амбулаторное, ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Частичные остеохондропатии суставных поверхностей. Обычно развиваются в возрасте от 10 до 25 лет у мужчин. Обычно в области коленного сустава. Участок некроза появляется на выпуклой суставной поверхности. В последующем поврежденная область может отделиться от суставной поверхности и превратиться в «суставную мышь» (свободно лежащее внутрисуставное тело). Диагностика проводится путем УЗИ или МРТ коленного сустава. На первых стадиях проводят консервативное лечение: покой, физиотерапия.
Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать. Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника. Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводится МРТ позвоночника. Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь.Для сохранения нормальной формы позвонков больному необходимо обеспечить покой. Большую часть дня больной должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц спины и живота, лечебную гимнастику. При своевременном правильном лечении прогноз благоприятный.
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка. На рентгенограммах определяется значительное (до 1/4 от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение только стационарное. Показан покой, лечебная гимнастика, физиопроцедуры. Структура и форма позвонка восстанавливается в течение 2-3 лет.
С пожеланиями здоровья,
Ваш Рубен Минасян
Симптомы и протекание заболевания
Остеохондропатия пяточной кости, или болезнь Хаглунда—Шинца, связана с чрезмерной нагрузкой на мышцы ног и травмами сухожилий. Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало — описаны случаи болезни Шинца у пациентов 7-8 лет. Начинается исподволь.
Среди основных симптомов болезни Шинца можно отметить:
- боль в вертикальном положении при опоре на пятку. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков);
- «подпрыгивающая походка»;
- отсутствие болей в ночное время и в покое;
- припухлость, отечность мягких тканей, атрофия кожи, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют;
- атрофия мышц голени;
- кожная гиперестезия и повышенная тактильная чувствительность пораженной области;
- боль в стопе при сгибании и разгибании;
- хромота больной ноги во время ходьбы;
- пальпация области пяточного бугра болезненна.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
У детей иногда симптомы могут исчезнуть после окончания роста стопы.
Бояться заболевания не стоит, так как его правильное лечение чаще всего приводит к положительному результату без осложнений.
Избавление от остеохондропатии народными методами и профилактика
В домашних условиях пациенту накладывают на стопу и пятку согревающие компрессы. Используют Димексид (его приобретают в аптеке без рецепта): разбавить в соотношении 1:1 с водой и делать примочки к больным местам с помощью марли или тканевой салфетки. Для создания компресса сверху приложить пакет, обмотать бинтом и надеть шерстяной носок. Держать средство 50 мин — 1 ч.
Обезболивающее действие оказывают теплые солевые ванны: 100 г соли, лучше морской, растворяют в горячей воде, налитой в тазик и погружают туда пятку на полчаса. После ногу обдают теплой проточной водой, вытирают и надевают носок.
Лечебные физиотерапевтические процедуры с парафином и озокеритом также можно проводить дома. В равных долях растворить оба средства на водяной бане, вылить состав в формочку и дать немного остыть. Далее делается база для аппликации: нужно положить на пол одеяло, сверху — клеенку и полиэтилен, на который выложить средство. Поместить пятку на подготовленный парафин и завернуть ее поэтапно в полиэтилен, клеенку и одеяло. Держать так ногу до получаса.
Показана и лечебная физкультура. Упражнения для стоп, которые укрепят мышцы, способствуют оттоку крови и избавляют от боли.
Упражнение №1:
- лягте на пол на бок так, чтобы внизу оказалась больная нога;
- подставьте под голову руку, согнутую в локте;
- ногу, которая вверху, отодвиньте назад;
- больную стопу приподнимите и вращайте ею в разные стороны;
- длительность упражнения — 1-1,5 мин.
Упражнение №2. Стоя на полу, приподнимите пальцы ног и постарайтесь максимально раздвинуть их наподобие веера. При этом стопа и пятка должны оставаться неподвижными. Постойте так 15 с. Немного отдохните и повторите упражнение еще раза 3.
Упражнение №3. Сидя на стуле, уприте пятки в пол, колени поставьте ровно. Поднимайте попеременно пальцы ног, приводя их в исходное положение. Разумеется, пятка не должна при этом двигаться. Дайте отдохнуть стопам несколько секунд и продолжайте тренировку пальцев еще в течение 5 мин.
Упражнение №4.Сесть на стул и сомкнуть подошвы на некоторое время, расслабить. Повторять 15 раз с перерывами.
Упражнение №5. Сесть на пол, держа ноги вытянутыми. Положить больную стопу на колено здоровой ноги и, напрягая, делать вращательные движения.
После того, как симптомы заболевания перестали вас беспокоить, необходимо постоянно предпринимать меры профилактики, чтобы остеохондропатия не начала развиваться снова.
Носите свободную обувь на плоской подошве.
Продолжайте заниматься лечебной физкультурой. Не переохлаждайте ноги и не давайте им слишком большой нагрузки.
Поделиться ссылкой:
Лечение заболевания
Выбор метода лечения заболевания во многом зависит от состояния больного и степени сложности патологии.
Консервативное лечение
Консервативное лечение осуществляется в условиях травмпункта или амбулаторного ортопедического приема. В период обострения необходимы покой (обеспечение полной неподвижности при помощи гипсовой лонгеты), физиопроцедуры, направленные на улучшение местного кровообращения, ношение ортопедической обуви с расширенным задником. При резких болях возможна кратковременная фиксация гипсовой лонгетой. Больного направляют на озокерит, электрофорез новокаина с анальгином, ультразвук и микроволновую терапию. Для уменьшения болей применяют лед, назначают препараты из группы НПВП. Показан также прием сосудорасширяющих средств, витаминов В6 и В12.
Хирургическое лечение
В отдельных случаях при невыносимых болях и отсутствии эффекта от консервативной терапии выполняют хирургическое вмешательство. При резкой деформации заднего отдела пяточной кости производится оперативное вмешательство.
Оперативное вмешательство, в зависимости от степени деформации, заключается:
- в резекции костно-хрящевых разрастаний бугра пяточной кости;
- укорочении пяточной кости с помощью остеотомии;
- невротомии подкожного и большеберцового нервов и их ветвей. Заключается данная операция в полном поперечном отсекании нервного ствола. Следует учитывать, эта операция не только полностью избавляет пациента от боли, но и приводит к потере кожной чувствительности в области пятки.
Эпофизит пяточной кости: симптомы и лечение
Детям свойственно бегать, прыгать, гонять мяч по футбольному полю. К сожалению именно это и приводит к тому, что у некоторых из них развивается боль в пятках. Появление боли в стопе происходит по разным причинам.
Ребёнок мог получить ушиб, натереть мозоль. А может быть вызвано болезнью пяточной кости — эпофизитом. Это патология. Её сопровождает воспалительный процесс в дистальных отделах пяток. При этом может повредиться хондральный слой, что повлечёт за собой дальнейшие разрывы волокнистых частей соединительной ткани. Согласно статистике, большинство заболевших — мальчики до четырнадцати лет.
Описание и причины болезни
Пятка имеет два центра окостенения. Но поскольку в детском возрасте кости только формируются, то, как таковых, их ещё нет. Есть только хрящики. Они со временем отвердевают и становятся косточками.
Один из центров окостенения развивается сразу после того, как ребёнок родился. Другой претерпевает изменения в течение семи первых лет жизни ребёнка. Разделяет их в это время всего лишь хрящевая ткань.
Детям свойственно много двигаться. Однако из-за усиленных нагрузок возникает опасность микроразрыва соединительных волокон. Если такое происходит, начинается воспаление. И если нагрузки не прекращаются, этот процесс усиливается. Со временем воспаляется ахиллесово сухожилие. А если ещё и неправильно происходит изгиб стопы, получается травма. Именно она открывает путь к патологии — эпофизиту.
Почему всё происходит именно так? Однозначного ответа нет. Возможно это последствия многократных незначительных травм, получаемых на уроках физкультуры или во время различных спортивных игр.
Свою роль играет так же склонность какого-то числа детей к развитию пяточного эпофизита по неизвестным причинам. Такая расположенность совместно с нагрузками, вызванными прыжками или бегом, увеличивает риск заболевания.
Манера двигаться тоже важна. Бывает так, что дети вовремя ходьбы и бега излишне заваливают стопы на внутреннюю часть. Это может привести к ослаблению и растягиванию мышц. Результат — амортизация работает неважно, а значит — микротравмы.
Симптомы
Распознать болезнь не всегда просто, потому что её ход мало чем отличается от других воспалений, присущих пятке. Отталкиваться нужно от того, что боль ощущается именно по бокам и сзади пятки. Боль усиливается, когда ребёнок бегает, прыгает и просто ходит. Иногда становится больно даже при прикосновении к поражённому воспалением месту.
Ещё один симптом — движения ступни становятся ограниченными. Покраснение кожи в области пяток может свидетельствовать о запущенности болезни. Есть ещё одна деталь. Выше говорилось о возможности микроразрывов. Так вот, если они есть, то появляется отёчность и повышается температура в поражённом узле.
Из-за всего этого больному нужно постоянно держать стопу разогнутой. А это доставляет много неудобств, поскольку сильно ограничивает подвижность. Но самое худшее то, что если по каким-то причинам не лечить эпофизит, всё может закончиться хромотой. Ввиду всего сказанного, очевидно, что при появлении болезненных ощущений в пятке необходимо обратиться к врачу.
Лечение
Пятки — это одно из самых уязвимых мест у человека. На них выпадает самая большая нагрузка во время ходьбы или бега.
Сюда выходит огромное число капилляров и окончаний нервов, поэтому заниматься самолечением возникающих тут болей категорично не допустимо. Иначе можно получить обратный эффект — усиление боли.
Есть ещё причины, по которым лучше проконсультироваться с врачом. Мы увидели, что самому дать правильный диагноз не получится. Известно ещё несколько редких проблем, которые тоже могут вызвать болевые ощущения в пятке. Итак, идём к детскому ортопеду.
Если диагноз на эпофизит подтвердится, вам порекомендуют ослабить нагрузки на эпофиз пяточной кости ребёнка и снизить напряжение крепящихся к ней сухожилий и связок. Другими словами нужно обеспечить поддерживание стопы и стабилизировать заднюю её часть во время движения.
Есть несколько средств:
- Подпяточники;
- Стандартные стельки;
- Индивидуальные стельки.
Эффект индивидуальных стелек определяется тем, что они изготавливаются по слепку, сделанному по форме стоп больного, а значит полностью соответствуют формам стопы конкретного ребёнка. Подпяточники и стандартные стельки не настолько эффективны, так как изготовлены по типовому проекту и попросту не могут полностью соответствовать потребностям именно вашего ребёнка.
После разгрузки болезненной зоны применяется так называемое консервативное лечение. Его задача: уменьшить отёк и боль. Чаще всего это:
- Охлаждение льдом;
- Упражнения, направленные на растяжку ахиллесова сухожилия;
- Устраняющие воспаления мази;
- Освобождение от физкультуры.
Важно не только решить текущие проблемы, но и постараться избежать их в будущем. Для этого, в частности, проконсультируйтесь с ортопедом на предмет вида и качества обуви, которую носит пациент. Нужно, чтобы она была качественной и не оказывала раздражающего действия на стопу.
Заключение
Эпофизит — это болезнь, которая может принести много неприятностей и осложнить жизнь уже в детском возрасте. Из-за него дети лишаются возможностей активно развиваться, занимаясь физкультурой или просто играть с ровесниками. Не медлите с медосмотром, если ваш ребёнок пожаловался на боль в пятке. Не жалейте времени и средств на лечение. На сегодняшний день считается, что нет никаких долгосрочных осложнений, связанных с перенесённым ребёнком эпофизитом. Сложности будут, если болезнь окажется запущенной.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Диагностика заболевания
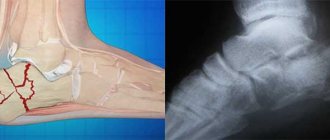
Диагностика болезни Шинца основывается на результатах рентгенологических (фрагментация и уплотнение апофиза, шероховатость бугра пяточной кости) и клинических данных: жалобы ребенка и анамнез заболевания (когда появились симптомы, не было ли травм стопы и т.д). При тяжелых формах заболевания отчетливо просматриваются такие рентгенологические признаки как отделение фрагментов краевой кости и увеличение расстояния между пяточной костью и апофизом. В сомнительных случаях выполняют сравнительную рентгенографию обеих пяточных костей либо направляют пациентов на КТ пяточной кости или МРТ пяточной кости.
Обязательно необходимо провести дифференцированную диагностику с такими заболеваниями как остеомиелит, периостит, бурсит, туберкулез пяточной кости. Если заболевание наблюдается у людей более старшего возраста, необходимо исключить так называемую «пяточную шпору». Окончательно дифференцировать болезнь Шинца от других заболеваний помогает рентгенография, МРТ и КТ. В сомнительных случаях может потребоваться консультация онколога или фтизиатра.
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на диагностику детского артрита | 2 000 — 3 000 |
| Цены на диагностику детской эпилепсии | 3 100 — 4 900 |
| Цены на детскую нейрохирургию | 30 000 |
| Цены на лечение детской эпилепсии | 3 750 — 5 450 |
| Цены на лечение пупочной грыжи у детей | 9 710 |
| Заболевание | Ориентировочная цена, $ |
| Цены на протезирование тазобедренного сустава | 23 100 |
| Цены на лечение косолапости | 25 300 |
| Цены на лечение Халлюкс Вальгуса | 7 980 |
| Цены на реставрацию коленного сустава | 13 580 — 27 710 |
| Цены на лечение сколиоза | 9 190 — 66 910 |
| Цены на эндопротезирование коленного сустава | 28 200 |
| Цены на лечение межпозвоночной грыжи | 35 320 — 47 370 |