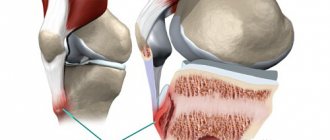
Классификация
В травматологии и ортопедии выделяют пять стадий болезни Пертеса:
- Прекращение кровоснабжения, формирование очага асептического некроза.
- Вторичный вдавленный (импрессионный) перелом головки бедренной кости в разрушенной области.
- Рассасывание некротических тканей, сопровождающееся укорочением шейки бедра.
- Разрастание соединительной ткани на месте некроза.
- Замещение соединительной ткани новой костью, сращение перелома.
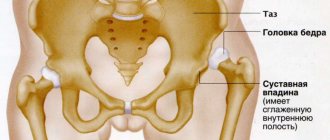
Исход болезни Пертеса зависит величины и расположения участка некроза. При небольшом очаге возможно полноценное восстановление. При обширном разрушении головка распадается на несколько отдельных фрагментов и после сращения может приобретать неправильную форму: уплощаться, выступать за край суставной впадины и т. д. Нарушение нормальных анатомических соотношений между головкой и вертлужной впадиной в таких случаях становится причиной дальнейшего усугубления патологических изменений: формирования контрактур, ограничения опоры и быстрого развития тяжелого коксартроза.
Остеохондропатия головки бедренной кости[править | править код]
Остеохондропатия головки бедренной кости
(болезнь Пертеса-Легга-Кальве) впервые описана в 1909-1910 гг. независимо друг от друга Вальденстремом в Швеции, Леггом в США, Кальве во Франции и Пертесом в Германии.
Патологию относят к числу распространенных — среди ортопедических больных встречают в 0,17-1,9% случаев. Среди заболеваний тазобедренного сустава в детском возрасте остеохондропатия головки бедра составляет до 25,3%.
Болеют дети преимущественно в возрасте от 4 до 12 лет, но известны случаи заболевания в более раннем и позднем возрасте. Мальчики страдают чаще девочек (в 4-5 раз). Левый тазобедренный сустав поражается несколько чаще, чем правый. Двустороннюю локализацию процесса наблюдают в 7-10% случаев. Для остеохондропатии головки бедра характерно длительное течение (в среднем 2-4 года, а иногда до 5-6 лет).
Заболевание протекает по типу первичного асептического некроза и возникает вследствие сосудистых расстройств в субхондрально расположенном губчатом веществе головки бедренной кости. В качестве этиологических факторов рассматривают микротравму, перегрузку на фоне конституциональной предрасположенности, нарушение нормального процесса окостенения эпифиза головки бедренной кости в возрасте 3-8 лет (Пертес-возраст), связанное с субкритическим его кровоснабжением вследствие врожденного недоразвития локальной сосудистой сети. Не исключают наследственный фактор в развитии заболевания, а также влияние очагов хронической инфекции. В последние десятилетия высказывают мнение о диспластической природе патологии, согласно которому причиной сосудистых нарушений и некроза головки служит патологическая ориентация компонентов тазобедренного сустава.
В настоящее время с помощью современных методов исследования (радиоизотопного, капилляроскопического, термометрического и др.) установлено, что нарушения артериального и венозного кровообращения присутствуют на всей нижней конечности, а не только в области тазобедренного сустава. Кроме того, согласно современному представлению о патогенезе болезни Пертеса имеется поражение не только головки бедра, но и всех элементов тазобедренного сустава — вертлужной впадины с суставным хрящом, эпифизарного хряща, шейки бедра вместе со всем метафизом проксимального отдела бедренной кости, капсулы сустава. Именно поэтому, по мнению многих авторов, есть все основания называть болезнь Пертеса остеохондропатией тазобедренного сустава.
Клиническая картина[править | править код]
Остеохондропатия головки бедренной кости развивается медленно, вначале незаметно, что затрудняет диагностику заболевания на ранних стадиях развития процесса. Первые симптомы болезни — боль и щадящая хромота. Боль часто носит приступообразный характер, сменяясь светлыми промежутками. При этом в начальной стадии у 75% детей болевые ощущения не только локализуются в тазобедренном суставе, но и иррадиируют в область коленного (так называемые отраженные боли). Возникает утомляемость при ходьбе, щадящая хромота. Иногда дети жалуются на чувство стягивания в области большого вертела, где определяют выраженный плотный ограниченный отек.
Со временем наступает ограничение движений, особенно отведения и внутренней ротации, несколько реже — ограничение наружной ротации, сгибания и приведения. У половины детей формируется сгибательная и наружно-ротационная контрактура.
Атрофию мышц относят к ранним и постоянным симптомам. Она более всего заметна в области мышц бедра и ягодиц. В ряде случаев на фоне лимфостаза, утолщения кожи и подкожной клетчатки она может быть малозаметной. Симптом Александрова , как правило, бывает положительным. Могут присутствовать выраженные вегетативно-сосудистые расстройства, которые более заметны при одностороннем процессе. К ним относят бледность и похолодание стопы, снижение температуры конечности на 0,5-2,0 ?С, меньшую выраженность капиллярного пульса в области пальцев стопы, морщинистую кожу подошвы (кожа прачки), замедление биологической и гидрофильной пробы, асимметрию реакции потоотделения по Минору, нарушения кровообращения во всей конечности в сравнении со здоровой, обнаруживаемые при радиоизотопном исследовании.
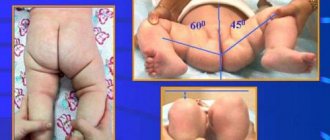
Возникает укорочение конечности, вначале кажущееся (вследствие сгибательноприводящей контрактуры в тазобедренном суставе). С прогрессированием процесса и уплощением головки бедренной кости, а также в связи с развивающимся ее подвывихом возникает истинное укорочение бедра на 2-3 см. Большой вертел на стороне поражения смещается выше линии Розера-Нелатона. Иногда определяют положительный симптом Тренделенбурга . При неправильном лечении патологический процесс заканчивается деформацией головки и развитием остеоартроза с упорным болевым синдромом и нарушением функции тазобедренного сустава.
Иногда начало болезни Пертеса острое, с подъемом температуры и воспалительным сдвигом в крови. Однако и у детей с обычным течением нередко наблюдают субфебрильную температуру, повышение СОЭ до 23-34 мм/ч, лейкоцитов — до 109/л, лимфоцитов — до 45-54%.
Рентгенологическое обследование[править | править код]
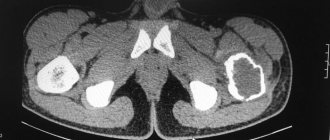
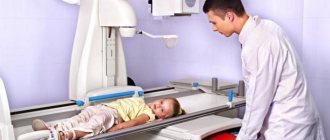
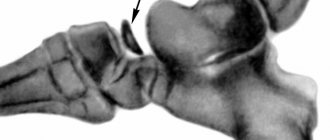
Рентгенологическое обследование помогает в постановке диагноза. Для сравнительного анализа производят рентгеновские снимки обоих тазобедренных суставов, а также рентгенограмму в положении Лауэнштейна . Наиболее полную информацию о локализации и распространенности патологических изменений в головке бедра дают КТ и МРТ тазобедренных суставов. В ранней диагностике заболевания высокоэффективно радиоизотопное исследование (сцинтиграфия).
Изменения на рентгенограммах зависят от стадии процесса.
В I стадии (асептического некроза губчатой кости эпифиза и костного мозга) изменения отсутствуют либо незначительные в виде:
- остеопороза костей, образующих тазобедренный сустав;
- извилистости и неравномерности хрящевой эпифизарной пластинки;
- неоднородности и пятнистости шейки бедра;
- некоторого расширения щели сустава.
Во II стадии (импрессионного перелома) головка бедренной кости утрачивает характерную трабекулярную структуру, шейка бедра становится более остеопорозной. Суставная щель отчетливо расширяется по сравнению со здоровым тазобедренным суставом. Эпифиз головки уплотняется, склерозируется и деформируется (вследствие сохраняющейся нагрузки).
В III стадии (фрагментации эпифиза) суставная щель по-прежнему расширена, головка сплющена и как бы разделена на отдельные глыбки или мелкоочаговые фрагменты неправильной формы. Обычно определяют от 2 до 5 таких фрагментов, а иногда и больше. Вертлужная впадина уплощается.
В IV стадии (репарации) определяют формирование новых костных балочек, эпифиз полностью замещается новообразованной костью с участками просветления в центре.
В V стадии (конечной) завершаются структурная перестройка и восстановление формы головки и шейки бедра. Суставная щель суживается и приближается по своей величине к нормальной. Если лечение было правильным, форма восстановленной головки незначительно отличается от сферической. В противном случае формируется грибовидная головка с укороченной расширенной шейкой. При этом вертлужная впадина не полностью покрывает увеличенную деформированную головку, что впоследствии приводит к развитию вторичного коксартроза.
Наибольшие трудности в рентгенологической диагностике испытывают при начальной (I) стадии заболевания. Именно поэтому для диагностики данной стадии различают три группы признаков: изменения в мягких тканях (капсуле и мышцах), проекционные изменения в костях таза и тазобедренного сустава, прямые признаки заболевания.
Лечение[править | править код]
Лечение при болезни Пертеса необходимо начинать как можно раньше, чтобы предотвратить развитие морфологических изменений и нарушение функции сустава.
В основе консервативного лечения лежит ранняя и длительная разгрузка конечности, что позволяет сохранить форму головки бедренной кости. Назначают постельный режим с накожным или скелетным вытяжением за больную ногу, ходьбу на костылях без нагрузки на пораженную конечность. Применяют специальную петлю для подвешивания ноги, согнутой в коленном суставе, за нижнюю треть голени. Используют отводящие шины с шарнирами на уровне суставов или ортопедические аппараты, обеспечивающие значительное уменьшение избыточного давления на головку бедренной кости. Разгрузка не должна исключать движения в суставе, поэтому для укрепления мышц тазобедренного сустава и всей нижней конечности назначают ЛФК, плавание в бассейне, массаж.
С целью улучшения репаративных процессов назначают медикаментозное лечение и физиотерапевтические процедуры. В зависимости от стадии заболевания применяют препараты, улучшающие кровообращение [пентоксифиллин (трентал), никотиновую кислоту, никошпан] и стимулирующие репаративные процессы (метандиенон, трифосаденин, витамины группы В). Используют электропроцедуры (УВЧ, электрофорез, ультразвук, диатермию), способствующие рассасыванию некротической ткани и процессу костеобразования, а также тепловые процедуры (парафин, озокерит, грязелечение, тепловые ванны), улучшающие кровоток в зоне поражения. Наилучшие условия для консервативного лечения созданы в специализированных санаториях. Средний срок консервативной терапии составляет 2-3 года.
Хирургические вмешательства при остеохондропатии головки бедра позволяют сократить сроки лечения заболевания в 1,5 раза и способствуют снижению инвалидизации данной категории больных.
Допуск к занятиям спортом запрещен.
Симптомы болезни Пертеса
На ранних стадиях появляются неинтенсивные тупые боли при ходьбе. Обычно боли локализуются в области тазобедренного сустава, но в некоторых случаях возможны болевые ощущения в области коленного сустава или по всей ноге. Ребенок начинает чуть заметно прихрамывать, припадает на больную ногу или подволакивает ее. Как правило, в этот период клинические проявления настолько слабо выражены, что родители даже не догадываются обратиться к врачу-ортопеду, и объясняют симптомы болезни ушибом, повышенной нагрузкой, последствием инфекционного заболевания и т. д.
При дальнейшем разрушении головки и возникновении импрессионного перелома боль резко усиливается, хромота становится выраженной. Мягкие ткани в области сустава припухают. Выявляется ограничение движений: больной не может вывернуть ногу кнаружи, вращение, сгибание и разгибание в тазобедренном суставе ограничены. Ходьба затруднена. Отмечаются вегетативные расстройства в дистальных отделах больной конечности – стопа холодная, бледная, ее потливость повышена. Возможно повышение температуры тела до субфебрильных цифр. В последующем боли становятся менее интенсивными, опора на ногу восстанавливается, однако хромота и ограничение движений могут сохраняться. В ряде случаев выявляется укорочение конечности. Со временем возникает клиника прогрессирующего артроза.
Для детей и подростков характерны определенные заболевания опорно-двигательного аппарата, о которых следует помнить при их допуске к занятиям спортом и организации последних. К группе данных заболеваний относятся остеохондропатии.
Остеохондропатия — хроническое заболевание костей, которое приводит к частым микропереломам и переломам. Пораженные болезнью костные перекладины постепенно утрачивают прочность и начинают повреждаться при самых малейших нагрузках.
Остеохондропатия наблюдается чаще всего в юношеском и детском возрасте. Она является следствием нарушения кровообращения, которое возникает в результате воздействия разных причин: обменных, врожденных, травматических и т.д. Вероятна наследственная предрасположенность к заболеванию, имеют значения различные пороки костной ткани, изменение гормонального фона, обмена веществ. Также предрасполагающими факторами для развития болезни являются микротравмы, длительное неправильное положения позвоночника или конечности в ходе спортивной и профессиональной деятельности.
К наиболее распространенным остеохондропатиям относятся болезнь Осгуд-Шлаттера (бугристость большеберцовой кости), болезнь Шинца (бугра пяточной кости), болезнь Шойэрмана-Мау (юношеский кифоз).
На приеме у травматолога-ортопеда в нашем диспансере остеохондропатии выявляются в более 3% случаев от осмотренных юных спортсменов.
Болезнь Шлаттера чаще диагностируется у мальчиков. Отмечаются жалобы на припухлость и болевые ощущения в области бугристости большеберцовой кости, часто можно услышать от пациентов, что «… растет новая коленная чашечка»
Болезнь Шойэрмана-Мау или юношеский кифоз, чаще встречается у юношей в период роста организма в 11-18 лет. Клинические проявления появляются на второй стадии развития заболевания и характеризуются появлением болей в спине, особенно при длительной ходьбе и сидении, происходит выраженная деформация.
А вот болезнь Шинца, или остеохондропатия бугра пяточной кости, чаще встречается у девочек в возрасте 12-16 лет. Заболевание начинается с острых или постоянно нарастающих болей в области бугра пяточной кости, у места прикрепления ахиллова сухожилия отмечается припухлость. Бег, прыжки, занятия спортом становятся невозможными.
Как правило, чаще всего с остеохондропатиями приходится сталкиваться при игровых видах спорта: футбол, баскетбол, волейбол, легкая атлетика и т.д.
Остеохондропатию достаточно сложно выявить на ранних стадиях ее развития и поэтому со временем болезнь может привести к неприятным последствиям. Ослабленные структуры костного скелета пациента могут начать ломаться не только из-за травм, но и вследствие мышечных судорог, при перенапряжении мышц, а также под действием тяжести собственного тела.
Диагноз остеохондропатия устанавливают при помощи рентгенологического исследования. Как правило, делают рентгенографию пораженного места в стандартных проекциях, в некоторых случаях — компьютерную томографию и МРТ.
При обнаружении остеохондропатии в основном показано консервативное лечение. Лечение в первую очередь направлено на разгрузку пораженного отдела скелета. Назначают щадящий режим, занятия лечебной физкультурой, массаж, физиотерапию, общеукрепляющую терапию, санаторно-курортное лечение, ортопедическую обувь, ортезы, тейпирование. Занятия физкультурой и спортом при остеохондропатии категорически противопоказаны.
Остаточные явления болезни — контрактуры и деформации — лечат консервативно, но в исключительных случаях при стойком и серьезном нарушении функции проводят операцию.
При своевременном обнаружении заболевания и его лечении достаточно легко предотвратить возникновение тяжелых осложнений- контрактур и деформаций.
Несмотря на то, что большинство остеохондропаий имеет благоприятный исход, самоизлечение происходит редко. Поэтому чем раньше вы обратитесь к специалисту и начнете лечение, тем скорее наступит выздоровление. Комплексная терапия остеохондропатии значительно сокращает сроки протекания стадий патологического процесса и позволяет избежать возникновения осложнений. И еще очень важно постоянное наблюдение у врача – травматолога-ортопеда не реже 1 раза в 3 месяца.
На базе нашего диспансера созданы все необходимые условия для лечения данной группы заболеваний.
Диагностика
Важнейшим исследованием, имеющим решающее значение при постановке диагноза болезнь Пертеса, является рентгенография тазобедренного сустава. При подозрении на данное заболевание выполняются не только снимки в стандартных проекциях, но и рентгенограмма в проекции Лауэнштейна. Рентгенологическая картина зависит от стадии и выраженности болезни. Существуют различные рентгенологические классификации, наиболее популярными из которых являются классификации Кэттерола и Сальтера-Томсона.
Классификация Кэттерола: