В настоящее время такая патология, как остеохондропатия бугристости большеберцовой кости, встречается довольно часто. От данного недуга страдают молодые люди. Заболевание часто диагностируется у лиц, занимающихся определенным родом деятельности (футболистов, баскетболистов, легкоатлетов и других спортсменов).
Второе название подобной патологии — болезнь Шляттера. Заболевание опасно тем, что имеет хроническое прогрессирующее течение и при отсутствии должной терапии может стать причиной утраты человеком трудоспособности. Каковы этиология, клиника и лечение болезни Шляттера?
Причины заболевания
Болезнь Шляттера относится к заболеваниям невоспалительного генеза, протекающим в сопровождении некроза костной ткани. Данная патология наиболее часто развивается на одной ноге, хотя бывают случаи что и на обеих.
Обычно она наблюдается у детей и подростков в возрасте десяти-восемнадцати лет, когда кости находятся на стадии наиболее интенсивного роста. Гораздо чаще ее можно встретить у мальчиков. Болезнь зачастую развивается без видимой на то причины (в некоторых случаях удается проследить связь с ушибами и травмами).
Причинами развития заболевания зачастую становятся следующие факторы:
- прямые травмы: переломы и вывихи надколенника или голени, повреждение коленного сустава;
- постоянные микротравмы колена, связанные с занятиями спортом.
Получите цены Минздрава Израиля
Введите данные и получите прайс на Viber, WhatsApp или Telegram
Согласно медицинской статистике, болезнью Осгуда Шляттера страдает около 20% активно занимающихся спортом подростков и лишь 5% не имеющих к нему отношения.
В группу риска входят дети, которые занимаются следующими видами спорта:
- баскетболом;
- волейболом;
- хоккеем;
- футболом;
- спортивной гимнастикой;
- акробатикой;
- фигурным катанием;
- балетом;
- борьбой;
- тяжелой атлетикой.
Как следствие перегрузок, постоянных микротравм коленей, а также чрезмерного натяжения надколенных связок, происходящих во время сокращений четырехглавой мышцы бедра, наблюдается нарушение кровоснабжения в области кости большеберцовой, а точнее, в области ее бугристости. Оно сопровождается незначительными кровоизлияниями, разрывом волокон надколенных связок, асептическим воспалительным процессом в сумках, а также изменениями некротического характера бугристости большеберцовой кости.
Особенности болезни Шляттера
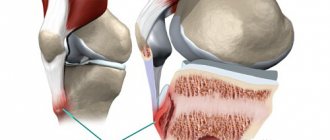
Остеохондропатия бугристости большеберцовой кости — это заболевание невоспалительного генеза, характеризующееся разрушением (некрозом) бугристости кости. Большеберцовая кость формирует скелет нижних конечностей. Располагается она в области голени (между коленом и ступней). Это одна из самых крупных костей в теле человека. Рядом с ней располагается малоберцовая кость. Бугристость находится в верхней части переднего края кости. К ней крепится четырехглавая мышца бедра. Данное заболевание известно уже около века и входит в особую группу болезней, названных остеохондропатиями.
Болезнь Шляттера чаще всего диагностируется у людей в возрасте от 10 до 18 лет. Мальчики страдают от этого недуга значительно чаще девочек.
Связано это с более активным образом жизни лиц, пристрастием к спортивным играм, что нередко приводит к травматизации кости.
Процесс чаще всего затрагивает обе кости. Реже наблюдается одностороннее поражение. Нередко наблюдается сочетанное поражение большеберцовой кости и позвоночника. Заболевание протекает в хронической форме. При этом велик процент доброкачественного протекания болезни.
Этиологические факторы
Остеохондропатия бугристости большеберцовой кости чаще всего развивается на фоне травмы. Последняя может быть обусловлена:
- занятиями спортом (футболом, волейболом, хоккеем, баскетболом);
- занятиями хореографией;
- регулярными ударами в область голени.
В группу риска входят дети и подростки, активно занимающиеся спортом. Около 20% от всех подростков-спортсменов страдают от этой патологии. Болезнь Шляттера может возникать и у детей, которые не ведут подобный образ жизни. Причиной в этом случае могут быть бытовые травмы.
За последние годы девушки все чаще увлекаются гимнастикой, фигурным катанием, хореографией, фитнесом. Поэтому они тоже подвергаются опасности.
Постоянные травмы приводят к тому, что происходит нарушение питания бугристости кости голени. Способствует этому сокращение четырехглавой мышцы. Во всех трубчатых костях имеются так называемые зоны роста. У детей наблюдается активный рост костей, еще не развитых до конца. Регулярные травмы могут провоцировать отрывные переломы. Эти переломы вскоре зарастают, а на этом месте формируется костный нарост. Со временем это вызывает характерные симптомы у детей и подростков.
Клинические проявления
Болезнь Шляттера имеет довольно скудную симптоматику. На ранних стадиях больные могут не предъявлять никаких жалоб. Наиболее частым симптомом является боль. Она имеет следующие особенности:
- локализуется в области большеберцовой кости ближе к колену;
- сперва слабая, но постепенно усиливается;
- становится интенсивнее при активных движениях;
- усиливается в положении стоя на коленях;
- стихает в состоянии покоя;
- нередко сочетается с припухлостью в области колена.
К объективным признакам заболевания относятся выраженный отек тканей в месте поражения, болезненность кости при пальпации. Заболевание является неинфекционным, поэтому общие симптомы в виде повышения температуры тела не отмечаются. В отличие от перелома или ушиба на месте повреждения кости не наблюдается выраженная гиперемия. У некоторых больных заболевание протекает волнообразно. При этом обострение в виде болевого синдрома может спровоцировать интенсивная физическая нагрузка (прыжки, бег, приседания).
Симптомы и протекание заболевания
Болезнь Шляттера характеризуется постепенным малосимптомным началом. Пациенты, как правило, не связывают возникновение заболевания с травмой колена.
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- отек и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки;
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое;
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы).
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
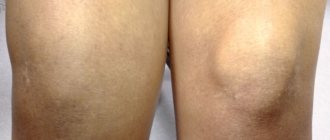
При осмотре колена отмечается его отечность, сглаживающая контуры бугристости большеберцовой кости. Пальпация в области бугристости выявляет локальную болезненность и отечность, имеющую плотноэлатичную консистенцию. Сквозь припухлость пальпируется твердый выступ.
Болезнь Шляттера имеет хроническое течение, иногда отмечается волнообразное течение с наличием выраженных периодов обострения. Заболевание длится от 1 до 2 лет и зачастую приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17-19 лет).
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему противовоспалительных препапатов. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
При запущенном состоянии болезни в пораженной конечности может развиться мышечная гипотрофия, что приведет и будет проявляться через незначительные ограничения в движениях коленного сустава.
Хоть многие врачи и утверждают, что болезнь Шляттера может самостоятельно пройти по истечении определенного промежутка времени, однако практика показывает совершенно обратное (за редкими исключениями). Потому в случае, если ребенок жалуется на постоянную боль в коленном суставе или у него появилась небольшая припухлость колена — необходимо незамедлительно обратиться к врачу.
Остеохондропатия бугристости большеберцовой кости[править | править код]
Данное заболевание (болезнь Осгуда-Шлаттера )
впервые описано Осгудом (США) и Шлаттером (Швейцария) в 1903 г. В научной литературе заболевание известно как асептический некроз бугристости большеберцовой кости, апофизит большеберцовой кости, болезнь Лауба , болезнь Ланелонга-Осгуда-Шлаттера.
Встречают достаточно часто, поражает преимущественно мальчиков в возрасте 13-15 лет, крепкого телосложения, занимающихся спортом, нередко с двух сторон (на обеих ногах). В основе заболевания лежит нарушение процессов окостенения бугристости большеберцовой кости. Остеохондропатия часто развивается без видимой причины. Однако иногда удается установить связь с повторной травмой или повышенной функцией четырехглавой мышцы бедра (например, при занятиях спортом или балетом). У некоторых подростков изменения в бугристости большеберцовой кости сочетаются с таковыми в позвоночнике, характерными для остеохондропатий.
Клиническая картина[править | править код]
Над бугристостью большеберцовой кости возникают припухлость, отечность, утолщение и выбухание хряща, болезненность при пальпации, а также опоре на коленный сустав, в момент сгибания и выноса конечности кпереди. Движения в коленном суставе особенно болезненны после физической нагрузки.
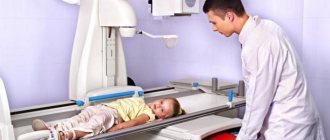
Рентгенологическое обследование[править | править код]
При рентгенологической диагностике болезни Осгуда-Шлаттера необходимо иметь в виду множество вариантов нормальной оссификации апофиза большеберцовой кости. Чаще всего он окостеневает в виде хоботообразного отростка в возрасте 10-13 лет, но встречают варианты с добавочными мелкими ядрами окостенения. Слияние апофиза с метафизом происходит в возрасте 16-18 лет.
При остеохондропатии определяют неправильные, нечеткие контуры бугристости и ее фрагментацию на несколько секвестроподобных фрагментов.
При диагностике всегда следует учитывать несоответствие между значительным выбуханием бугристости при клиническом исследовании и почти нормальными размерами апофиза на рентгенограмме. Предпочтение необходимо отдавать клиническим данным.
Процесс протекает благоприятно и заканчивается восстановлением структуры апофиза. Функция коленного сустава при этом не страдает. Заболевание следует дифференцировать с инфрапателлярным бурситом, остеомиелитом, хрящевой опухолью.
Лечение[править | править код]
Прежде всего требуется исключение всяких перегрузок и создание относительного покоя, вплоть до кратковременной иммобилизации. Лечение основано на физиотерапевтических методах (магнитотерапия, электрофорез с кальцием и новокаином, бальнеотерапия и грязелечение). Оперативное лечение, как правило, не применяют, за исключением единичных случаев отрыва бугристости при повышенной физической нагрузке. Отшнуровавшиеся в результате перенесенного заболевания болезненные костно-хрящевые тела также могут быть удалены хирургическим путем.
Спортсмены, подвергающиеся особому риску, — юные, в возрасте 13-18 лет, обоих полов, особенно занимающиеся беговыми видами спорта.
Вопрос о возможности допуска к занятиям спортом решают индивидуально. Абсолютно противопоказаны прыжковые упражнения и бег. При их использовании возможен отрыв бугристости вместе со связкой.
Остеохондропатия бугристости большеберцовой кости проходит самостоятельно. Для облегчения симптомов показаны прикладывание льда и растяжка четырехглавой мышцы, задней группы мышц бедра и мышц голени. Для обезболивания назначают НПВС, иногда необходимо изменение программы тренировок. В некоторых случаях для устранения воспаления и боли накладывают гипсовую повязку на 2—3 нед. В дополнение к описанному плану желательно укреплять заднюю группу мышц бедра и четырехглавую мышцу. При необходимости часто опираться коленом на твердую поверхность (например, в волейболе) бугристость большеберцовой кости защищают наколенником.
Прогноз[править | править код]
Остеохондропатия бугристости большеберцовой кости не связана со значительным риском деформируюшего остеоартроза. Есть сообщения о переломах бугристости на фоне остеохондропатии, но статистически достоверной связи между ними не выявлено. В связи с этим ограничение физической активности из-за остеохондропатии нецелесообразно.
Очень редко фрагменты бугристости не срастаются, и один из них, соприкасась со связкой надколенника, постоянно раздражает ее. В таких случаях можно порекомендовать иссечение фрагмента.
Возвращение к спорту[править | править код]
Единственное, что ограничивает физическую активность, — боль. Остеохондропатия бугристости большеберцовой кости проходит спонтанно,и занятия спортом усугубляют состояние больного.
Лечение заболевания
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то назначается лечение.
Консервативное лечение
Пациенты, имеющие болезнь Шляттера, обычно проходят амбулаторное консервативное лечение у хирурга, травматолога или ортопеда. В первую очередь необходимо исключить физические нагрузки и обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях возможно наложение фиксирующей повязки на сустав.
В основе медикаментозного лечения болезни Шляттера лежат противовоспалительные и обезболивающие препараты.
Широко применяют также физиотерапевтические методы: грязелечение, магнитотерапию, УВЧ, ударно-волновую терапию, парафинолечение, массаж нижней конечности. Для восстановления разрушенных участков большеберцовой кости проводят электрофорез с кальцием.
Занятия лечебной физкультурой включают комплекс упражнений, направленных на растягивание подколенных сухожилий и четырехглавой мышцы бедра. Их результатом является снижение натяжения связки надколенника, крепящейся к большеберцовой кости. Для стабилизации коленного сустава в лечебный комплекс включают также упражнения, усиливающие мышцы бедра.
После курса лечения болезни Шляттера необходимо ограничение нагрузок на коленный сустав. Пациенту следует избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше сменить на более щадящие, например, плаванье в бассейне.
Хирургическое лечение
При выраженной деструкции костной ткани в области головки большеберцовой кости возможно хирургическое лечение болезни Шляттера. Операция заключается в удалении костных разрастаний, некротических очагов и подшивании костного трансплантата, фиксирующего бугристость большеберцовой кости, что позволяет достигнуть срастания отрывного перелома и полного восстановления функции коленного сустава.
После операции обязательно проводится курс физиотерапии и медикаментозного лечения. Заниматься спортом можно только через полгода после проведенной операции.
Медицинский научно-практический центр вертебрологии и нейроортопедии профессора Курганова М.Л.
Остеохондропатии – это группа заболеваний, возникающих в детском и юношеском возрасте вследствие нарушения питания костной ткани. В участке кости нарушается кровоснабжение и возникают участки её некроза. Болезнь чаще возникает в эпифизах и апофизах трубчатых костей рук, ног и позвонков. Эпифиз – это участок роста костной ткани. Апофиз – выступ костей вблизи зоны роста, к которым прикрепляются мышцы и связки. Обычно это конечная часть длинной трубчатой кости. Протекают заболевания хронически и чаще развивается в нижних конечностях, которые находятся под большей нагрузкой. Большинство остеохондропатий имеют наследственную подоплеку.
Болезнь Легга-Кальве-Пертеса.
Болезнь Легга-Кальве-Пертеса или хондропатия головки бедренной кости называют еще юношеский остеохондроз головки бедренной кости. Заболевают чаще мальчики в возрасте от 4 до 12 лет. Обычно сначала возникает травма области тазобедренного сустава, затем нарушается кровоснабжение головки бедренной кости.
Вначале возникает некроз участков костной ткани головки бедра. Это можно увидеть на рентгеновском снимке. Во второй стадии заболевания головка бедренной кости сплющивается, под воздействием большой нагрузки. Следующую стадию называют стадия фрагментации. При этом происходит рассасывание зон некротизированной костной ткани. При отсутствии лечения наступает четвертая стадия – остеосклероз. Головка бедренной кости восстанавливается, но ее нормальная форма изменяется. Конечная стадия, при недостаточном лечении – деформирующий артроз тазобедренного сустава с нарушением его функции.
В начале заболевания жалоб практически не возникает. Затем появляются боли в области тазобедренного сустава, которые отдают в колено. Часто боли возникают после нагрузки и исчезают после отдыха и ночью. Ребенок может не обращать внимания на боли и не жаловаться. Постепенно возникает ограничение движений в тазобедренном суставе. В этот период можно заметить похудание бедра с больной стороны, вызванное атрофией мышц. Для установления диагноза проводятся рентгеновские снимки. Рентгенологически выделяют пять стадий заболевания, соответствующих изменениям головки бедренной кости.
Лечение может быть оперативным и консервативным. Консервативное лечение включает обязательный постельный режим. Пациенту запрещают даже сидеть, для того, чтобы исключить нагрузку на головку бедренной кости. Применяют скелетное вытяжение за оба бедра. Назначается ежедневный массаж нижних конечностей, физиотерапевтическое лечение. Оперативное лечение заключается в выполнении различных костно-пластических операций. Виды оперативных вмешательств зависят от стадии болезни.
Болезнь Келлера. Это хондропатия костей стопы. Выделяют болезнь Келлера I и болезнь Келлера II.
Болезнь Келлера I это хондропатия ладьевидной кости стопы. Заболевание развивается в детском возрасте от 4 до 12 лет. У пациента появляются боли и отек верхней (тыльной) поверхности стопы над ладьевидной костью. Во время ходьбы боли усиливаются. Ребенок хромает. Для уточнения диагноза выполняют рентгеновские снимки костей стопы. Обнаруживают изменение формы ладьевидной кости, ее фрагментацию.
Лечение заключается в разгрузке стопы. Накладывается гипсовая повязка на 4-6 недель. После снятия гипса назначается лечебная физкультура, физиотерапевтические процедуры, которые сочетаются со снижением нагрузки на стопу. В течение 1-2 лет ребенок должен носить ортопедическую обувь.
Болезнь Келлера II представляет собой хондропатию головок плюсневых костей. Чаще всего заболеванию подвергается вторая плюсневая кость. У пациента возникают боли в области поражения. Боли резко усиливаются при ходьбе, особенно босиком по неровной поверхности и в обуви с мягкой подошвой. Может возникнуть укорочения пальцев. При прощупывании обнаруживается резкая болезненность оснований пальцев. Головки плюсневых костей увеличиваются в размерах. Диагноз и стадию заболевания уточняют при помощи рентгеновских снимков.
Лечение болезни Келлера II консервативное. Стопу разгружают. Для этого накладывается гипсовый сапожок на один месяц. Затем ребенок должен носить ортопедическую обувь, поскольку существует большой риск развития плоскостопия. Применяется массаж, физиотерапевтические процедуры, лечебная гимнастика. Заболевание длится 2-3 года. При отсутствии хорошего эффекта от консервативной терапии и развитии выраженного деформирующего артроза сустава назначается оперативное лечение.
Болезнь Кинбека.
Это хондропатия полулунной кости кисти. Проявляется она развитием асептического некроза в этой кости. Развивается заболевание у мужчин 25-40 лет после больших травм или длительной микротравматизации кисти, при работе с большой физической нагрузкой на кисти рук. У пациента возникают неприятные ощущения в кисти, постоянные боли, которые усиливаются при нагрузке, движениях. У основания кисти возникает отек. Постепенно развивается ограничение подвижности в лучезапястном суставе. Ограничение подвижности сустава в свою очередь вызывает снижение работы мышц предплечья и их атрофию. Диагноз уточняют при помощи рентгенологического исследования.
Лечение болезни Кинбека. Нагрузку на кость ограничивают. Для этого на 2-3 месяца накладывается гипсовая повязка. После снятия гипса назначается массаж, физиотерапевтические процедуры, лечебная физкультура. При развитии выраженного деформирующего артроза используют оперативное лечение.
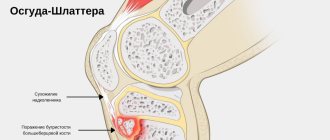
Болезнь Шлаттера или болезнь Остгуда-Шлаттера.
Болезнь Шлаттера возникает у мальчиков от 12 до 16 лет, особенно у тех, кто занимается спортом, спортивными танцами, балетом. Под усиленной нагрузкой развивается хондропатия бугристости большеберцовой кости. Бугристость большеберцовой кости находится на ее передней поверхности, ниже надколенника. К бугристости большеберцовой кости прикрепляется четырехглавая мышца бедра.
У юношей процесс окостенения бугристости большеберцовой кости еще не закончен, и она отделяется от собственно большеберцовой кости хрящевой зоной. При постоянной нагрузке на бугристость нарушается кровоснабжение, участки бугристости подвергаются некрозу, затем восстановлению. К 18 годам бугристость срастается с большеберцовой костью и наступает выздоровление. Пациент жалуется на боли ниже надколенника, припухлость. Боль усиливается при напряжении четырехглавой мышцы бедра, при подъеме по лестнице, приседании.
Диагноз уточняют рентгенологически. Лечение заключается в исключении нагрузки на четырехглавую мышцу бедра. Назначаются тепло, физиотерапевтические процедуры. При выраженной боли накладывается гипсовая повязка. Изредка приходится применять хирургические методы, которые заключаются в оперативном удалении фрагмента бугристости большеберцовой кости.
Остеохондропатии тел позвонков
Болезнь Кальве.
Болезнь Кальве – хондропатия тела позвонка. Чаще всего заболеванию подвергаются нижние грудные или верхние поясничные позвонки. Болеют мальчики от 7 до 14 лет. У пациента возникают боли в области пораженного позвонка или в грудном и поясничном отделах позвоночника. При осмотре можно обнаружить выступающий остистый отросток больного позвонка. При прощупывании остистого отростка боль усиливается. На рентгенограмме обнаруживают резкое снижение высоты этого позвонка и его расширение.
Лечение болезни Кальве консервативное. Назначается постельный режим в специальной укладке на постели для снижения нагрузки на позвонок. Применяется лечебная физкультура, которая состоит из комплекса упражнений на укрепление мышц спины для создания мышечного корсета. После этого пациент должен в течение нескольких лет носить специальный корсет. Оперативное лечение назначается при отсутствии эффекта от консервативной терапии и прогрессирующей деформации позвоночника.
Болезнь Кюммеля.
Болезнь Кюммеля или болезнь Кюммеля-Верней представляет собой травматическое асептическое (безмикробное) воспаление тела позвонка (спондиллит). Причиной этого заболевания бывает травма позвонка, которая приводит к развитию участков некроза в теле позвонка. У пациента возникает боль в области травмированного позвонка, которая проходит через 10-14 дней. После этого наступает период ложного благополучия, длящийся иногда до нескольких лет. Затем снова появляются боли в области травмированного позвонка. Пациент может не помнить о перенесенной ранее травме. Боли появляются сначала в позвоночнике, затем отдают в межреберья. При рентгенологическом обследовании обнаруживают клиновидный позвонок.
Лечение заключается в разгрузке позвоночника. Для этого назначают постельный режим на 1 месяц. Постель должна быть жесткой. Под грудной отдел подкладывают валик. Затем назначается физиотерапевтическое лечение и лечебная физкультура.
Болезнь Шейермана-Мау.
Болезнь Шейермана-Мау, болезнь Шморля, хондропатический кифоз, юношеский кифоз, апофизит тел позвонков (воспаление мест прикрепления мышц к позвонку) или хондропатия апофизов грудных позвонков – это различные названия одной и той же болезни. При этом заболевании поражаются чаще всего 7-10 грудные позвонки. Болезнь встречается у мальчиков от 11 до 18 лет. Пациент жалуется на боли в спине, утомляемость мышц спины при обычной нагрузке. При осмотре обнаруживают усиление грудного кифоза (изгиб позвоночника в грудном отделе выпуклостью кзади). На рентгеновских снимках обнаруживают изменение формы позвонков. Нормальные позвонки в грудном отделе выглядят в виде кирпичиков, с ровными краями. При болезни Шейермана-Мау позвонки в нижнегрудном отделе приобретают клиновидную форму.
Лечение заключается назначении лечебной физкультуры, массажа, подводного вытяжения, плавания. Изредка при выраженном нарушении осанки применяется оперативное лечение.
Диагностика заболевания
Диагностирование болезни Осгуда-Шляттера проводится врачом — специалистом (ортопедом). Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка.
- Связь симптомов с физическими нагрузками.
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы).
- Информация о медицинских проблемах в семье.
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре.
Чтобы поставить точный диагноз необходимо провести рентгенологическое исследование суставов пораженной конечности, при котором чаще всего выявляется некоторое увеличесние области бугристости большой берцовой кости и отделение от нее апофиза (отростка кости).
Рентгенологическое исследование так же позволяет определить стадию развития данного заболевания.
Для получения более полной информации врач может назначить и такие методы диагностики, как компьютерная термография, магнитно-резонансная томография и ультрасонография. Применяют также денситометрию, позволяющее получить данные о структуре костной ткани. Лабораторная диагностика назначается для исключения инфекционного характера поражения коленного сустава (специфического и неспецифического артрита). Она включает клинический анализ крови, анализ крови на С-реактивный белок и ревматоидный фактор, ПЦР-исследования.
В начальном периоде болезнь Шляттера характеризуется рентгенологической картиной уплощения мягкого покрова бугристости большеберцовой кости и поднятием нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Последнее обусловлено увеличением объема поднадколленниковой сумки в результате ее асептического воспаления. Изменений в ядрах (или ядре) окостенения бугристости большеберцовой кости в начале болезни Шляттера отсутствуют.
С течением времени рентгенологически отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм. Может наблюдаться нечеткость трабекулярной структуры ядер и неровность их контуров. Возможно постепенное рассасывание смещенных ядер. Но чаще происходит их слияние с основной частью ядра окостенения с образованием костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ, хорошо визуализирующийся на боковой рентгенограмме и прощупывающийся при пальпации в области бугристости.
Дифференциальный диагноз болезни Шляттера необходимо проводить с переломом большеберцовой кости, сифилисом, туберкулезом, остеомиелитом, опухолевыми процессами.
Диагностические мероприятия
Остеохондропатию бугристости большеберцовой кости можно выявить на основании внешнего осмотра, характерных клинических данных и рентгенологической картины. Немаловажное значение в постановке диагноза имеют данные о пациенте. Во внимание берутся возраст и пол больного. Диагностика включает в себя:
- сбор анамнеза заболевания и жизни;
- осмотр нижних конечностей;
- пальпацию;
- рентгенологическое исследование;
- УЗИ;
- общее и биохимическое исследование крови.
В настоящее время все чаще для обнаружения патологии костной системы применяются компьютерная и магнитно-резонансная томографии. Инструментальное исследование целесообразно проводить несколько раз, чтобы определить, прогрессирует заболевание или нет. На ранних этапах с помощью рентгенологического исследования можно выявить уплощение мягкого покрова в области бугристости кости, а также признаки увеличения сумки коленного сустава. По мере развития болезни определяется шиповидный выступ.
Что же касается лабораторного исследования, то оно необходимо для исключения других заболеваний, в частности ревматоидного артрита. При последнем в крови обнаруживается ревматоидный фактор. В качестве диагностического исследования может проводиться ПЦР-исследование для исключения поражения сустава инфекционного генезе. Врач обязательно должен провести дифференциальную диагностику с другими заболеваниями (остеомиелитом, ревматоидным артритом, переломами, туберкулезом костей, сифилисом).
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на диагностику детского артрита | 2 000 — 3 000 |
| Цены на диагностику детской эпилепсии | 3 100 — 4 900 |
| Цены на детскую нейрохирургию | 30 000 |
| Цены на лечение детской эпилепсии | 3 750 — 5 450 |
| Цены на лечение пупочной грыжи у детей | 9 710 |
| Заболевание | Ориентировочная цена, $ |
| Цены на протезирование тазобедренного сустава | 23 100 |
| Цены на лечение косолапости | 25 300 |
| Цены на лечение Халлюкс Вальгуса | 7 980 |
| Цены на реставрацию коленного сустава | 13 580 — 27 710 |
| Цены на лечение сколиоза | 9 190 — 66 910 |
| Цены на эндопротезирование коленного сустава | 28 200 |
| Цены на лечение межпозвоночной грыжи | 35 320 — 47 370 |