Причины заболевания
Болезнь Блаунта занимает второе по распространенности место после рахита среди костно-мышечных патологий у детей. В большинстве медицинских руководств эту патологию относят к числу редко встречающихся, однако некоторые ортопеды полагают, что легкие формы заболевания часто не диагностируются или рассматриваются, как рахитоподобные деформации. Девочки страдают чаще мальчиков.
Причины возникновения болезни Блаунта окончательно не установлены. Предполагается, что нарушение развития эпифизарного хряща обусловлено локальной остеохондропатией или хондродисплазией. Заболевание может сочетаться с другими врожденными аномалиями развития, не исключен семейный характер наследования. Предрасполагающими факторами считаются избыточная масса тела, раннее начало ходьбы и нарушения эндокринного баланса. Пусковым моментом является перегрузка неподготовленной костно-мышечной системы в сочетании с определенным анатомическим вариантом строения нижней конечности.
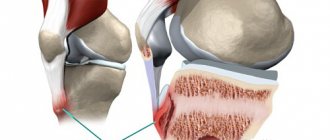
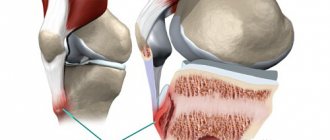
Варусная установка голени становится причиной перегрузки внутреннего или наружного мыщелка большеберцовой кости, вследствие чего эпифизарная зона расширяется, скашивается, смещается внутрь и книзу. Из-за неравномерного распределения нагрузки повышенному давлению подвергаются не только кости, но и мягкие ткани, что приводит к возникновению нейродистрофических расстройств. В результате функция конечности еще больше нарушается, патологические изменения в эпифизе усугубляются. Процесс окостенения нарушается, хрящевые клетки либо превращаются в костную ткань медленнее, чем в норме, либо трансформируются в неполноценную кость, неспособную выдерживать обычные нагрузки. Мыщелок растет под углом, в области метафиза появляется клювовидный выступ, а ниже формируется искривление. В нижних отделах голень остается практически прямой, стопа ротируется кнутри.
Симптомы и протекание заболевания
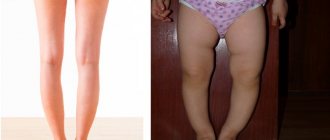
Чаще всего, первые признаки болезни наблюдаются у ребенка 1-2 лет, когда он начинает ходить. Родители могут заметить легкую кривизну ног у своего малыша, а также неправильную варусную установку стоп (когда упор происходит не на всю стопу, а на её внешнюю сторону). Укороченные нижние конечности и хромота при ходьбе тоже могут свидетельствовать о начале болезни Блаунта.
Характерна неуклюжая «утиная» походка, обусловленная как непосредственно искривлением голеней, так и разболтанностью связок коленного сустава. При двустороннем поражении через некоторое время становится заметной диспропорция в длине верхних и нижних конечностей — ноги относительно укорочены вследствие искривления, поэтому руки выглядят неестественно длинными. В отдельных случаях пальцы рук могут достигать коленных суставов.
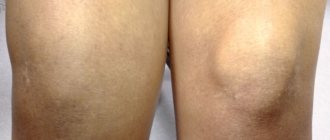
Пациенты имеют рост ниже возрастной нормы из-за относительного укорочения нижних конечностей. При внешнем осмотре выявляется штыкообразное искривление голеней в верхнем отделе в сочетании с прямыми диафизами. В верхних отделах большеберцовой кости обнаруживается клювовидный выступ. Головка малоберцовой кости выстоит. Голени ротированы кнутри, степень ротации может колебаться в широких пределах (от 20 до 85 градусов). Определяется также плоскостопие, атрофия и снижение тонуса мышц голени.
Классификация болезни Блаунта
Выделяют две формы болезни Блаунта:
- Инфантильная. Первые признаки болезни появляются в возрасте 2-3 года. Характерно симметричное поражение обеих голеней.
- Подростковая. Симптомы заболевания возникают в возрасте старше 6 лет. Обычно поражается одна голень.
С учетом вида деформации различают:
- Варусное искривление голеней (О-образные ноги). Возникает в большинстве случаев.
- Вальгусное искривление голеней (Х-образные ноги). Выявляется редко.
С учетом степени деформации выделяют четыре варианта болезни Блаунта:
- Потенциальная. Угол искривления не превышает 15 градусов, выявляется краевой склероз (обычно с внутренней стороны, реже — с наружной) в верхней части большеберцовой кости.
- Умеренно выраженная. Угол искривления 15-30 градусов, определяются деструкция и фрагментация проксимального эпифиза большеберцовой кости.
- Прогрессирующая. Выявляется обширная фрагментация и расширение проксимального эпифиза в средней части.
- Быстро прогрессирующая. Ростковая зона в медиальном отделе закрывается, возникает костный мостик между метафизом и эпифизом.
С чем можно перепутать болезнь Блаунта?
- у ребенка до 2х лет – с физиологической нормой;
- с рахитом и рахитоподобными заболеваниями, фосфат-диабетом;
- в редких случаях – с ахондроплазией, гипохондроплазией, TAR-синдромом.
При обследовании ребенка с подозрением на инфантильную форму болезни Блаунта, командная работа является неотъемлемой составляющей успеха. Минимум, которым желательно не пренебрегать ортопеду, – консультация опытного педиатра (который назначит Вашему ребенку перечень лабораторных тестов). Также могут потребоваться: осмотр нефролога, эндокринолога, генетика.
Этиология развития заболевания
Точная причина развития патологического процесса не установлена. Медики считают, что нарушение формирования эпифизарной части кости вызывается остеохондропатией или хондродисплазией. Синдром зачастую сочетается с другими патологическими аномалиями. Болезнь Эрлахера Блаунта имеет наследственную предрасположенность. Если кто-нибудь из родственников страдает недугом, то у ребенка высок риск появления деформации ног. Спровоцировать начало заболевания можно, если начать учить ребенка в раннем возрасте, когда костная система еще не окрепла. Часто искривление ножек наблюдается у малышей с повышенной массой тела.
Почему важно правильно поставить диагноз?
Лечение болезни Блаунта, в большинстве случаев, хирургическое. У большинства детей до 2х лет имеется физиологическая варусная (О-образная) кривизна ног. Крайний вариант этой физиологической кривизны ошибочно может быть принят за двухстороннюю форму болезни Блаунта. Такому ребенку сделают операцию. При этом, дальнейший рост ребенка, если не выполнять хирургическое вмешательство, ведет к самостоятельному исправлению этой кривизны, а хирургическое лечение может привести к формированию вальгусной (Х-образной) деформации. Если мы перепутали болезнь Блаунта с рахитом и рахитоподобными заболеваниями, то хирургическое вмешательство может оказаться неэффективным и вести к рецидиву деформации, т.к. мы не выполнили компенсацию недостающего элемента (витамин Д, кальций, фосфор и т.д.). Более того, вовремя подобранная педиатром терапия может оказаться достаточной для самостоятельной коррекции деформации по мере роста ребенка.
Диагностика патологии
Важной задачей при постановке правильного диагноза является определение причины искривления, поскольку кривизна голеней является вторичной патологией. Нужно провести дифдиагностику заболевания Блаунта от рахита. Для этого ребенку назначают анализ крови, по которому определяют кальций, фосфор, щелочную фосфатазу. Если показатели в норме, то диагноз выставляется по результатам объективного осмотра и проведения рентгенологического исследования. Врач расспрашивает родителей о времени появления первых симптомов, клинических проявлениях, возрасте ребенка, наследственном предрасположении. Визуально определяются следующие симптомы:
- видимое укорочение конечностей;
- характерное искривление в коленном соединении наружу или внутрь;
- снижение мышечного напряжения;
- развитие плоскостопия.
Диагностика патологии
Рентген показывает определенные изменения:
- Образуется клювовидное деформирование большеберцовой кости. Патология локализуется в верхнем участке метафиза или области между ним и эпифизом.
- Поверхность суставного сочленения кости изогнута внутрь и скошена. Высота эпифиза изнутри втрое ниже нормального размера, наблюдается краевое дробление.
- Ростковая зона изнутри расширяется, костные пластинки с нечеткими границами. У подростков диагностируют преждевременно закрытую зону роста кости.
- Из-за ротации проекции мало- и большеберцовой костей на снимке накладываются друг на друга.
Деформация ног на рентгене
Патологический процесс затрагивает не только кости, но и сухожилия, мышечный слой. Для определения степени повреждения мышечных и связочных волокон применяют КТ или МРТ. С помощью томографии послойно исследуют ткани, выявляют состояние костей и хрящей.
Надо ли лечить болезнь Блаунта?
В данном случае сомнений нет – надо. Проблема заключается не только в эстетических проблемах. Если не лечить болезнь Блаунта, то в 100% случаев пациент обречен на артроз коленного сустава с ранними проявлениями, а именно, болевой симптоматикой. Можем утверждать это с уверенностью, т.к. неоднократно сталкивались с пациентами с инфантильной формой болезни Блаунта, которые не получали лечения в малом возрасте, а обратились в 12-15 лет. У большинства этих детей уже была болевая симптоматика, ограничивающая их ежедневные активности.
Профилактика
Чтобы предупредить у ребенка развитие заболевания при условии, что патология не вызвана врожденным дефектом, родителям нужно соблюдать несколько правил:
- обеспечить норму поступления витамина Д в организм малыша, особенно зимой;
- научить ребенка ползать;
- контролировать вес;
- не допускать раннего начала ходьбы (до 10 месяцев);
- периодически посещать ортопеда.
Соблюдение этих рекомендаций поможет заметить первые проявления заболевания.
По тактике лечения болезни Блаунта – принципиально используем в нашей практике следующий алгоритм.
- Ребенок до 3х лет. Массаж, разгрузка нижних конечностей. Ряд ортопедов предпочитает гипсовые корригирующие повязки или их ортезный аналог. Мы не пользуемся данными методами, т.к. с нашей точки зрения важно исключить осевую нагрузку больную (ые) конечности, а гипсы не позволяют это сделать.
- Ребенку до 4 лет, есть уверенность в диагнозе, нет рентгенологических признаков синостоза(сращения) зоны роста – выполнение гемиэпифизиодеза восьмиобразными пластинами (управляемый рост). Ребенок старше 4 лет, нет синостоза, — корригирующая остеотомия, остеосинтез спицами, гипсовая иммобилизация.
- Если есть рентгенологические признаки синостоза, при этом синостоз не превышает 40-50% площади зоны роста, нет значимого укорочения, ребенку до 6-7 лет, ребенок не крупный — кюретаж (резекция синостоза), корригирующая остеотомия, остеосинтез спицами, гипсовая иммобилизация.
- Если есть значимый синостоз, укорочение голени, ребенок старше 6-7 лет, мы выполняем эпифизиодез (замыкание функционирующей зоны роста путем сверления), остеотомию(пересечение) костей голени, удлинение и коррекцию деформации методом чрескостного остеосинтеза. Ряд ортопедов предпочитает не выполнять эпифизиодез, а используют т.н. гиперкоррекцию (т.е. создают вальгусную деформацию из варусной). Мы категорические противники данного метода, т.к. по нашему опыту, сохранение функционирующей части зоны роста при наличии синостоза (замыкания) с другой, ведет по мере роста к рецидиву деформации, при этом рецидив наступает в кратчайшие сроки (6-12 месяцев). В нашей практике мы стремимся к идеальной коррекции и, при возможности, выполняем «переудлинение» голени, рассчитывая на продолженный рост ребенка.
Код болезни Меньера по МКБ-10
МКБ-10 — это международная классификация болезней, то есть это своеобразный рубрикатор заболеваний и патологий. Каждому известному в мире диагнозу или состоянию присваивается определённый код. У каждого кода есть буквенно-цифровое обозначение. В таком зашифрованном виде гораздо проще хранить и анализировать данные о заболеваемости и смертности, полученные из разных уголков мира.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
Раз в десятилетие эта классификация пересматривается под руководством Всемирной организации здравоохранения (ВОЗ). Число 10 в аббревиатуре МКБ-10 показывает, что действующая классификация пересматривалась уже десять раз.
Согласно этой классификации болезнь Меньера имеет код Н81.0.
Методы лечения
В детском и подростковом возрасте при своевременном обращении к ортопеду болезнь вылечивают без последствий для организма. Общая схема лечения зависит от степени развития патологии и возраста пациента. В младшем возрасте кости больше поддаются исправлениям, поэтому болезнь проходит быстрее.
Консервативная терапия
Чтобы успешно лечить заболевание, необходимо правильно определить его степень. При потенциальном типе изменений врач рекомендует:
- лечебную физкультуру,
- курс массажа,
- ортопедическую обувь,
- физиотерапию с грязевыми аппликациями и парафином,
- терапию кислородной смесью,
- стимулирование мышечного тонуса медикаментозными препаратами.
При умеренно выраженном и прогрессирующем типе заболевания, а также в младшем детском возрасте часто используют гипсовые повязки. Дополняет лечение ЛФК, физиотерапия с применением ультрафиолета.
Хирургическое вмешательство
Операция показана в том случае, когда искривление сохранилось до возраста 6 лет. Хирург иссекает аномальные участки большеберцовой и бедренной костей. После операции на конечности накладывается аппарат Илизарова. Он фиксирует необходимое положение ноги. Если коленный сустав остается нестабильным, то врачи проводят пластику его связок.
Причины
Точные причины недуга пока не определены. Однако риск его развития повышает повреждение большеберцовой кости в зоне эпифизарного хряща. Врачи считают, что это отклонение связано со следующими аномалиями:
- хондродисплазия;
- остеохондропатия.
Патология может быть дополнена иными врожденными болезнями. Также есть гипотеза относительно наследственной предрасположенности к развитию недуга. Помимо этого, к провоцирующим факторам болезни Блаунта относят следующее:
- лишний вес;
- преждевременное начало ходьбы – на фоне отсутствия этапа ползания;
- травматические повреждения ног в младенческом возрасте;
- сложные инфекционные заболевания;
- патологии эндокринных органов.
Провоцирующим фактором развития заболевания является повышенная нагрузка на неподготовленную опорно-двигательную систему в комплексе с анатомическими особенностями ног.
Еще одной причиной появления болезни считается нехватка витамина D. Недостаток элемента в продуктах питания или нарушение его усвоения может влиять на появление мутации. В итоге это становится причиной появления болезни.
Стадии деформации
Что такое боррелиоз (болезнь Лайма)
Болезнь Лайма (клещевой системный боррелиоз, лайм-боррелиоз) — трансмиссивное, природно-очаговое заболевание, характеризующееся поражением кожи, суставов, нервной системы, сердца, нередко принимающее хроническое, рецидивирующее течение. Среди инфекционных заболеваний, передающихся клещами, болезнь Лайма (БЛ) — самое частое. Название заболевания произошло от названия маленького городка Old Lyme в Штате Коннектикут (США), где в середине 1970-х годов был описан ряд случаев возникновения артритов после укусов клещей. В Европе боррелиозная инфекция была уже известна в течение долгого времени под различными названиями (мигрирующая эритема, синдром Баннварта), но возбудитель был выделен только в 1982 году.
Симптомы
До 2-3 лет проявления патологии отсутствуют. Это обусловлено тем, что ребенок еще не умеет хорошо ходить. Главным симптомом заболевания считается деформация голеней. Если вовремя не начать лечение, искривление будет прогрессировать.
К внешним проявлениям заболевания относят следующее:
- Укорочение конечностей. Это приводит к тому, что руки кажутся слишком длинными. Существуют случаи, когда пальцы рук доходят до коленей.
- Сильная утомляемость.
- Утиная походка.
- Снижение тонуса мышечных тканей ног.
- Развитие плоскостопия.
- Атрофическое поражение мышц голени.
- Появление клювовидного выступа на пораженной кости.
- Низкий рост.
- Неуклюжая походка и хромота.
Патогенез
Варусная установка голени становится причиной перегрузки внутреннего или наружного мыщелка большеберцовой кости, вследствие чего эпифизарная зона расширяется, скашивается, смещается внутрь и книзу. Из-за неравномерного распределения нагрузки повышенному давлению подвергаются не только кости, но и мягкие ткани, что приводит к возникновению нейродистрофических расстройств. В результате функция конечности еще больше нарушается, патологические изменения в эпифизе усугубляются. Процесс окостенения нарушается, хрящевые клетки либо превращаются в костную ткань медленнее, чем в норме, либо трансформируются в неполноценную кость, неспособную выдерживать обычные нагрузки. Мыщелок растет под углом, в области метафиза появляется клювовидный выступ, а ниже формируется искривление. В нижних отделах голень остается практически прямой, стопа ротируется кнутри.