Врач-невролог
Чудинская
Галина Николаевна
Стаж 29 лет
Врач-невролог, член Ассоциации междисциплинарной медицины
Записаться на прием
Если человек длительное время занимается одной и той же работой, к примеру, долго сидит за компьютером, у него в руках может появиться боль. Это и будет туннельный синдром. С такой проблемой могут встретиться не только те люди, которые работают за компьютером, но и водители, так как их руки длительное время находятся в одном положении.
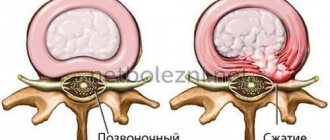
Синдром туннельного канала связан с тем, что ткани, расположенные вокруг сухожилия, отекают, в результате чего оказывается давление на нерв. Это приводит к тому, что пациент начинает ощущать покалывание в кистях, онемение пальцев рук. Мышцы стают слабыми, на пальцах может появиться припухлость.
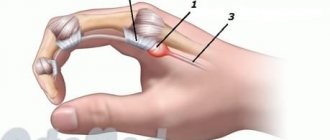
Карпальный туннельный синдром связан с туннелем, проходящим между поперечной связкой и костями запястья. В середине карпального канала есть срединный нерв. Любые заболевания, травмы, патологии приводят к сужению канала, а это воздействует на нерв, что и вызывает синдром.
Причины
Синдром туннельного нерва – это как врожденная аномалия, так и заболевание, связанное с деятельностью, образом жизни человека.
Среди основных причин синдрома туннельного сустава нужно выделить:
- сохранение неудобной позиции рук длительное время (это может быть связано с профессиональной деятельностью, к примеру, работа за станком);
- генетическая предрасположенность;
- гормональные сбои, вызванные беременностью, климаксом;
- воспалительные процессы;
- доброкачественная, злокачественная опухоль в районе канала.
К причинам туннельного синдрома нужно отнести и такие заболевания, как артроз, диабет, артрит, заболевания щитовидной железы. Столкнуться с проблемой пациенты могут при нарушениях обмена веществ, после переломов, частых травм, ушибов.
Дифференциальная диагностика
Синдром карпального канала следует дифференцировать с артритом карпо–метакарпального сустава большого пальца, шейной радикулопатией, диабетической полинейропатией. У пациентов с артритом будут обнаружены характерные изменения костей на рентгене. При шейной радикулопатии рефлекторные, сенсорные и двигательные изменения будут связаны с болью в шее, в то время как при синдроме карпального канала указанные изменения ограничиваются дистальными проявлениями. Диабетическая полиневропатия, как правило, является двусторонним, симметричным процессом, вовлекающим и другие нервы (не только срединный). В то же время не исключено сочетание полиневропатии и синдрома карпального канала при сахарном диабете.
Виды
Выделяют более 30-ти видов туннельного синдрома, среди основных и часто встречаемых нужно выделить:
- запястный туннельный синдром;
- кубитальный туннельный синдром;
- локтевой;
- малоберцовый туннельный синдром;
- тарзальный.
Чаще всего пациенты сталкиваются с туннельным синдромом запястья (1,5% населения земли). Руки от невропатии страдают больше, чем нижние конечности. Еще реже к врачам обращаются с туннельной невропатией туловища.
Причины синдрома локтевого нерва
Туннельный синдром локтевого нерва провоцирует невропатию и слабость мышц, что приводит к нарушению двигательной активности верхней конечности. Страдают многие функции, в том числе работоспособность и способность к самообслуживанию. Избыточное давление на локтевой нерв может быть спровоцировано действием следующих патогенных факторов:
- воспаление асептического характера, спровоцированное ишемией или сдавливанием;
- воспаление инфекционного генеза при распространении инфекции с током крови и лимфатической жидкости или при проникновении возбудителя через нарушение целостности кожных покровов (например, при ссадинах и царапинах);
- ишемия – нарушение трофики ткани нервного волокна при компрессии или переохлаждении;
- отек мягких тканей в месте прохождения локтевого нерва;
- распространение патологии восходящим или нисходящим путем;
- поражение волокна нерва в месте выхода корешкового нерва из фораминального отверстия в боковой поверхности тела позвонка.
Синдром локтевого нерва с высокой долей вероятности развивается у лиц, которые многократно оказывают давление на область кубитального канала. Обычно это происходит в тот момент, когда человек сидит за столом и облокачивается на его твердую поверхность согнутой в локте рукой.
Туннельный синдром локтевого сустава может возникать при длительном разговоре по телефону. Но только в том случае, если телефон держится одной и той же рукой, длительное время находящейся в согнутом состоянии. При этом нарушается микроциркуляция крови и лимфатической жидкости в области локтя. Начинается ишемия нервного волокна. Это может спровоцировать боль, онемение, ослабление мышечного усилия.
В группу риска входят люди, которые ведут активный образ жизни и увлекаются командными игровыми видами спорта. Любые занятия, в которых присутствует риск получить травму локтевого сустава, являются потенциальными патогенными аспектами.
Синдром сдавления локтевого нерва может возникать по следующим причинам:
- шейный остеохондроз с корешковым синдромом и нарушением иннервации верхней конечности;
- плексит плечевого нервного сплетения, в том числе спровоцированный воспалением лимфатических узлов подмышечной группы;
- деформирующий остеоартроз плечевого, локтевого и запястного суставов;
- поражение связок и сухожилий в любом из суставов верхней конечности;
- артрит любой этиологии;
- суставная форма болезни Бехтерева или системной красной волчанки;
- травмы верхней конечности, такие как вывих локтевого сустава, растяжение или разрывы связок, сухожилий и мышц, переломы локтевой и лучевой костей;
- опухолевые процессы злокачественного и доброкачественного характера (чаще всего пациентов беспокоят так называемые «жировики» — липомы, которые оказывают сильнейшее компрессионное влияние на локтевой нерв);
- опухоли, поражающие костную ткань (саркома, остеома и т.д.);
- любые воспалительные процессы, связанные с гематомами и ушибами.
Для полноценного лечения необходимо постараться исключить как можно больше потенциальных факторов негативного влияния.
Симптомы и признаки
От заболевания чаще страдает рабочая рука, болевые ощущения особенно беспокоят в утреннее и ночное время суток. К основным симптомам туннельного синдрома нужно отнести:
- колики, колющую боль;
- слабость в руках;
- уменьшение чувствительности;
- конечности стают менее активными, подвижными.
У пациентов возникает такое ощущение, как будто по ладоням бегают мурашки, возникает чувство стреляющей боли, онемения. Человеку сложно станет контролировать руку, управлять ею, при сжатии ладони в кулак будут возникать неприятные, а при поздних стадиях и болевые ощущения.
Примите во внимание! Заболевание поражает все пальцы, кроме мизинцев.
У вас появились симптомы туннельного синдрома?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
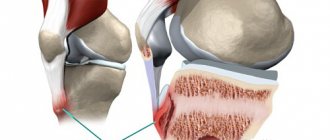
Локтевой (кубитальный) и радиальный туннельные синдромы
- если Вы регулярно опираетесь суставом на любые жёсткие предметы (например, использование телефона, планшета, ноутбука, лёжа на животе, или неправильная позиция тела во время сна).
- если вы долго держите руку в неестественно согнутом положении (опять же, примером служит Ваш мобильный спутник при длительном общении).
- занятия определёнными видами спорта (например, баскетбол, при котором локтевая область находится в постоянном напряжении), при которых нерв может повредиться, что станет причиной локтевой невропатии (одно из названий синдрома).
Если Вы обратитесь к врачу вовремя, то, возможно избежите многих неприятных ощущений. Первоначальными симптомами данного недуга является острая боль и потеря ощущения конечности, а также покалывания в кисти, особенно в мизинце и безымянном пальце. Если же Вы упустили этот момент, то впоследствии могут развиться не менее неприятные симптомы:
- изменение формы кисти и общая слабость руки (в частности, двух вышеуказанных пальцев)
- потеря возможности полноценно двигать пальцами
- вымирание мышечных тканей
Окончательный диагноз можно поставить только после детального обследования, либо при использовании различных методов, проверяющих наличие импульса на определённых участках нервного волокна.
Симптомы радиального туннельного синдрома (РТС)
Причиной РТС является такое же защемление нерва. Но этот нерв проходит гораздо глубже — в костях и мышцах предплечья. Началом проблемы может послужить любая из перечисленных ситуаций:
- опухоли костных тканей
- воспаления внешних тканей
- всевозможные переломы и вывихи
Основным симптомом РТС являются мышечные боли в области предплечья и на части кисти преимущественно со стороны ладони. Особенно болевые ощущения обостряются при попытках выпрямить руку. Покалывания встречаются не столь часто, в отличие от локтевой невропатии.
Как и в случае с предыдущим примером, верно сделать вывод возможно только при комплексном обследовании потревожившей Вас конечности.
Лечение
Сложность лечения ЛТС определяется давлением на нерв. Если оно не достаточно сильное, то применения хирургических вмешательств не требуется, вполне можно обойтись профилактическими мерами и небольшими усилиями. Такими мерами может быть исключение ситуаций, при которых локтевой сустав испытывает нагрузку, располагаясь на жёстких поверхностях под малейшим давлением, а также ношение различных ортопедических приспособлений, таких как отрезы в моменты активности и шины во время сна во избежание чрезмерного прогибания руки. Нужно стараться избегать долгого сидения за персональным компьютером, спать желательно в положении на спине, не опирать локти на стол во время еды. Спорт и активный отдых также придётся исключить на время.
Если данные меры не помогают, то на помощь приходит малоприятное, но надёжное хирургическое вмешательство, при котором большинство пациентов остаются довольны результатом. Основным методом в данном случае является сдвиг нерва в другую область, более свободную от сдавливания. Но в редких случаях сложность операции на порядок выше и сводится к тому, что высвобождается место возле нерва без его перемещения путём обрезания части тканей. Послеоперационный период составляет несколько месяцев. В это время, как и после практически любой операции, не рекомендуются любые физические нагрузки прооперированной конечности, иначе всё лечение может оказаться бесполезным и его придётся повторить.
В случае с РТС часто применяются различные внутримышечные препараты, снижающие воспаления и отёки. Также могут использоваться шины и прочие ортопедические устройства. В качестве профилактики назначаются специальные упражнения для улучшения снабжения клеток тканей необходимыми микроэлементами. Помимо этого, могут назначаться физиотерапевтические процедуры, такие как ультразвук, и другие типы электромагнитных волн.
Но и здесь, в случае понимания неэффективности лечения (как правило, оно приходит через 2-3 месяца) прибегают к хирургическому вмешательству. В данном случае, опять же, применяются различные методы снижения давления на нерв (как смена его положения, так и изменение окружающей его среды). Но, в любом случае, оперирование конечности – это крайняя мера, и применяется она тогда, когда врач и пациент осознают безвыходность данной ситуации. Обычно это обусловлено сильной слабостью в кисти и локте, как следствия болей и недомоганий, а также провисанием запястья и невозможностью сгибать конечность.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Когда следует обратиться к врачу
Не ждите, что все пройдет самостоятельно, при несвоевременном обращении к врачу может начать развиваться атрофия конечностей. Если профессия связана с работой за компьютером, долгое время стоите у станка или работает водителем – вы в группе повышенного риска. При проявлении первых симптомов (ночных, вегетативных, болевых) нужно обратиться к специалисту.
Врачи-неврологи АО «Медицина» (клиника академика Ройтберга) имеют большой опыт в лечении подобных проблем. Наша клиника находится в центре Москвы, в пешей доступности расположены станции метро Маяковская, Белорусская, Новослободская, Тверская, Чеховская.
Синдром компрессии лучевого нерва
Можно выделить три варианта компрессионного поражения лучевого нерва: 1. Сдавление в области подмышечной впадины. Встречается редко. Возникает вследствие использования костыля («костыльный паралич»), при этом развивается паралич разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец, супинатора. Ослаблено сгибание предплечья, угасает рефлекс с трехглавой мышцы. Чувствительность выпадает на дорсальной поверхности плеча, предплечья, отчасти кисти и пальцев. 2. Компрессия на уровне средней трети плеча (синдром спирального канала, синдром «ночного субботнего паралича», «парковой скамейки», «лавочки»). Встречается значительно чаще. Лучевой нерв, выходящий из подмышечной области, огибает плечевую кость, где располагается в костной спиральной борозде (желобке), которая становится костно–мышечным туннелем, поскольку к этой борозде прикрепляются две головки трехглавой мышцы. В период сокращения этой мышцы нерв смещается вдоль плечевой кости и за счет этого может травмироваться при форсированных повторных движениях в плечевом и локетвом суставах. Но чаще всего компрессия возникает вследствие прижатия нерва на наружно–задней поверхности плеча. Это происходит, как правило, во время глубокого сна (часто крепкий сон возникает после употребления алкоголя, поэтому получил название «синдром субботней ночи»), при отсутствии мягкой постели («синдром парковой скамейки»). Прижатие нерва может быть обусловлено расположением головы партнера на наружной поверхности плеча. 3. Компрессионная невропатия глубокой (задней) ветви лучевого нерва в подлоктевой области (синдром супинатора, синдром Фрозе, синдром Томсона–Копелля, синдром «локтя теннисиста»). Теннисный локоть, локоть теннисиста или эпикондиллит наружного надмыщелка плечевой кости – это хроническое заболевание, вызванное дистрофическим процессом в области прикрепления мышц к наружному надмыщелку плечевой кости. Синдром компрессии задней (глубокой) ветви лучевого нерва под апоневротическим краем короткого лучевого разгибателя кисти или в туннеле между поверхностным и глубоким пучками мышцы–супинатора предплечья может быть обусловлен мышечными перегрузками с развитием миофасциопатий или патологическими изменениями периневральных тканей. Проявляется болью в мышцах–разгибателях предплечья, их слабостью и гипотрофией. Тыльная флексия и супинация кисти, активная экстензия пальцев против сопротивления провоцирует боль. Активное разгибание III пальца при его прижатии и одновременном выпрямлении руки в локтевом суставе вызывает интенсивную боль в локте и верхней части предплечья.
Лечение включает общую этиотропную терапию и местные воздействия. Учитывают возможную связь туннельного синдрома с ревматизмом, бруцеллезом, артрозоартритами обменного происхождения, гормональными нарушениями и другими состояниями, способствующими компримированию нерва окружающими тканями. Местно, в область ущемления нерва, вводят анестетики и глюкокортикоиды. Комплексное лечение включает физиотерапию, назначение вазоактивных, противоотечных и ноотропных препаратов, антигипоксантов и антиоксидантов, миорелаксантов, ганглиоблокаторов и др. Хирургическая декомпрессия с рассечением сдавливающих нерв тканей показана при безуспешности консервативного лечения. Таким образом, туннельные синдромы на руке представляют собой разновидность повреждений периферической нервной системы, обусловленных как эндогенными, так и экзогенными воздействиями. Исход зависит от своевременности и адекватности лечения, правильных профилактических рекомендаций, ориентации больного в выборе или изменении профессии, предраспологающей к развитию туннельной невропатии.
В статье использованы рисунки из книги S. Waldman. Atlas of commom pain syndromes. – Saunders Elsevier. – 2008.
Диагностика
Для правильного диагностирования заболевания доктор общается с пациентом, принимает во внимание его жалобы. После проводится осмотр конечностей, назначаются тесты, инструментальное обследование.
К основным тестам относят:
- Тиннеля;
- Жилета;
- Фаллена.
Также пациенту назначается ультразвуковое исследование, компьютерная томография, МРТ, благодаря чему удается определить (или опровергнуть) наличие новообразований. Перед тем как назначить лечение, перед специалистом стоит задача – определить, насколько поражен нерв. Для этого назначается электронейромиография.
Синдром круглого пронатора (синдром Сейфарта)
Ущемление срединного нерва в проксимальной части предплечья между пучками круглого пронатора называют пронаторным синдромом. Этот синдром обычно начинает проявляться после значительной мышечной нагрузки в течение многих часов с участием пронатора и сгибателя пальцев. Такие виды деятельности часто встречаются у музыкантов (пианистов, скрипачей, флейтистов и особенно часто – у гитаристов), стоматологов, спортсменов [Жулев Н.М., 2005]. Большое значение в развитии синдрома круглого пронатора имеет длительное сдавление ткани. Это может происходить, например, во время глубокого сна при длительном положении головы молодожена на предплечье или плече партнера. В этом случае компремируется срединный нерв в табакерке пронатора, либо сдавливается лучевой нерв в спиральном канале при расположении головы партнера на наружной поверхности плеча (см. синдром компрессии лучевого нерва на уровне средней трети плеча). В связи с этим для обозначения этого синдрома в зарубежной литературе приняты термины «honeymoon paralysis» (паралич медового месяца, паралич новобрачных) и «lovers paralysis» (паралич влюбленных).
Синдром круглого пронатора иногда возникает и у кормящих матерей. У них компрессия нерва в области круглого пронатора происходит тогда, когда головка ребенка лежит на предплечье, его кормят грудью, убаюкивают и спящего надолго оставляют в такой позиции.
Лечение
Как лечить туннельный синдром подскажет доктор. Не занимайтесь самолечением, обезболивающие препараты временно устранят боль, но причина останется, что порождает новую симптоматику.
Лечение зависит от симптомов, причин. При легкой форме заболевания назначается массаж, также специалист может назначить ношение ортеза – он уменьшит боль ночью и упростит рабочий процесс днем. Массаж может делать как специалист клиники, так и пациент дома, доктор ознакомит с методикой, движениями. Также могут быть назначены медицинские препараты, помогающие восстановить кровообращение. При сильных болях прописываются обезболивающие лекарства. На первоначальной стадии поможет консервативное лечение, к примеру, лечебная физкультура. На поздних стадиях нужно рассекать удерживающую связку, устранять ущемление нерва.
Клинические проявления
При развитии синдрома круглого пронатора пациент жалуется на боль и жжение на 4–5 см ниже локтевого сустава, по передней поверхности предплечья и иррадиацию боли в I–IV пальцы и ладонь. Синдром Тинеля. При синдроме круглого пронатора будет положительным симптом Тинеля при постукивании неврологическим молоточком в области табакерки пронатора (на внутренней стороне предплечья).
Пронаторно–флексорный тест. Пронация предплечья с плотно сжатым кулаком при создании сопротивления этому движению (противодействие) приводит к усилению боли. Усиление боли также может наблюдаться при письме (прототип данного теста). При исследовании чувствительности выявляется нарушение чувствительности, захватывающее ладонную поверхность первых трех с половиной пальцев и ладонь. Чувствительная ветвь срединного нерва, иннервирующая ладонную поверхность кисти, обычно проходит выше поперечной связки запястья. Возникновение нарушения чувствительности на ладонной поверхности I пальца, тыльной и ладонной поверхности II–IV пальцев с сохранением чувствительности на ладони позволяет уверенно дифференцировать синдром запястного канала от синдрома круглого пронатора. Атрофия тенара при синдроме круглого пронатора, как правило, не так выражена, как при прогрессирующих синдромах запястного канала.