Дата публикации: 24 июля 2020
Причины онемения правой руки бывают разными. Зачастую данная патология бывает вызвана патологией позвоночника, сосудов, нервов. Появление такого симптома не всегда бывает связано с опасностью для организма. Кратковременное онемение, в особенности, ночное, часто оказывается связанным с неудобной позой ночью, во время сна либо со слишком тесной одеждой. Если же рука немеет часто, без видимых причин, необходимо посетить врача и пройти обследование, чтобы выяснить причину появления патологии и устранить ее с помощью специалиста.
- Причины возникновения
- Когда нужно обращаться к врачам?
- Профилактика
- Советы специалистов
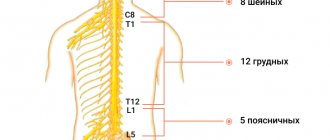
Что делать, если немеет правая рука
Устранять временную причину. При повторяющихся эпизодах — искать хроническую болезнь, которая дает этот симптом. Чаще всего она связана с опорно-двигательным аппаратом. Это может быть:
- остеохондроз шейного отдела;
- сколиоз;
- спондилез;
- межпозвоночная грыжа;
- шейная мигрень;
- смещение позвонков;
- другое.
Нередко у людей, работа которых связана с компьютером, игрой на музыкальных инструментах, возникает синдром запястного канала (сдавливание нерва под воздействием однообразных движений).
Сосудистые расстройства
Одно из осложнений сахарного диабета — диабетическая нейропатия, повреждение чувствительных, двигательных и вегетативных нервов в результате нарушения кровотока в мелких сосудах. Один из возможных симптомов — онемение конечностей.
Существует большая группа заболеваний — васкулиты. В стенке сосуда развивается аутоиммунное воспаление, она утолщается, становится ослабленной, происходит её рубцевание. В просвете сосуда возникают участки сужения, в которых нарушается кровоток. От этого могут страдать разные органы, в том числе нервы.
При одном из системных заболеваний соединительной ткани — болезни Рейно — происходит спазм мелких сосудов, кровоснабжающих пальцы рук и ног. В ответ на охлаждение или стресс в пальцах возникает чувство холода, онемение.
Немеет правая рука: лечение начинают с невролога
Необходимо установить диагноз, чтобы правильно понимать, что делать. Если немеет правая рука, врач, исходя из показаний, выбирает метод диагностики: рентгенографию, МРТ, КТ, электроэнцефалограмму. Первый доктор, к которому обращается пациент с этой симптоматикой – невропатолог. Затем он может порекомендовать обратиться к врачу другого профиля (кардиологу, эндокринологу, ортопеду, хирургу) или запросить их консультации в случае смешанной природы заболевания.
Стратегия и тактика медикаментозной коррекции направлена на устранение хронической патологии.
Повседневные причины
Онемение правой руки очень часто происходит по причине нарушения кровотока или пережатия нерва. В этих случаях, как правило, симптом проявляется в ночное время. Спровоцировать его может неудобное положение тела, которое вызывает застой крови и лимфы в конечности. Чтобы убрать дискомфортные ощущения достаточно сменить позу и размять руку. Во сне конечность может онеметь из-за привычки подкладывать руку под голову. В этом случае необходимо сменить подушку и постараться избавиться от привычки.
Другие причины:
- Неудобная поза во время работы.
- Ношение неудобных сумок или чемоданов;
- Профессиональная деятельность, которая требует удерживания рук в вертикальном положении.
- Переохлаждение
- Физическое напряжение в течение длительного времени.
Немеет правая рука: лечение физиотерапевтическими методами
Положительную динамику дает подключение физиотерапии параллельно с медикаментами. Воздействие происходит мягкими, но результативными методами, без побочных эффектов (при условии правильного назначения).
Центр прогрессивной медицины «Доктор Позвонков» предлагает:
- снятие компрессионной нагрузки с помощью подводного и сухого вытяжения позвоночника;
- подводный душ, грязе- и теплотерапию;
- массаж;
- введение лекарственных препаратов в биологически активные точки (фармакопунктура);
- внутритканевую электростимуляцию;
- электро- и фонофорез;
- прочее.
Физиопроцедуры позволяют устранить причины онемения или добиться стойкой ремиссии. Проводятся курсом по 10-15 процедур, дают накопительный эффект.
Заболевания головного и спинного мозга
Одна из самых распространенных причин онемений в разных частях тела, связанная с поражением головного мозга — инсульт, а также транзиторная ишемическая атака, которую в народе принято называть «мини-инсультом». К нарушению чувствительности способны приводить тяжелые травмы головного и спинного мозга.
Реже встречаются такие поражения центральной нервной системы, как аневризма (патологически расширенный, ослабленный участок) сосуда головного мозга, артериовенозная мальформация (неправильное сообщение между артерией и веной, когда кровь сбрасывается напрямую, минуя сеть капилляров), опухоли головного и спинного мозга, паранеопластический синдром (поражение нервной системы, вызванное опухолью, которая находится за пределами головного мозга).
В статье перечислены только основные распространенные причины онемения в руках и ногах. Существуют и другие. Для того чтобы получить точный диагноз и начать правильное эффективное лечение, нужно посетить врача.
Остеохондроз или грыжа шейного отдела позвоночника
Остеохондроз, протрузия диска, межпозвонковая грыжа, шейный спондилез (в пожилом возрасте) могут вызывать в ночное время сильное онемение рук.
Реклама:
Для этих заболеваний характерны дегенеративные изменения костной и хрящевой ткани позвоночника, которые приводят к сдавливанию корешков нервных окончаний.
Никотиновая кислота часто входит в комплексную терапию различных заболеваний. Инъекции этого препарата назначаются при тяжелых патологиях и обладают высокой эффективностью в поддержании функционирования организма. Подробнее читайте в статье: «никотиновая кислота от чего назначают».
Если причина состояния в позвоночнике, онемение сопровождается другими симптомами:
- Хруст и ощущение скованности в шее
. Это происходит во время поворота шеи или наклона. - Слабость кистей и рук
. Бывает невозможно удержать предметы в руках, трудно манипулировать мелкими предметами — ручкой, иголкой. - Боль в шее
, предплечье, под лопаткой. Характер боли разный — тянущий, простреливающий. - Головокружение
. Более выраженное при резком повороте головы. - Шум в ушах
, заложенность, снижение слуха. - Нарушение зрения
— «мошки» перед глазами, размытость картинки.
Врач-невролог назначит обследование для установления диагноза: рентгенографию, компьютерную томографию или МРТ шейного отдела позвоночника.
Заболевания позвоночника требуют длительного и комплексного лечения, при его отсутствии развитие болезни может привести к инвалидности.
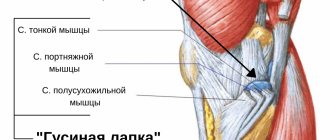
Синдром запястного канала
Карпальный или туннельный синдром — профессиональное заболевание тех специалистов, кто постоянно пальцами или кистям рук совершают одинаковые монотонные движения на протяжении многих лет:
Реклама:
- пианисты;
- наборщики текста на клавиатуре, пишущей машинке;
- кассиры;
- водители; строители;
- спортсмены.
Первый симптом заболевания — преходящее кратковременное онемение пальцев, покалывание или жжение. Прогрессирующее заболевание проявляется ломотой и болями в кистях а пальцах рук.
Боль может распространяться на локтевые суставы. Ночью эти боли мешают заснуть. Облегчение приносит растирание, вращательные движения кистями. Причиной этих болей является защемление или сдавливание нерва срединного канала запястья. Разрушение самого канала от механического воздействия, травмы, сбоя обменных и гормональных процессов в организме (сахарный диабет, артриты, беременность) приводит к повреждению срединного нерва.
Профилактика заболевания (удобное рабочее место, гимнастика рук во время работы) поможет избежать его развития.
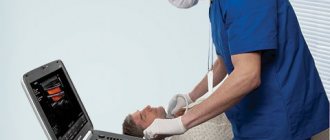
Невролог, проведя обследование (тесты Тинеля и Фалена, УЗИ или МРТ), выберет наиболее подходящее лечение: консервативный метод или хирургическое вмешательство. Иногда при таком заболевании человек вынужден менять профессию и род занятий.
Обследование при онемении конечностей
- В зависимости от предполагаемой причины онемения в конечностях, врач может назначить разные виды диагностики. Рентгенография помогает диагностировать заболевания, связанные с нарушениями со стороны черепа и позвоночника, например, межпозвонковую грыжу. Если есть подозрение на сосудистую патологию, проводят ангиографию — рентгенологическое исследование с введением в сосуды контрастного раствора.
- При необходимости вам могут назначить другие методы визуализации: УЗИ, КТ, МРТ.
- Для того чтобы проверить, в каких нервах нарушено проведение импульсов, применяют электронейромиографию — исследование при помощи специальных электродов.
- Иногда прибегают к методу вызванных потенциалов. На голову пациента помещают специальные датчики, которые регистрируют активность головного мозга. Пораженный нерв раздражают через кожу при помощи электрических импульсов и наблюдают, как мозг реагирует на раздражение.
Так как к онемению рук и ног способны приводить десятки разных причин, диагностическая программа должна быть индивидуальной для каждого пациента. При некоторых патологиях, если долго не лечиться, могут возникнуть еще более серьезные, необратимые неврологические расстройства. Посетите врача-невролога, запишитесь на прием по телефону: +7 (495) 120-08-07
Лечение
Для каждого пациента лечение разрабатывается индивидуально на основании результатов диагностики и обнаруженных заболеваний. В большинстве случаев начинают с назначения соответствующей ситуации консервативной терапии. Она может включать медикаментозное лечение, физиотерапию и ЛФК.
В состав медикаментозного лечения могут входить препараты разных групп. Их подбирают на основании причин онемения пальцев, но обязательно учитывают сопутствующие заболевания, возраст и другие особенности пациента. Как правило, используются:
- НПВС – назначаются во время обострения невропатии с целью уменьшения интенсивностей болей и устранения отека мягких тканей;
- кортикостероиды – показаны при тяжелых воспалительных процессах, а также сложном течении невропатии;
- витамины группы В – используются для улучшения передачи биоэлектрических импульсов по нервным стволам;
- антиагреганты – назначаются с целью уменьшения вязкости крови и улучшения кровообращения;
- антагонисты кальция – применяются для увеличения просвета кровеносных сосудов, что показано при синдроме Рейно;
Для повышения эффективности медикаментозного лечения нередко прибегают к помощи физиотерапевтических процедур. Наиболее эффективными при неврологических нарушениями являются:
- электрофорез;
- фонофорез;
- лазеротерапия;
- УВЧ;
- электромиостимуляция;
- аппликации с парафином;
- озокретитолечение;
- грязелечение.
Для устранения онемения обязательно назначается индивидуально разработанный комплекс ЛФК. Он помогает разработать суставы кистей, активизировать кровообращение и снять мышечное напряжение. В результате улучшается трофика тканей и иннервация пальцев. Но ЛФК следует заниматься систематически, ежедневно уделяя гимнастике должное количество времени.
Когда нужно обязательно обращаться к врачу?
Онемение как симптом, игнорировать нельзя. Иногда именно оно становится первым признаком развития серьезного заболевания. Нередко онемение является спутником инсульта. Поэтому медлить с обращением к специалисту не следует. При часто возникающем онемении нужно обращаться к неврологу.
Когда необходимо посетить врача:
- Нет возможности объяснить, почему возникает онемение.
- Появляются болезненные ощущения в области предплечья, в пальцах рук, в шее.
- Учащаются позывы к мочеиспусканию.
- На теле или на конечности появляется сыпь.
- Онемение сопровождается головокружением, нарушениями в работе мышц и другими симптомами.
- В патологический процесс вовлекаются большие участки тела.
- Онемение двустороннее.
Какой врач лечит онемение рук?
При возникновении онемения нужно обращаться к неврологу. Доктор осмотрит пациента, уточнит его жалобы, оценит наличие других неврологических признаков.
Если врач посчитает нужным, то он направит больного к другим узким специалистам:
- К ревматологу направляют больных с васкулитами и с болезнью Рейно.
- К кардиологу направляют людей с подозрением на сердечно-сосудистые заболевания.
- К эндокринологу направляют больных с сахарным диабетом.
- К нейрохирургу направляют пациентов с травмами и опухолями.
- К инфекционисту направляют пациентов в заболеваниями инфекционной природы.
- К профпатологу направляют больных, которые подверглись интоксикации вредными веществами на рабочем месте.