Разрыв суставной губы является достаточно широко распространенной травмой и обычно происходит из-за падений, в результате которых случается растяжение руки; или от повторяющихся движений или видов спорта, дающих основную нагрузку на руки (теннис, волейбол, плавание, тяжелая атлетика). Суставная губа является важной частью хряща, окружающего гленоид (суставную впадину плеча). Гленоид сам по себе имеет довольно плоскую поверхность, плечевая кость входит в суставную впадину плеча, а губа придает гленоиду изогнутую форму, улучшая стабильность плеча. Плотное, но тем не менее подвижное крепление плечевой кости с гленоидом позволяет делает огромное количество движений, которые может осуществлять здоровое плечо.
SLAP разрыв — это тип разрыва суставной губы, возникающий в его верхней части, в которой сухожилие длинной головки бицепса крепится к гленоиду. Такие типы повреждений довольно распространены среди спортсменов, занимающихся видами спорта, в которых активно задействованы плечи. Повреждения этой области могут быть чрезвычайно болезненными, и в серьезных случаях могут вызвать даже надрыв или отрыв сухожилия бицепса. При оценке вероятности такого повреждения как разрыв суставной губы или SLAP, важно определить, сопутствует ли разрыв плечевой губы какому-либо типу нестабильности плеча. Если присутствует нестабильность, вначале нужно провести некоторые процедуры по стабилизации плеча. Рентген и МРТ выявляет все предшествующие заболевания или определяет проблемы, которые могут существовать, такие как импинджмент (синдром соударения большого бугорка плечевой кости и акромиального отростка лопатки) или перелом. Если нестабильности нет или она не является проблемой, хирургическая операция может быть направлена на то, чтобы восстановить разрыв плечевой губы как таковой.
Разрыв суставной губы может происходить при регулярных нагрузках на плечо, а также при неудачных падениях
Содержание
- 1 Основные признаки разрывов вертлужной губы
- 2 Профилактика
- 3 Клиническая картина 3.1 Анамнез и жалобы
- 3.2 Физикальное исследование
- 3.3 Лучевая диагностика
- 3.4 Специальные методы
- 3.5 Сравнение диагностических методов
- 5.1 Консервативное лечение
Основные признаки разрывов вертлужной губы[править | править код]
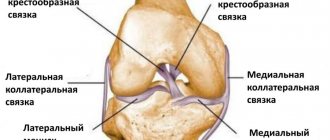
- Разрывы вертлужной губы аналогичны разрывам менисков коленного сустава.
- Боль в паху или ягодице или боль, дугой охватывающая тазобедренный сустав снаружи.
- Боль часто сочетается со щелчками или с ощущением препятствия в суставе.
- Разрывы могут быть травматические или дистрофические.
- Дистрофические разрывы часто встречаются в балете, а также в тех видах спорта, где требуется сильное сгибание бедра (футбол, альпинизм) или частое вращение бедра (гольф, фигурное катание, восточные единоборства).
- К дистрофическим разрывам предрасполагает аномальное строение тазобедренного сустава (дисплазия, синдром бедренно-вертлужного соударения).
- При дисплазии тазобедренного сустава вертлужная губа гипертрофирована и склонна к разрывам.
- Синдром бедренно-вертлужного соударения проявляется сглаженностью верхней стороны шейки бедренной кости, что повышает трение вертлужной губы и предрасполагает к ее разрывам, а также к остеоартрозу тазобедренного сустава.
- Хирургическое лечение разрывов вертлужной губы дает менее предсказуемые результаты, чем лечение разрывов коленных менисков.
- Прогноз зависит от расположения и тяжести разрыва, его характера (травматический или дистрофический), наличия костных аномалий и тяжести хондромаляции.
Профилактика[править | править код]
Самый надежный способ профилактики — избегание движений, приводящих к удару шейки бедренной кости по вертлужной губе. Это, разумеется, невозможно в тех видах спорта, в которых производятся маховые движения ногами или сильное вращение бедра, в частности в гольфе, фигурном катании, восточных единоборствах, спортивных танцах и спортивной или художественной гимнастике.
Разрывы вертлужной губы часто случаются у малотренированных спортсменов во время маховых движений ногами, например у старшеклассниц-танцовщиц, выполняющих прыжок-разножку, или у спортсменов, выжимающих ногами тяжелые грузы без полноценной разминки. Предотвратить такие разрывы позволяет правильная организация тренировочного процесса.
У многих спортсменок встречается дисплазия вертлужной впадины, сопровождающаяся увеличением подвижности тазобедренного сустава. Это помогает гимнасткам и балеринам в их занятиях, но одновременно понижает стабильность тазобедренного сустава и предрасполагает к разрывам вертлужной губы. Разрывы вертлужной губы нередко связаны с остеоартрозом тазобедренного сустава, особенно развивающимся на фоне его дисплазии, и с синдромом бедренно-вертлужного соударения.
Клиническая картина[править | править код]
Анамнез и жалобы[править | править код]
Боль при разрыве вертлужной губы обычно ощущается в паху или в верху бедра. Часто спортсмены, показывая больное место, обхватывают большим и указательным пальцами бедро спереди и снаружи от тазобедренного сустава так, что эти два пальца образуют собой контуры буквы С. Боль может также ощущаться сзади от тазобедренного сустава, в ягодичной области. Не исключено, что передние разрывы склонны скорее проявляться болью спереди от сустава (в паху), а задние разрывы — болью сзади от сустава (в ягодичной области).
Боль при разрыве вертлужной губы часто сочетается с механическими симптомами: щелчками или ощущением препятствия в суставе. Как и при других болезнях тазобедренного сустава, боль может иррадиировать вниз по ноге, обычно вдоль передней, реже вдоль внутренней поверхности бедра в колено.
Боль может иметь разный характер и колебаться от легкой, тупой, провоцируемой физической нагрузкой и сохраняющейся во время отдыха, до сильной и постоянной, серьезно ограничивающей повседневную активность. Мало кто из больных сильно хромает или нуждается в костылях, однако они стараются избегать определенных поз и движений (главным образом сгибания, отведения и вращения бедра), которые вызывают боль. Как правило, это влияет на их спортивную форму.
Травматический разрыв вертлужной губы в основном вызывается действием внешней силы на полностью разогнутое и повернутое наружу бедро. Часто спортсмен может указать на конкретную травму, например падение или подворачивание ноги, предшествовавшую появлению боли.
Реже болезнь развивается постепенно, и больной не может определенно указать на время ее начала. Иногда боль в паху остается после «растяжения паховых связок», которое на самом деле оказывается разрывом вертлужной губы.
Физикальное исследование[править | править код]
Осмотр обычно позволяет отличить разрыв вертлужной губы от внутреннего типа синдрома щелкающего бедра. Больного укладывают на спину и сгибают его больную ногу, приводя бедро в положение сгибания, приведения и внутреннего вращения; болезненность этого движения указывает на разрыв вертлужной губы.
Объединив принципы, лежащие в основе проб Томаса (на сгибательную контрактуру бедра) и Мак-Марри (на разрыв мениска коленного сустава), Джозеф Мак-Карти предложил свою пробу, позволяющую оценить состояние тазобедренного сустава. Спортсмена укладывают на спину с согнутыми ногами, чтобы зафиксировать таз, после чего больную ногу разгибают, ротировав бедро наружу, а затем повторяют то же движение, ротировав бедро внутрь. При появлении болезненного щелчка проба считается положительной и указывает на разрыв вертлужной губы. О разрыве вертлужной губы может также свидетельствовать боль в паху при подъеме прямой ноги с преодолением сопротивления врача, однако это слишком неспецифичный признак, способный появляться и при других болезнях тазобедренного сустава.
Лучевая диагностика[править | править код]
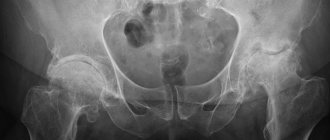
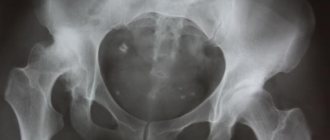
Подтвердить разрыв вертлужной губы с помощью существующих методов лучевой диагностики довольно непросто. Изучают обзорную рентгенограмму таза в прямой задней проекции (для сопоставления тазобедренного сустава больной и здоровой ноги) и рентгенограмму пораженного тазобедренного сустава в положении сгибания и отведения бедра (в так называемом положении лягушки), но если у спортсмена нет дисплазии тазобедренного сустава, эти рентгенограммы, скорее всего, будут нормальными. Субхондральные кисты, возникающие на фоне старого разрыва вертлужной губы, свидетельствуют о хондромаляции или об отслойке вертлужной губы от суставного хряща. Эти кисты чаще всего располагаются в верхнелатеральной части вертлужной впадины.
Синдром бедренно-вертлужного соударения
— одна из врожденных аномалий тазобедренного сустава, сопровождающаяся дистрофией и разрывами вертлужной губы. Его наиболее характерный рентгенологический признак — это так называемый симптом пистолетной рукоятки, то есть сглаженность передневерхней части шейки бедренной кости, из-за чего она кажется аномально выпуклой и вместе с головкой бедренной кости напоминает рукоятку пистолета. В этой выпуклой части шейки бывают видны костные кисты. В исследовании, проведенном в клинике Мейо, было показано, что v 87% больных с разрывами вертлужной губы обнаруживалась хотя бы одна аномалия на рентгенограммах. Это исследование включало всех больных с разрывами вертлужной губы, обследованных в клинике на протяжении 6 лет, и не ограничивалось только случаями спортивной травмы.
КТ и сцинтиграфия костей, как правило, неинформативны. Обычная МРТ не позволяет с надежностью ни подтвердить, ни опровергнуть разрыв вертлужной губы (хотя обнаружение прилежащих к губе кист можно считать довольно убедительным косвенным признаком ее разрыва). Гораздо более информативна магнитно-резонансная артрография, причем, поскольку ее результаты зависят от используемой методики, проводить ее нужно в соответствии с определенным протоколом. Магнитно-резонансную артрографию выполняют в два этапа: на первом этапе проводят артрографию тазобедренного сустава с гадолинием, а на втором — МРТ тазобедренного сустава с использованием поверхностных катушек и мощного томографа, дающего снимки с высоким разрешением. Полезно также применять специально разработанные и заложенные в компьютер протоколы для сканирования вертлужной губы: они позволяют получить серию снимков в косой сагиттальной проекции, в которой лежит шейка бедренной кости.
Высокая частота ложноотрицательных результатов при использовании методов лучевой диагностики, в том числе магнитно-резонансной артрографии, дает основание рекомендовать артроскопию тазобедренного сустава, если клиническая картина согласуется с разрывом вертлужной губы, даже если при магнитно-резонансной артрографии патологических изменений не обнаружено или если она не проводилась.
Специальные методы[править | править код]
Для дифференциальной диагностики боли в тазобедренном суставе можно ввести в сустав местный анестетик под контролем рентгеноскопии: временное облегчение боли после этой процедуры свидетельствует о внутрисуставной патологии.
Сравнение диагностических методов[править | править код]
Основными методами диагностики внутрисуставной патологии остаются опрос и физикальное исследование — по сравнению с артроскопией (в качестве диагностического стандарта) они позволяют поставить правильный диагноз в 98% случаев. Для сравнения, МРТ дает ложноотрицательные результаты в 42% случаев и ложноположительные результаты в 10% случаев, а магнитно-резонансная артрография — соответственно в 8% и 20% случаев. Облегчение боли в ответ на введение в тазобедренный сустав местного анестетика указывает на внутрисуставную патологию с надежностью 90%, однако эта проба не специфична в отношении разрывов вертлужной губы, а охватывает все заболевания тазобедренного сустава.
Историческая справка.
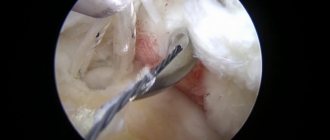
Артроскопия позволяет увидеть внутреннее состояние сустава на мониторе с мельчайшими подробностями.
Северин Нордентофт (Severin Nordentoft), врач из Дании, впервые сообщил в Берлине на хирургическом конгрессе в 1912 году о возможности обследования коленного сустава без вскрытия его полости. Впервые осмотреть колено при помощи прибора диаметром 7 мм удалось ученому Кендзи Такаги (Kenji Takagi, Япония) в 1919 году. Тогда же была основана токийская «школа артроскопии». Впоследствии Takagi уменьшил диаметр до 4 мм и смог выполнить внутрисуставную биопсию под контролем зрения. В 1931 году были получены первые фотоснимки образований изнутри. Ученые непрерывно работали над усовершенствованием прибора и методики.
Над созданием и развитием артроскопии около 10 лет работал швейцарец Ойген Бирхер (Eugen Bircher) сумевший в 1920-х годах провести диагностические операции на коленном суставе при помощи лапароскопа. Его многочисленные исследования и попытки усовершенствования прибора внесли огромный вклад в развитие эндоскопической хирургии. Доктор Масаки Ватанабе (Masaki Watanabe) разработал в 1960 г. первый артроскоп, запущенный в массовое производство. Проводил операции, создал первый атлас по артроскопии. Позднее доктор Хешмат Шариарии (Heshmat Shahriaree) начал проведение артроскопических резекций мениска. Со временем, благодаря развитию волоконной оптики, инструменты были значительно усовершенствованы и получили повсеместное распространение. А новый способ оперативного лечения стал доступным в передовых клиниках.
Лечение[править | править код]
Консервативное лечение[править | править код]
Разрыв вертлужной губы обычно невозможно излечить консервативным способом. ЛФК позволяет снять мышечный спазм и исправить походку, а нестероидные противовоспалительные средства снижают воспаление и в определенной степени облегчают симптомы, однако устранить источник воспаления и полностью избавить больного от симптомов ни ЛФК, ни нестероидные противовоспалительные средства не способны. Полного излечения позволяет достичь только артроскопия.
Хирургическое лечение[править | править код]
Артроскопия тазобедренного сустава дает возможность врачу увидеть разрыв вертлужной губы и тем самым подтвердить диагноз. Цель операции состоит в том, чтобы устранить оторванную часть губы, свободно болтающуюся в суставной полости и вызывающую симптомы, как можно лучше сохранив при этом оставшуюся неповрежденной часть губы. Во время артроскопии можно также осмотреть другие структуры, способные вызывать имеющиеся у больного симптомы: суставной хрящ вертлужной впадины и головки бедренной кости, связку головки бедренной кости и суставную капсулу.
Особые методы[править | править код]
Иногда спортсменам с постоянной сильной болью в тазобедренном суставе, свидетельствующей о его воспалении, вводят в сустав глюкокортикоиды, однако, как правило, это дает лишь временный результат.
Преимущества артроскопии.
К преимуществам данной манипуляции можно отнести:
- Высокую точность диагностики.
- Только одна процедура выполняется как для определения диагноза, так и для лечения.
- Возможность технологичного выполнения прицельной биопсии
- Косметический эффект – после операции не остается крупного рубца, лишь небольшие, едва заметные следы на коже.
- Низкий уровень травматичности – ткани, в зоне эндоскопического вмешательства затрагиваются минимально.
- Операция не требует наркоза. В нашей клинике артроскопия выполняется под местной анестезией.
- Нет необходимости носить гипс.
- Операция не подразумевает приема сильных обезболивающих препаратов в послеоперационном периоде.
- Легкая и быстрая реабилитация – пациент уже через несколько недель может вернуться к привычной жизни, а спортсмены, соответственно, к тренировкам.
- Минимальный риск возникновения осложнений (образования рубцов, спаек, инфекций).
- Нет необходимости длительного пребывания в стационаре. Чаще всего уже в день операции можно отправиться домой.
- Как результат — более низкие затраты (не нужно оплачивать долгое пребывание в клинике).
Проведение артроскопии как диагностической процедуры осуществляется на крупных суставах: коленного, тазобедренного, плечевого. Несколько реже артроскопическое лечение производят на голеностопном, локтевом, лучезапястном, межпозвонковых суставах, стопе.
Эффективность методики.
Артроскопия даёт возможность диагностировать локализацию проблемы, степень её распространённости, выявить все, даже самые мелкие, повреждения, которые сопутствуют травме.
К сожалению, не все методы диагностики позволяют выявить патологию при начальных этапах развития – на рентгенографических снимках некоторые ткани отчетливо не визуализируются, компьютерная и магнитно-резонансная томографии также не всегда дают ответы на имеющиеся у врача вопросы. Более того, неправильно поставленный диагноз может стать основанием неверного направления лечения. Именно поэтому, сегодня уже трудно себе представить диагностику суставных деформаций без такой диагностической манипуляции как артроскопия. Она по праву является лучшим способом для оценки внутрисуставных патологий и травм
Прогноз[править | править код]
Результаты артроскопического лечения одиночных травматических разрывов вертлужной губы очень хорошие: у 80— 90% больных происходит полное выздоровление, после чего они могут вернуться в профессиональный спорт. Даже после успешной операции щелчки в суставе (особенно в определенных позициях) обычно останутся, о чем необходимо заблаговременно предупредить спортсмена.
При дистрофических разрывах, вызванных частым повторением травматичных для сустава движений, прогноз относительно возвращения к спорту довольно плохой, особенно если во время артроскопии обнаружена хондромаляция.
На некоторое время после артроскопии (от 2 дней до 2 недель) больному запрещают опираться на оперированную ногу. В первые 2—6 нед после операции проводится ЛФК, направленная на разработку сустава, а через 6— 12 нед обычно уже можно возобновлять тренировки.
В литературе очень скудно представлены сведения, касающиеся прогноза артроскопических операций у больных с костными аномалиями тазобедренного сустава. При выраженной дисплазии тазобедренного сустава, ретроверсии вертлужной впадины или синдроме бедренно-вертлужного соударения следует ожидать сохранения симптомов. Описаны хирургические способы лечения этих аномалий, в частности надацетабулярная остеотомия и остеопластика шейки бедренной кости, требующая вертельной остеотомии и вывихивания бедренной кости из тазобедренного сустава во время операции. Такое же вывихивание бедренной кости позволяет получить доступ к сложным разрывам вертельной губы по типу ручки лейки и ушить их.
Что такое артроскопия?
Профессор Кузнецов Игорь Александрович перед операцией.
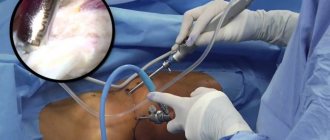
Артроскопия – это наименование малоинвазивной хирургической методики, которая применяется для обследования, лечения крупных (плечевых, голеностопных, коленных) суставов человека. На протяжении многих лет она с успехом применяется травматологами-ортопедами ведущими клиниками мира, уже насчитывая колоссальный опыт. Хирургическое вмешательство проводится при помощи артроскопа (светового оптоволоконного прибора — тонкой трубки с камерой на конце), который вводится в полость сустава совместно с инструментами через небольшие разрезы на коже. Камера дает изображение высокого разрешения, выводимое на монитор. Изучая его, специалист подробно осматривает сустав изнутри и ставит точный диагноз. Затем, при необходимости, доктор сразу же проводит лечебные манипуляции.
На сегодняшний день данный метод является «золотым стандартом» лечения большинства суставных патологий – высокий терапевтический эффект достигается благодаря усовершенствованным технологиям и достойному профилю безопасности. Все больше клиник по всему миру осваивают артроскопическое оборудование, переходят к данному методу. Наблюдение пациентов после артроскопий показывает быстрое восстановление функций, а также возвращение к привычному образу жизни, что наиболее актуально лицам, занимающимся спортом.
СпортКлиника заняла первое место в номинации «Травматология и ортопедия» в рейтинге лучших частных клиник Санкт-Петербурга 2021 года.