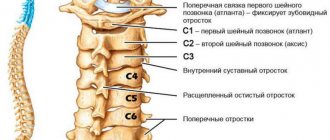
Хирург ортопед или нейрохирург может рекомендовать операцию на шейном отделе позвоночника, чтобы облегчить боль в шее, онемение, покалывание и слабость, восстановить функцию нервов и остановить или предотвратить нестабильность в шее.
Операция на шейном отделе позвоночника может включать удаление диска или костной ткани, с проведением сращивания позвонков с помощью костного трансплантата либо спереди, либо позади позвоночного столба. Костный трансплантат может быть одного из двух типов: аутотрансплантат ( из кости самого пациента ) или аллотрансплантат (донорская кость ). Иногда металлические пластины и винты также используются для дальнейшей стабилизации позвоночника. Эти девайсы называются инструментариями. Когда позвонки стабилизируется с помощью операции , то избыточная подвижность исчезает и происходит восстановление функции нервных корешков .
Альтернативой сращению позвонков (спондилодезу) является замена межпозвонкового диска в шейном отделе позвоночника на искусственный диск, который позволяет восстановить движения в шее и стабилизировать позвоночник.
Дегенеративные заболевания
При дегенеративном заболевании дисков расстояния между позвонками сокращаются, вызывая изнашивание дисков, что может приводить к формированию грыжи диска.
Дегенеративные процессы также могут развиваться в суставах позвоночника (фасеточные суставы) или костных тканях с развитием спондилоартроза (спондилеза). Дегенеративные процессы в позвоночнике могут приводить к компрессии нервных структур (спинальный стеноз или компрессия корешка) с развитием такой симптоматики как боль, онемение, мышечная слабость или нарушении функции органов таза.
Нуклеопластика
Нуклеопластика является одним из последних достижений медицины в области хирургии межпозвоночных грыж. Она не просто по праву принадлежит к числу малоинвазивных операций, а является представителем направления чрескожной хирургии, так как все манипуляции по удалению грыжи осуществляются через прокол диаметром около 3—4 мм.
Именно нуклеопластику считают самым щадящим методом хирургического лечения грыжи позвоночника, так как она:
- позволяет избежать кровопотери;
- дает возможность активизировать пациента уже через 2—3 часа после завершения;
- не требует госпитализации (выписка происходит в тот же день);
- отличается легким и быстрым восстановительным периодом с практически полным отсутствием ограничений;
- не сопряжена с рисками повреждения нервов или возникновения характерных для общего наркоза осложнений;
- обеспечивает сохранение естественной биомеханики позвоночника;
- приводит к полному выздоровлению в 80% случаев;
- не приводит к образованию послеоперационных рубцов.
Суть метода состоит во введении специальной направляющей иглы, а затем и электрода в центр пульпозного ядра межпозвоночного диска и частичное его разрушение под постоянным контролем ЭОП. В зависимости от того, что используется для разрушения части пульпозного ядра, выделяют следующие виды нуклеопластики:
- лазерная;
- холодноплазменная;
- радиочастотная;
- гидропластика.
В ходе операции хирург совершает несколько возвратно-поступательных движений электродом, не вынимая его из диска. Вследствие этого в пульпозном ядре формируются так называемые ходы, расходящиеся из одной точки в разные стороны. Подобные действия не приводят к изменению качественного состава ядра, но за счет выпаривания определенного его объема внутри диска создается отрицательное давление, что способствует обратному втягиванию грыжевого выпячивания и в конечном итоге восстановлению нормальных размеров и формы диска.
Хирург постоянно контролирует количество разрушенного внутреннего содержимого диска с помощью монитора ЭОП, что исключает возможность удаления слишком большого количества материала.
Но грыжа не может втянуться мгновенно, для этого требуется определенное время. Поэтому первые результаты можно оценить сразу же после окончания малоинвазивной операции, но конечный эффект наступает через 2—4 недели.
Операция выполняется под местным наркозом. Если пациент сильно переживает, ему может быть сделан укол успокоительного препарата. Это поможет улучшить психоэмоциональное состояние и снизить уровень тревожности перед предстоящим малоинвазивным вмешательством. Общая длительность процедуры составляет около 15—30 минут. После ее завершения и выведения инструментов из тела на оставшуюся точечную рану не накладывается ни одного шва. Ее достаточно закрыть стерильным пластырем для предотвращения инфицирования.
В течение одной операции нейрохирург может удалить только одну грыжу. Если у пациента диагностировано несколько выпячиваний диска, ему потребуется такое же количество вмешательств.
Но нуклеопластика любым из методов может проводиться только при неосложненных грыжах менее 6 мм. При более крупных образованиях она будет неэффективной. Единственным недостатком метода можно назвать возможность развития рецидива грыжи в том же диске. Но подобное в большинстве случаев вызывается не недостатками операции как таковой, а отсутствием изменений в образе жизни пациента. Если он продолжает вести малоподвижный образ жизни и набирать лишний вес, велика вероятность, что заболевание не только рецидивирует, но и поразит другие межпозвоночные диски.
Данная малоинвазивная операция не может проводиться при:
- секвестрированных грыжах;
- стенозе позвоночного канала остеофитами;
- остром инфекционном заболевании;
- параличе или парезе;
- тяжелых нарушениях работы органов малого таза на фоне развития корешкового синдрома.
Удаление грыжи лазером
Лазерная нуклеопластика начала применяться раньше холодноплазменной, но сегодня уступает ей по популярности. Метод предполагает использование в качестве разрушающего молекулы пульпозного ядра агента тепловую энергию, создаваемую кварцевым светодиодом. Излучаемые им импульсы приводят к нагреванию тканей до 60—67 °С, что приводит к «выпариванию» молекул внутреннего содержимого диска. Образовывающийся пар выводится наружу через специальное отверстие в рабочем зонде.
Процедура приводит к уменьшению размеров диска и обратному втягиванию грыжи за счет снижения давления в нем до 30%. Благодаря этому устраняется давление патологического выпячивания на нервные корешки и прогрессивное уменьшение болевого синдрома.
Холодноплазменная нуклеопластика
Именно разрушение части пульпозного ядра диска холодной плазмой считается наиболее безопасным методом удаления межпозвоночной грыжи, так как кроме всех общих преимуществ нуклеопластики, этот метод отличается еще и отсутствием риска перегрева окружающих тканей, что может наблюдаться при применении лазера или радиоволн. Поэтому холодноплазменная нуклеопластика пользуется заслуженной популярностью, а составить ей достойную конкуренцию способна только гидропластика.
Холодноплазменная нуклеопластика впервые была опробована в 1995 г. и с тех пор заслужила признание нейрохирургов по всему миру. В ее основе лежит использование холодной плазмы, генерируемой специальным аппаратом, для разрушения части пульпозного ядра. Ее температура не превышает 45—50 °С, что исключает вероятность ожога фиброзного кольца, сосудов или других анатомических структур.
Холодная плазма образуется между концами электродов аппарата, которые погружаются в заранее установленную в центр диска канюлю. В результате высвобождается энергия, которая мгновенно разбивает макромолекулы хрящевой ткани на низкомолекулярные вещества. В результате наблюдается уменьшение объем диска.
В отличие от других методов нуклеопластики, холодная плазма для разрушения части пульпозного ядра может использоваться повторно в случае развития рецидива грыжи.
Радиочастотная нуклеопластика
Радиочастотная нуклеопластика предполагает разрушение необходимого объема пульпозного ядра высокочастотным электрическим полем. Действие УВЧ-токов приводит к нагреванию молекул до 60°С и образованию те же «ходов» внутри пульпозного ядра, закрытие которых оставшейся хрящевой тканью приводит к уменьшению размеров грыжи и улучшению состояния больного.
Гидропластика
Гидропластика основана совершенно на другом способе разрушения части пульпозного ядра. Она не подразумевает ни малейшего теплового воздействия, что полностью исключает риск развития нежелательных последствий. В основе метода лежит использование мощного напора стерильного физиологического раствора, в котором предварительно растворен антибиотик.
Малоинвазивная операция так же заключается во введении в пульпозное ядро диска проводниковой иглы под контролем ЭОП, через которую затем погружается и специальный гидрорезектор, подключенный к консоли аппарата SpineJet. Он имеет два канала: узкий предназначен для подачи жидкости, а широкий – для ее обратного отсасывания.
Под действием потока раствора, скорость которого может достигать 900 км/ч, происходит разрушение необходимого объема пульпозного ядра на мельчайшие фрагменты. Они вместе с отработанной жидкостью тут же аспирируются и удаляются из межпозвоночного диска. В результате давление внутри него снижается, и грыжа втягивается назад.
Даже в сравнении с другими методиками нуклеопластики гидропластика имеет еще большие преимущества, так как она позволяет вводить гидрорезектор не только в центр диска, но и непосредственно к фиброзному кольцу в месте образования выпячивания. Это существенно увеличивает эффективность процедуры. Она исключает вероятность случайного травмирования периферических частей диска и при необходимости может проводиться повторно.
Деформация шейного отдела позвоночника
Пациентам с деформациями шейного отдела позвоночника, такими как гиперлордоз, операция по выпрямлению и стабилизации позвоночника может в значительной степени снизить симптоматику и улучшить качество жизни. Врожденные деформации или так называемые аномалии кранио-цервикальных или краниовертебральных переходов, могут влиять на шейный отдел позвоночника и быть причиной для проведения оперативного лечения .
Травмы.
Поскольку шейный отдел позвоночника очень гибкий, то он подвержен травмам . Некоторые травмы могут вызвать перелом и / или дислокацию шейных позвонков. При тяжелой травме шеи спинной мозг также может быть поврежден. Пациентам с переломом, особенно с повреждением спинного мозга, проводят операцию, чтобы уменьшить давление на спинной мозг и стабилизировать позвоночник.
Нестабильность двигательных сегментов шейного отдела позвоночника вследствие различных патологических процессов может приводить к аномальной подвижности позвонков и воздействию на нервные структуры.
Лечение
Назначая лечение, врач отталкивается от степени смещения позвонков. При небольшом смещении врач предлагает наблюдение — делать контрольные рентгенограммы позвоночника 1-2 раза в год для контроля за смещением позвонков. Первую степень лечат консервативно. В некоторых случаях назначается вытяжение позвоночника в стационаре и ношение корсета. При вытяжении ускоряется движение крови и лимфы, что мешает разрушаться тканям, лекарства усваиваются лучше. При смещении позвонков на начальной стадии рекомендуют фиксирование позвоночника в жесткий корсет.
Исключают какие-либо физические нагрузки на позвоночник. Если беспокоит боль, принимают обезболивающие препараты, миорелоксанты, НПВС. Назначается противовоспалительная терапия. Вторая, третья, четвертая и пятая степень при активных жалобах нуждается в хирургическом лечении — транспедикулярном спондилодезе.Операция при смещении позвонков заключается в стабилизации позвонков при помощи специальной титановой конструкции.
В ходе операции удаляется дужка позвонка и образовавшиеся рубцы, в результате нервные корешки избавляются от придавливания. Сдвинутые позвонки прикрепляются к металлической конструкции винтами.
Ревизионная хирургия
Для коррекции деформации часто требуется ревизионная хирургия. Тип ревизии зависит от конкретной патологии .Операция может быть с доступом как спереди, так и сзади.
Частота осложнений от ревизионной хирургии шейного отдела позвоночника выше, чем при других оперативных методиках. После ревизионной хирургии сложнее также облегчить боль и восстановить нервную функцию . Пациенты также должны знать, что шанс на длительную боль в шее увеличивается при ревизионной хирургии.
Противопоказания к операции
Даже при наличии веских показаний к хирургическому вмешательству, оно не может быть выполнено при:
- острых локальных или общих инфекционных и воспалительных процессах;
- аутоиммунных заболеваниях на стадии декомпенсации, включая сахарный диабет и тиреоидит;
- тяжелых нарушениях свертывания крови;
- недавно перенесенном инсульте или инфаркте;
- некомпенсированных хронических заболеваниях почек, легких, печени и сердца;
- выраженном тромбозе глубоких вен нижних конечностей.
В таких ситуациях операция возможна только после коррекции состояния пациента специфическим курсом лечения.
Хирургия шейного отдела позвоночника: задачи и методики
Если дегенеративные изменения в шейном отделе позвоночника приводят к развитию миелопатии (дисфункции спинного мозга), радикулопатии (дисфункции нервных корешков), боли в шее или аномальной подвижности, то в таких случаях может потребоваться хирургическое вмешательство. Задача хирургического вмешательства — уменьшить боль и восстановить стабильность позвоночника.
Хирурги используют 2 основных хирургических метода для решения проблем в шейном отделе позвоночника:
- Декомпрессия: удаление ткани, которая оказывает давление на нервную структуру
- Стабилизация: ограничение движения между позвонками.
Эти 2 метода могут использоваться в комбинации или же пациенту может быть проведена просто операция по декомпрессии или просто операция по стабилизации.
Показания к хирургическому лечению остеохондроза
Хирургическое вмешательство при остеохондрозе показано в 10–15 % случаев. Помощь нейрохирурга, как жизненно важная мера, требуется при выраженной угрозе причинения критического ущерба структурам центральной нервной системы, в особенности, спинному мозгу, нервным сплетениям и крупным кровеносным сосудам.
В подобных случаях вероятность инвалидности увеличивается в несколько раз, поэтому хирургическое вмешательство рекомендовано проводить в кратчайшие сроки. Основная причина заключается в наступлении парезов и параличей чаще верхних или нижних конечностей, реже всей половины тела или области ниже пораженного ПДС.
При остеохондрозе шейного отдела позвоночника повышается риск наступления инсульта.
Тяжесть этих осложнений недооценивается больными. Часто они необратимы. Поэтому в некоторых ситуациях необходимости операции даже не обсуждается, особенно при полной неэффективности проводимой консервативной терапии.
Хирургическое вмешательство рекомендовано при наличии как минимум одного из следующих признаков:
- Симптомы острой компрессии корешков конского хвоста поясничного отдела позвоночника: нарушение чувствительности стоп;
- слабость мышц бедер;
- онемение в промежности;
- потеря ахилловых и/или коленных рефлексов;
- сильная боль в пояснично-крестцовом отделе;
- яркая боль, отдающая в конечности;
- дисфункция тазовых органов, проявляющаяся непроизвольным вытеканием мочи или каловых масс, снижением или полной утратой потенции.
- сильная постоянная или приступообразная пульсирующая головная боль, охватывающая затылок, виски и лоб;
- частые приступы головокружения, способные приводить к потере сознания;
- тошнота или рвота, возникающие на фоне головной боли или при смене положения тела;
- повышенное артериальное давление, присутствие признаков стенокардии;
- шум или звон в ушах;
- расстройства зрения, проявляющиеся снижением остроты зрения, болью в глазных яблоках, появлением «пелены перед глазами»;
- расстройства речи;
- вестибулярные нарушения.
Возникновение подобных признаков расценивается в качестве весомого повода для немедленного обращения к нейрохирургу и проведения комплексного обследования, включающего МРТ, неврологические тесты и другие диагностические процедуры. На основании полученных результатов исследований и истории болезни пациента спинальный хирург принимает решение о необходимости операции при остеохондрозе или возможности проведения консервативного лечения.
Понимание декомпрессионной хирургии
Хирургические методики декомпрессии могут выполняться с передним или задним доступом к позвоночнику, в зависимости от того, как и где возникла компрессия нервной ткани.
При декомпрессии ткани, давящие на корешок или спинной мозг, удаляется хирургическим путем или создается больше пространства для того, чтобы на нервную ткань не оказывалось какого-либо воздействие. Основными типами хирургических процедур декомпрессии являются:
- Фораминотомия:
если материал межпозвонкового диска или остеофит оказывает давление на корешок в области выхода из фораминального отверстия, то возможно проведение фораминотомии. Фораминотомия используется для увеличения межпозвонкового отверстия и таким образом устраняется компрессия. - Ламинотомия:
аналогична фораминотомии, но включает в себя создание отверстия в пластине для создания большего пространства для спинного мозга. - Ламинэктомия
: эктомия — это медицинский термин, означающий удаление. Ламинэктомия удаляет часть или всю пластину, чтобы уменьшить давление на спинной мозг. - Фасетэктомия:
включает удаление фасеточного сустава, чтобы уменьшить давление на выходящий из позвоночника нервный корешок. - Ламинопластика:
пластика означает формирование анатомической структуры для восстановления формы или функции. В случае с шейным отделом позвоночника ламинопластика представляет собой хирургическое формирование пластинки для того, чтобы создать больше места для спинного мозга. - Каждая из приведенных выше методов декомпрессии выполняется со спины (задней) части позвоночника.
- Однако иногда хирургу необходимо выполнять декомпрессию с передней части позвоночника. Например, если межпозвоночный диск выпячивается в спинальный канал, его иногда нельзя удалить сзади, потому что спинной мозг мешает доступу. В таких случаях , декомпрессию обычно выполняют с переднего доступа к шее.
Методики передней декомпрессии:
- Дискэктомия:
хирургическое удаление части или всего диска с грыжей диска. - Корпэктомия:
иногда материал диска встает между телом позвонка и спинным мозгом и не может быть удален только с помощью дискэктомии. В других случаях, между телом позвонка и спинным мозгом образуются костные шпоры (остеофиты). В этих ситуациях для доступа к диску может потребоваться удаление всего тела позвонка. Эта процедура называется corpectomy (corpus- означает, а ectomy — удаление). - Транскорпоральная микродекомпрессия
(TCMD): TCMD — это минимально инвазивная процедура, которая выполняется в шейном отделе позвоночника с переднего доступа. Процедура выполняется через небольшой канал, выполненный в теле позвонка для доступа и декомпрессии спинного мозга и нерва. TCMD может выполняться как отдельная процедура, так и в сочетании с передней дискэктомией и слиянием (ACDF) и / или полной замены диска. - Стабилизация позвоночника
- Дискэктомия и корпэктомия обычно приводят к нестабильности в шейном отделе позвоночника. Нестабильность означает ненормальную подвижность позвонков, что повышает вероятность серьезного неврологического повреждения. В этих ситуациях часто необходимо хирургическими методами восстановить стабильность позвоночника.
Основные хирургические методы стабилизации:
- Слияние (спондилодез)
— это сращение костей, обычно с помощью костного трансплантата или биологического вещества. Спондилодез прекращает избыточную подвижность между двумя позвонками и обеспечивает долгосрочную стабилизацию. Процедура в чем- то похожа на консолидацию костной ткани после перелома. - При слиянии в шейном отдела позвоночника могут быть соединены как смежные тела позвонков, так и фасеточные суставы или ламины.
- Если спондилодез производится сзади, хирург обычно устанавливает полоски костного трансплантата с одной пластинки или боковой (боковой) массы на пластину или боковую массу ниже. Обычно костный трансплантат с течением времени прорастает в ткани фиксированных структур и стабилизирует два позвонка. Хирург может использовать подобную технику, чтобы одновременно фиксировать фасеточные суставы.
- Инструментарий:
Задние шейные слияния могут быть дополнены специально разработанными фиксирующими устройствами, такими как скобки, винты, стержни и пластины. Эти устройства повышают стабильность и облегчают слияние.
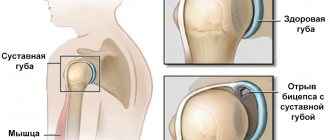
Протезирование диска
Доступ парафарингиальный микрохирургический позволяет безопасно без разрезов мышц подойти к грыже диска. Треугольник Пирогова это место позволяющее безопасно удалить выпячивание диска и не причинить вред окружающим тканям. Очень нежно ткани разводятся специальными инструментами , отодвигаются сосуды мышцы и связки. В сторону смещается превертебральная клетчатка и обнажается межпозвонковый диск, который убирается.
Существуют специальные макеты протезов которые вертебролог, во время операции подбирает, устанавливая разные размеры макета между телами, после удаления диска. Когда макет подобран по его размерам устанавливается искусственный диск. Таким способом восстанавливается анатомия позвоночника и организм не ощущает что у него удалили диск. Размеры протеза одинаковый и нагрузки на смежные сегменты позвоночника нет.
Для введения протеза используется отдельный инструмент. Устанавливается дистрактор Caspar, который раздвигает тела позвонков в стороны и в этот момент протез легко устанавливается в межтеловой промежуток. Другими достоинствами метода является:
- Восстановление целостности межпозвоночного диска;
- малый риск развития послеоперационных осложнений;
- короткий период реабилитации;
- отсутствие выраженных послеоперационных болей.
Операция применяется при образовании грыжи сбоку или посередине диска. Она не противопоказана при воспалительном процессе в спинномозговом канале, но не может проводиться при его стенозе. В последнем случае решение проблемы возможно только путем заднего доступа или комбинирование заднего и переднего доступа.
Декомпрессии и слияние
Иногда хирург выполняет декомпрессию и слияние. Например, после дискэктомии между позвоночными телами появляется пространство. Этот промежуток обычно заполняется костным трансплантатом (из костной ткани таза пациента или из донорской кости ) или спейсером, который поддерживает позвоночник и способствует слиянию. Этот вид операции называется передней шейной дискэктомией и слиянием или ACDF.
Многие хирурги применяют фиксационные устройства (пластины с винтами) при переднем хирургическом доступе при выполнении ACDF или корпэктомии. Эти устройства помогают повысить стабильность при слиянии.
Послеоперационное восстановление
Операция на шейном отделе позвоночника является сложной и требует тщательного выполнения ряда мер:
- После операции для полной регенерации потребуется несколько месяцев. С целью ограничения движения шеи и обеспечения поддержки, после операции часто рекомендуется шейный корсет. Ограничение движения шеи способствует эффективному сращению позвонков. Важно, чтобы пациент отдыхал.
- Пациентам рекомендуется возобновить медленную ходьбу как можно раньше после операции. Необходимо постепенно увеличивать длительность ходьбы, и если пациенту трудно ходить в первые несколько дней после операции, тогда лучше исключить ходьбу. О начале ходьбы необходимо проконсультируйтесь с лечащим врачом . Желательно ходить по 10-15 минут в день.
- Необходимо избегать подъема тяжелых грузов, разгибания, выполнения работ руками над головой и резких или сильных поворотов шеи. Нельзя проводить какие-либо действия, которые оказывают нагрузку на мышцы шеи. Вождение также не допускается после операции. Пациенту через 3-4 месяца после операции необходимо подключить занятия ЛФК. Но физические упражнения возможны только после того ,как сращение костей произошло должным образом .
- Период времени, в течение которого кости полностью срастаются (сливаются), варьируется от пациента к пациенту. Это также во многом зависит от того, какой метод был использован для хирургического сращения костей. Если хирург использовал собственную кость пациента или инструментарий для хирургического слияния, то тогда кости сливаются довольно быстро, примерно через 3-4 месяца. Но, если используется костный трансплантат донора, то для слияния костей требуется более длительное время (в течение 6-9 месяцев). Время восстановления будет еще больше увеличиваться, если пациент слишком физически активен, выполняет работы с руками над головой и держит шею произвольно в любом направлении. С каждым днем ??пациент испытывает меньше дискомфорта. Также будет изменяться время, необходимое для возвращения пациента к нормальной деятельности. Некоторым может потребоваться 3-6 месяцев, в то время как некоторым для полного излечения может потребоваться год.
- Если пациент замечает какие-либо признаки инфекции, отечности, покраснения или уплотнения в месте операции или разреза, то ему необходимо обязательно попасть на прием к лечащему врачу. Для лечения сильной боли после операции врач может назначить наркотические обезболивающие. Постепенно, по мере того, как боль уменьшается, врач переходит к обычным анальгетикам. В течение нескольких месяцев после операции следует избегать определенных обезболивающих препаратов и нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, напроксен, ибупрофен и ингибиторы СОХ-2.
- Последующие плановые встречи с лечащим врачом – хирургом абсолютно необходимы для оценки процесса восстановления и проверки надежности хирургических имплантатов или искусственного диска. При наличии стойкого болевого синдрома врач может назначить определенные диагностические тесты, такие как МСКТ или МРТ ,ЭМГ(ЭНМГ). Также важно, чтобы пациент своевременно принимал лекарства, назначенные врачом.
- Курение — большой враг на пути к выздоровлению. Курение не должно возобновляться после операции, потому что никотин нарушает или препятствует процессу заживления кости, который необходим для успешного слияния. Курение также увеличивает риск осложнений после операции.
- Диета — еще один важный аспект восстановления. Пациент должен использовать здоровую и питательную диету, чтобы произошло восстановление мышечной и костной ткани. В рацион необходимы включить белки животного происхождения , так как они содержат все незаменимые аминокислоты, в то время как вегетарианские источники не содержат некоторых аминокислот. Сбалансированная диета помогает в заживлении и выздоровлении.
- Члены семьи и близкие должны оказать поддержку пациенту, чтобы он / она могли избавиться от эмоционального стресса. Пациент испытывает большой стресс во время операции, и, следовательно, хороший уход и поддержка со стороны членов семьи после операции окажут огромную помощь в смягчении стресса.
Риски передней цервикальной дискэктомии и слияния (ACDF)
- Наиболее распространенным осложнением и риском этой операции является дисфагия, которую можно легко объяснить трудностями глотания. Пищевод, который находится прямо перед позвоночником, должен быть сдвинут и мобилизован во время хирургического процесса, чтобы предотвратить состояние дисфагии. При правильном лечении, дисфагия может исчезнуть в течение нескольких дней или недель. Но главная угроза может заключаться в том, что дисфагия, если она развивается, может оставаться постоянной.
- Сращение костного трансплантата может не состояться, с развитием псевдоартроза
- Неспособность облегчить симптомы или устранить причину операции
- Повреждение спинного мозга или нервного корешка. Однако такое осложнение встречается очень редко
- Иногда может быть кровотечение. Оно может возникнуть в том случае, если повреждается кровеносный сосуд шеи
- Во время операции возможно повреждение трахеи или пищевода
- Возможно повреждение голосовых связок из-за повреждения гортани
- Утечка спинномозговой жидкости (ликворея)
- Шансы заражения минимальны, но их нельзя полностью игнорировать
- Гематома
- Серома (утечка сыворотки из поврежденных лимфатических и кровеносных сосудов)
Риски при декомпрессионных операциях с задним доступом
- Повреждение нервного корешка и спинного мозга
- Рецидив грыжи диска
- Дуральная утечка (состояние, при котором тонкое покрытие спинного мозга, называемое твердой мозговой оболочкой, повреждается инструментом хирурга)
- Инфекция может возникать во время операции, так как глубокие внутренние части тела подвергаются воздействию воздуха в течение длительного времени
- Определенная кровопотеря неизбежна, так как это сложная хирургическая процедура, и хирург должен выполнять рассечение различных тканей
- Продолжающаяся боль в области шеи или в месте операции
Операция на шейном отделе позвоночника рекомендуется врачом только в том случае, если медикаменты и другие нехирургические процедуры, такие как физиотерапия ЛФК и т.д., не позволяют облегчить симптоматику или восстановить стабильность двигательных сегментов.
Как правило, современные оперативные методики позволяют пациенту восстановиться в течение нескольких месяцев. Тем не менее, надо понимать, что любое оперативное вмешательство, тем более, в шейном отделе позвоночника это очень сильный стресс и не доводить состояние здоровья до той черты, когда уже не избежать операции.
На что необходимо обратить внимание после операции?
После операции позвоночник должен находится в состоянии покоя. Избегайте резких движений. В течении 2-3 дней на шею одевается шина-воротник Шанца — мягкий и упругий фиксатор анатомической формы, ограничивающий вращения головы до 30°. В зависимости от медицинских показаний Вам назначается мануальная терапия для устранения функциональных нарушений двигательного аппарата, которую будет проводить опытный физиотерапевт. Снимать швы не нужно, так как во время операции используются специальные рассасывающиеся нити. Поэтому принять душ разрешается уже на 7 день после вмешательства.
- Стационарное лечение: 4 дня
- Рекомендуемое время пребывания в клинике: 10-14 дней
- Возможное возвращение домой: через 7 дней
- Рекомендуемый обратный полет: через 14 дней
- Когда разрешается принять душ: через 7 дней
- Когда снимаются швы: нет необходимости (рассасывающиеся нити)
- Когда можно снова водить автомобиль: через 2 недели
- Амбулаторная физиотерапия: 2 недели