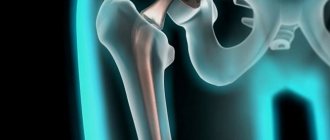
Тазобедренный сустав (ТБС) – один из самых больших и важных суставов в организме. Он поддерживает тело и позволяет сохранить подвижность. К сожалению, проблемы с ним не всегда распознаются вовремя. Очень часто боль отдается в пах, поясницу, колени и другие зоны, из-за чего люди не связывают возникший дискомфорт с суставными заболеваниями. А ведь в группе риска не только пожилые, а все молодые люди, которые имеют лишний вес, ведут малоподвижный или чересчур активный образ жизни. Как правило, остеохондроз тазобедренного сустава встречается у 7% населения до 30 лет. После 40 лет показатель увеличивается втрое, а после 55 – в 7 раз!
Игнорирование болевого сигнала может закончиться инвалидностью, но остеохондроз тазобедренного сустава – не приговор. Чем раньше приступить к лечению, тем легче и быстрее пройдет реабилитация. Так как предупредить заболевание и вылечить его, если первые болевые ощущения уже дают о себе знать?
Что такое остеохондроз тазобедренного сустава?
Остеохондроз тазобедренного сустава (ТБС) – это дегенеративно-дистрофическое заболевание, патологические процессы которого локализованы в костных и хрящевых тканях и вызывают ограничение подвижности нижних конечностей.
В зависимости от этиологии происхождения, остеохондроз ТБС классифицируется на несколько типов:
- первичный – развивается преимущественно в пожилом возрасте (после 45 лет), характеризуется симметричностью поражения и крайне неблагоприятным прогнозом;
- вторичный – возникает на фоне болезней и ряда внешних факторов.
Дегенеративные изменения чаще всего диагностируются у женщин, преимущественно, после 40 лет.
Основные причины шума в голове у пожилых людей
Вопрос «От чего появляется шум в голове у пожилых» крайне актуален – каждый день его задают врачам и сами старые люди, и их заботливые родственники. Этот симптом может быть обусловлен как физиологическими, возрастными изменениями в организме человека, так и рядом патологий, которыми он может страдать. Многие лица старше 60 лет имеют целый букет заболеваний, часть из которых может сопровождаться дискомфортом и неприятными звуками в голове.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Атеросклероз сосудов головного мозга (церебральный атеросклероз)
Атеросклероз – хроническое, неуклонно прогрессирующее заболевание, в основе которого лежит нарушение обмена липидов в организме. Характеризуется оно образованием на стенках артерий отложений жира – липидных бляшек. Этот процесс приводит к сужению кровеносного сосуда, а значит, ткани, к которым по нему идет кровь, недополучают питательные вещества, кислород – испытывают гипоксию.
Если поражаются артерии сердца, развивается стенокардия. В случаях, когда патологический процесс затрагивает сосуды головного мозга, у больного развиваются соответствующие симптомы:
- головная боль;
- головокружение;
- шум в ушах (сначала преходящий, возникающий лишь при напряженной умственной деятельности; по мере прогрессирования болезни он становится постоянным и беспокоит даже в состоянии покоя и при попытках уснуть);
- нарушение памяти (то, что было много лет назад, пациент помнит отлично, а события недавних минут-часов-дней пытается безуспешно вспоминать);
- нарушение речи (она становится нечеткой, смазанной, больной забывает слова), почерка;
- нарушение сна (затруднения при засыпании, частые пробуждения ночью, ранние – утром) и так далее.
Атеросклероз сосудов головного мозга является основной причиной ишемического инсульта – заболевания с высоким процентом летальности. Поэтому при появлении первых признаков этой патологии пациенту следует обратиться к врачу для обследования и получения рекомендаций по лечению.
Артериальное давление (гипертензия, гипертония, повышение АД)
Стойко повышенное артериальное давление (гипертоническая болезнь) и атеросклероз сосудов головного мозга, на фоне которого оно возникло, приводят к недостаточному кровоснабжению ткани головного мозга, структур внутреннего и среднего уха. Именно это провоцирует появление гудящего, звенящего шума в голове, интенсивность которого увеличивается при резком повышении давления – гипертоническом кризе.
Помимо этого симптома гипертония может проявляться и другими, такими как:
- одышка;
- чувство сердцебиения;
- боль в области сердца;
- головная боль;
- слабость.
Однако в ряде случаев давление повышается практически бессимптомно и неприятные звуки в голове становятся, чуть ли, не единственным его проявлением.
Проблемы с щитовидной железой
В некоторых случаях в основе шума в ушах лежит эндокринная проблема – снижение функции щитовидной железы, или гипотиреоз. Он является частым спутником заболевания под названием аутоиммунный тиреоидит (больше характерен для женщин), а также развивается у лиц, получающих с пищей недостаточное количество йода. Пожилые люди, особенно проживающие самостоятельно, нередко питаются несбалансированно, не употребляя, в том числе, нужного количества йодсодержащих продуктов.
Звенящий шум в ушах – не единственное проявление гипотиреоза, он также может сопровождаться такими симптомами:
- слабость, утомляемость;
- нарушения сна;
- выпадение волос;
- снижение аппетита;
- нарушения стула (склонность к запорам);
- пониженное настроение, нежелание чем-либо заниматься;
- судороги;
- ухудшение слуха;
- нарушение равновесия.
Шейный остеохондроз
Ранее считалось, что шум в голове – постоянный, монотонный, и низко-, и высокочастотный – наиболее часто указывает на остеохондроз шейного отдела позвоночника, патологию межпозвонковых дисков, нарушение нормального, физиологичного положения позвонков. Указывалось, что при этих патологиях сдавливаются кровеносные сосуды, несущие кровь в головной мозг, из-за чего кровоснабжение последнего ухудшается и возникает ряд проблем, включая описываемый нами симптом.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Согласно последним научным данным, позвоночник – чрезвычайно стабильная структура, а позвоночные артерии надежно защищены в позвоночном канале и их не так то просто повредить. Доказано, что остеохондроз и большинство иных болезней позвоночного столба, шеи не могут вызывать шум в голове. Поэтому, если у вас появился такой симптом, не стоит пенять на остеохондроз, а следует заняться поиском реальной причины ухудшения состояния, чтобы избавить себя от него.
Стресс
В отличие от предыдущего пункта, психоэмоциональное напряжение – очень частая причина шума в голове у пожилых людей, лечение которой у одних пациентов заключается просто в полноценном отдыхе, а у других требует консультации психиатра и приема лекарств.
Так, тревожно-депрессивные расстройства, соматоформная вегетативная дисфункция нередко сопровождаются звенящими и другими шумами в голове, а также:
- многообразными жалобами на боли в сердце, желудке, кишечнике (при условии, что во время обследования у врача соматического профиля не выявлено органической патологии, которая могла бы вызвать такие симптомы);
- лабостью, утомляемостью;
- нарушением сна;
- снижением аппетита;
- чувством тревоги, внутреннего беспокойства, необъяснимого волнения, страха;
- пониженным настроением, нежеланием чем-то заниматься;
- раздражительностью, плаксивостью;
- безынициативностью.
Если подобные симптомы, включая шумы в голове в пожилом возрасте, возникли после эмоциональной нагрузки, острой или хронической стрессовой ситуации и не проходят в течение нескольких недель, не стоит стесняться и ждать, а следует обратиться за помощью к психиатру.
Травмы
Открытые и закрытые черепно-мозговые травмы часто приводят к появлению шума в ушах. Как один из симптомов, он будет иметь место при:
- переломе черепа на уровне височной кости, среднего и внутреннего уха;
- кровоизлиянии в ткань головного мозга;
- повреждении центрального слухового пути;
- травматическом повреждении среднего мозга.
Наиболее распространенный механизм получения такой травмы – удар в области затылка, как при падении на спину, которое – не редкость среди пожилых людей. И в этой ситуации пострадавший отмечает у себя наличие и иных жалоб:
- тошноту;
- головную боль, головокружение;
- снижение или полную потерю слуха;
- шаткость, нарушение равновесия.
Близкие, присутствовавшие в момент травмы, сообщат о факте кратковременной потери сознания (но это не обязательный признак), а также могут обнаружить кровотечение из наружного слухового прохода пострадавшего.
Шум как следствие черепно-мозговой травмы обычно интенсивный, монотонный, и в совокупности с прочими симптомами существенно ухудшает состояние старого человека.
Если травма была серьезной, она может проявить себя даже спустя десятилетия, став причиной головных болей, головокружения и хронического гула в ушах и голове.
Другие причины
Таковыми у старых людей являются:
- инфекционные заболевания придаточных пазух носа (синуситы);
- воспалительные процессы в ухе (отит, мастоидит и прочие);
- снижение слуха любой этиологии;
- серная пробка в наружном слуховом проходе;
- инородные тела, застрявшие в ушном канале;
- добро- и злокачественные опухоли уха, головного мозга;
- акустическая травма (при громком взрыве или прослушивании очень громкой музыки);
- работа в условиях повышенного шума (производства, на которых установлены приборы, издающие постоянный монотонный звук);
- прием некоторых медикаментов, обладающих токсическим действием на орган слуха (антибиотиков, цитостатиков и прочих);
- стоматологические проблемы (патология височно-нижнечелюстного сустава);
- анемия.
Факторы, усугубляющие ситуацию – несоблюдение режима труда и отдыха, курение, употребление алкоголя, несбалансированное питание.
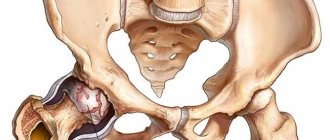
Остеохондроз тазобедренного сустава: причины возникновения
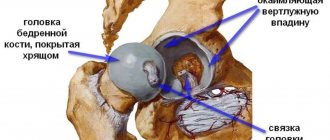
Головка бедра и тазовая кость соединены между собой хрящевыми структурами, деструкция которых может стать причиной полной потери подвижности человека.
Остеохондроз тазобедренного сустава – сложное заболевание патологического характера, предполагающее развитие дегенеративно-дистрофических процессов в суставных тканях. В качестве вероятных причин развития патологии такого типа принято выделять такие, как:
- генетическая предрасположенность – диагностированное заболевание у ближайших родственников повышает риски его проявления;
- избыток массы тела – полнота негативно отражается не только на внешности человека, но и на функциональных возможностях опорно-двигательного аппарата;
- нарушение обмена веществ – сбой метаболизма провоцирует стабильность питания тканей различного типа;
- неправильная обувь – неудобства, испытываемые при ежедневной носке обуви, являются причиной чрезмерной нагрузки на отделы опорно-двигательного аппарата;
- инфекционные заболевания – наличие в организме инфекции может провоцировать воспаление тканей различного типа;
- врожденные патологии – к категории таких принято относить дисплазию;
- перенесенные травмы – любое нарушение (ушиб, перелом, вывих и пр.) вызывает ослабление сустава и повышает риски их деформирования.
Виды и причины развития коксартроза
Причины формирования первичного коксартроза достоверно не установлены. Такая форма заболевания чаще всего сопровождается сопутствующими поражениями позвоночника и коленного сустава, остеохондрозом и гонартрозом.
Вторичный коксартроз сустава бедра является прямым последствием нижепоименованных заболеваний:
- Врожденный вывих бедра;
- Некроз бедренной головки;
- Дисплазия тазобедренного сустава;
- Болезнь Пертеса;
- Воспаления и инфекции в суставах;
- Травмы или переломы.
Степени остеохондрозатазобедренного сустава
На сегодняшний день принято выделять три степени развития остеохондроза ТБС. Каждая из них имеет свои особенности и требует определенного плана лечения, определить который может исключительно лечащий врач, с учетом индивидуальных особенностей пациента и клинической картины заболевания.
Остеохондроз тазобедренного сустава 1 степени
Остеохондроз тазобедренного сустава 1 степени достаточно сложно поддается диагностике в связи со слабовыраженной симптоматикой или вовсе ее отсутствием.
В этот период начинаются дистрофические изменения, определить которые можно с помощью рентгенологического исследования (визуально заметные незначительные наросты по краю тазовой впадины).
Остеохондроз тазобедренного сустава 2 степени
При остеохондрозе тазобедренного сустава 2 степени дистрофические изменения расширяются по площади и затрагивают костную ткань.
Головка бедренной кости подвергается деформации, хрящевая ткань утончается, образуются костные разрастания, зона воспаления расширяет границы.
У пациента наблюдается изменение походки, появление хромоты.
Остеохондроз тазобедренного сустава 3 степени
При остеохондрозе тазобедренного сустава 3 степени дегенеративно-дистрофические изменения приводят к полному разрушению хрящевой ткани сустава, наблюдаются отдельные хрящевые остатки между берцовой и тазовой костью.
При обследовании отмечается замещение хрящевой ткани костными разрастаниями. Диагностируется воспаление и визуально заметный отек.
Когда следует обратиться к врачу
Если после незначительных нагрузок вы ощущаете боль в области тазобедренного сустава – это уже повод обратиться к врачу. Помните, что заболевание носит постепенно прогрессирующий характер, на первоначальных стадиях болевой синдром исчезает после отдыха, поэтому часто пациенты и не обращают на это внимания.
При этом несвоевременное обращение к специалисту приведет не только к развитию новой степени, но и к усилению боли, скованности движений. Чем раньше вы обратитесь к врачу, тем проще пройдет лечение, тем лучше будет его результат. В отдельных случаях на поздних стадиях консервативное лечение не помогает, поэтому больному назначается операция.
В АО «Медицина» (клиника академика Ройтберга) вы можете записаться на прием к квалифицированным докторам с большим стажем работы.
Клиника расположена по адресу 2-й Тверской-Ямской переулок 10.
Симптомы остеохондроза тазобедренного сустава
Симптоматика патологии напрямую связана со степенью развития заболевания.
При остеохондрозе тазобедренного сустава 1 степени наблюдаются такие симптомы, как:
- болевые ощущения после физических нагрузок различной интенсивности, тупого или ноющего характера;
- исчезновение боли после небольшого отдыха.
При остеохондрозе тазобедренного сустава 2 степени принято выделять следующие симптомы:
- усиление болевых ощущений, даже в состоянии покоя;
- возникновение хромоты после подъема тяжестей;
- трудности в сгибании/отведении нижней конечности;
- дискомфорт после длительного пребывания в одном и том же положении;
- незначительное укорочение конечности.
Остеохондроз тазобедренного сустава 3 степени имеет ярко выраженную симптоматику и предполагает:
- регулярные боли сильной интенсивности;
- необходимость использования трости для ходьбы;
- бессонница;
- депрессивное состояние;
- повышенная раздражительность;
- атрофия мышц нижних конечностей.
Шум в голове при инсульте
Инсульт – острое нарушение кровообращения головного мозга. Бывает геморрагическим и ишемическим.
- В первом случае сосуд мозга разрывается – кровь изливается в мозговую ткань. Больной чувствует будто сильный удар по голове, резкую головную боль, теряет сознание и падает. Иная симптоматика зависит от того, какая часть мозга оказалась поражена.
- В основе второго варианта – ишемического инсульта – лежит закупорка просвета кровеносного сосуда тромбом. В результате ткань мозга, которую снабжает кровью этот сосуд, не получает питание – испытывает кислородное голодание. Симптоматика такого состояния самая разнообразная – от легкого нарушения речи, головокружения и некоторого шума в ушах до резкой слабости в конечностях и их паралича.
Инсульт – острое состояние, и чем раньше больному будет оказана качественная медицинская помощь, тем больше шансов, что он быстро восстановится. Однако отдаленные последствия этой патологии имеют место у большинства перенесших ее лиц. Ими являются:
- головная боль;
- головокружение;
- шум в одном или обоих ушах различного характера (гул, пульсация, прострелы, щелканье) и интенсивности.
Один из ведущих методов борьбы с инсультом и его последствиями – профилактика этих заболеваний. Снизить риск их развития гораздо проще и эффективнее, чем потом лечить.
Особенности диагностических мероприятий
Обратиться за квалифицированной медицинской помощью может каждый, при возникновении одного или нескольких симптомов развития заболевания.
Для постановки диагноза необходимо прежде всего обратиться к терапевту. Который даст направление к узконаправленному специалисту (ревматолог/ортопед/хирург).
Первым этапом диагностики является сбор анамнеза и истории болезни пациента. После этого, назначаются инструментальные методы исследования, куда относят такие медицинские манипуляции, как:
- рентгенография;
- ультразвуковое исследование;
- компьютерная/магнитно-резонансная томография.
В целях исключения вероятности наличия сопутствующих заболеваний, пациенту также назначаются лабораторные исследования крови и мочи.
Кроме того, стоит отметить, что для определения имеющейся степени развития патологических процессов, применяются такие методы диагностики, как иммунограмма, тест на ревматоидный фактор.
Диагностика
В рамках диагностики остеохондроза проводится опрос, осмотр пациента, сбор анамнеза, для уточнения диагноза назначаются другие методы.
Инструментальная
При проведении диагностики используются следующие методы:
- рентген;
- МРТ;
- КТ;
- УЗИ;
- артроскопия.
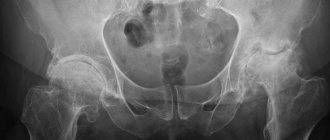
Рентген тазобедренного сустава — один из методов диагностики
Лабораторная (Анализы)
При проведении диагностики применяются общий и биохимический анализы крови, при подозрении на воспалительные процессы проводится анализ синовиальной жидкости.
Лечение остеохондроза тазобедренного сустава
Лечение остеохондроза тазобедренного сустава предполагает комплексную терапию, ключевое назначение которой – восстановление подвижности, а также купирование симптоматики с параллельной профилактикой развития осложнений.
Вне зависимости от диагностируемой степени развития дегенеративно-дистрофического заболевания, лечение в обязательном порядке включает в себя такие направления, как:
- использование медицинских препаратов;
- физиотерапевтическое лечение;
- массаж;
- использование приемов лечебной физической культуры;
- коррекция питания.
Физиотерапевтическое лечение
Физиотерапия способствует уменьшению отечности, а также запускает регенерацию, ускоряя кровообращение в тканях.
При остеохондрозе тазобедренного сустава могут быть назначены такие виды физиотерапевтического лечения, как:
- миостимуляция – использование импульсов электрического тока;
- магнитотерапия – прогревание тканей с использованием магнитного полня;
- фонофорез – комбинирование ультразвукового и медикаментозного воздействия;
- ударно-волновая терапия – стимуляция тканей с применением звуковых волн.
Перечень процедур подбирается с учетом степени остеохондроза и общего состояния здоровья пациента.
Массаж
Назначение массажа позволяет улучшить кровообращение в пораженных тканях и стимулировать ускорение и увеличение объемов выделяемой жидкости, что улучшает подвижность сустава.
Назначение процедуры выполняется исключительно лечащим врачом. Доверять реализацию процедур следует исключительно опытному специалисту.
Курс определяется индивидуальными покзаателями.
Лечебная физкультура (ЛФК)
ЛФК играет особую роль, ведь именно она способствует восстановлению стабильности сустава и снятию мышечного напряжения.
При поражении ТБС рекомендуется регулярно заниматься гимнастическими упражнениями. Комплекс определяется в индивидуальном порядке, инструктором ЛФК на основании рекомендаций лечащего врача.
Все движения при выполнении упражнений должны быть плавными и выполняться с осторожностью. После выполнения комплекса упражнений допускается самомассаж мышц ягодиц и бедра.
Препараты для лечения остеохондроза тазобедренного сустава
Применение препаратов различных групп предполагает достижение таких целей, как:
- устранение болевого синдрома;
- нормализация обеспечения тканей оптимальным количество питательных веществ;
- запуск регенеративных процессов;
- улучшение кровотока;
- снижение нагрузок на пораженный сустав.
При лечении препаратами назначаются такие группы лекарственных средств, как:
- миорелаксанты;
- сосудорасширяющие;
- обезболивающие;
- хондропротекторы;
- НПВС (нестероидные противовоспалительные средства).
Особо важными в лечении принято считать препараты группы НПВС, одним из наиболее эффективных среди которых является «Артрадол».
Хирургическое вмешательство
Радикальный метод лечения показан в ситуации, когда у пациента наблюдаются:
- болевой синдром высокой интенсивности;
- значительное разрушение суставных тканей;
- низкие показатели эффективности консервативной методики.
Патогенез
Кости и суставы отличаются сложной структурой, от их состояния напрямую зависит двигательная активность пациента. Хрящевая ткань амортизируют все движения костей, процесс сопровождается выделением суставной жидкости, которая используется в качестве смазки.
Основной причиной развития остеохондроза кости бедра считается постоянное пребывание в сидячем положении, отсутствие физической активности. Толчком к развитию разрушения суставов могут послужить постоянные нагрузки на них, микротравмы и т. д. В результате в тканях развиваются аэробные/анаэробные реакции окисления.
На следующем этапе наблюдается снижение числа белково-полисахаридных комплексов в хрящах, на фоне патологического процесса происходит снижение их эластичности, иссушение, растрескивание. В результате повышается нагрузка на субхондральный отдел, нарушается целостность костных тканей.
На фоне происходящих изменений активизируется выработка костей, что приводит к образованию остеофитов в наименее нагруженных участках.
Костные наросты способствуют снижению нагрузки на суставные ткани, но оказывают раздражающее воздействие на синовиальную оболочку. Развитие застойных процессов приводят к атрофии мышц, в результате даже незначительная нагрузка приводит к образованию воспалённого тазобедренного сустава. Дальнейшее развитие остеохондроза грозит снижением двигательной активности.
Особенности питания
Соблюдение основ диетического питания при комплексном лечении помогает снизить нагрузки на пораженную нижнюю конечность и снять воспаление, улучшая питание пораженных тканей.
Ежедневный рацион рекомендуется расширить и обогатить такими продуктами питания, как:
- орехи и семечки;
- рыба и морепродукты;
- молочные и кисломолочные продукты;
- цитрусовые;
- цельнозерновые продукты питания.
При желании достигнуть максимально положительного результата в лечении остеохондроза тазобедренного сустава, следует ограничить потребление крепкого чая/кофе, а также продуктов быстрого приготовления и хлебобулочных изделий. От пагубных привычек (употребление алкоголя и курение) следует отказаться вовсе.
Лечение шумов в голове в пожилом возрасте
Принципы лечения шума в голове у пожилых людей напрямую зависят от того, какое заболевание их вызвало. При частичной либо полной потере слуха, сопровождающейся тиннитусом, единственный эффективный метод – ношение слухового аппарата. При патологии височно-челюстного сустава – оперативное вмешательство по коррекции имеющейся проблемы. При ятрогенной (медикаментозной) природе заболевания – отмена провоцирующих шум препаратов или снижение их дозировок, а при невротической – облегчение состояния человека может отмечаться после психотерапии.
Иногда лечение комплексное – включает в себя прием больным медикаментов, физиопроцедуры, народные средства.
Препараты
Больному могут быть назначены препараты следующих групп:
- антибактериальные;
- сосудистые;
- антидепрессанты;
- противотревожные.
Физиотерапия
Не является самостоятельным методом лечения, поскольку эффективность ни одного из методов не доказана масштабными исследованиями. Тем не менее, в составе комплексной терапии ряда заболеваний, проявлением которых является тиннитус, физиолечение показало свою эффективность. Пациенту могут быть назначены:
- электрофорез;
- лазерная терапия;
- магнитотерапия;
- массаж;
- лечебная физкультура.
Народные методы
Шум в голове у пожилых людей можно облегчить, используя в составе комплексного лечения методы народной медицины. Важно понимать, что они должны дополнять медикаментозную и иные виды терапии, а не заменять их – только так вы сможете добиться положительного эффекта и не запустить болезнь.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Рецепты:
- 500 мл банку наполнить вымытыми головками клевера, залить водкой, настаивать в течение двух недель в темном месте. Принимать по 1 ст. л. в день после еды;
- 1 ст. л. ягод калины перетереть с медом, употреблять по утрам натощак;
- перемешать в пропорции 1:1 мед и сок лука репчатого. Принимать 3 раза в день через час после приема пищи.
Профилактика
К профилактическим мероприятиям, позволяющим предотвратить возникновение болезни или снизить вероятность ее осложнений, принято относить:
- сбалансированное питание;
- систематическое выполнение гимнастических упражнений;
- отказ от вредных привычек;
- исключение вероятности переохлаждения;
- контроль оптимальных показателей массы тела;
- своевременное лечение заболеваний различного типа;
- систематические профилактические медицинские осмотры.
Длительное течение дегенеративно-дистрофических процессов без должного лечения может привести к развитию хромоты и инвалидизации пациента.
Помните, ведение здорового образа жизни, коррекция рациона ежедневного питания и систематическое посещение лечащего врача – залог эффективной профилактики развития заболевания.