Лечебная физкультура (ЛФК) является одним из главных методов немедикаментозного лечения остеоартрита тазобедренного сустава (коксартроза). Она помогает облегчить болевой синдром и оптимизировать функциональную активность пораженного сустава. Устранить дегенеративные изменения ЛФК не способна, но может серьезно улучшить качество жизни пациента.
Выделяют 3 степени тяжести остеоартрита тазобедренного сустава (ТБС). Для каждой стадии можно использовать одинаковые упражнения, с той разницей, что в тяжелых случаях нужно снижать интенсивность нагрузки и амплитуду движения.
Лечебную гимнастику при коксартрозе назначает травматолог или ортопед, а уже непосредственно индивидуальную программу занятий разрабатывает врач ЛФК. Он же и работает с пациентом в этом направлении.
Причины коксартрита
Развитие артрита тазобедренного сустава может спровоцировать широкий спектр факторов, к которым относится:
- травма таза, нижних конечностей или конкретно тазобедренного сустава (например, вывих или подвывих, перелом головки бедра);
- врожденные или приобретенные аномалии строения опорно двигательного аппарата (дисплазия тазобедренного сустава, плоскостопие, рахит, болезнь Пертеса);
- наследственная предрасположенность (в частности, для ревматоидного и псориатического артрита);
- перегрузка тазобедренного сустава (у бегунов, тяжеловесов и других профессиональных спортсменов, а также лиц с избыточной массой тела и представителей “стоячих” профессий);
- заболевания позвоночника (лордоз, кифоз, сколиоз и другие);
- проблемы с кровообращением в области тазобедренного сустава;
- инфекционные заболевания (специфические — например, костно-суставной туберкулез, бруцеллез, боррелиоз, гонорея, сифилис, гепатит и общие — например, хламидиоз, другие мочеполовые и кишечные инфекции, флегмона, остиомиелит, фурункулез, отит, тонзиллит, пневмония);
- гормональные изменения и нарушения, связанные со сбоями в работе эндокринной системы, климаксом;
- возрастные изменения в суставах;
- неправильное питание и другие факторы, которые вызывают в организме дефицит витаминов и минералов;
- нарушения обмена веществ (сахарный диабет, подагра, гемохроматоз);
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка и прочие);
- злоупотребление алкоголем, кофе;
- неблагоприятная экологическая обстановка или условия работы;
- частые переохлаждения (общие или конкретно в области таза и конечностей нижнего пояса);
- укусы животных и насекомых;
- болезни нервной системы, частые или хронические стрессы.
Виды коксартрита
В зависимости от симптомов и причин, артриты тазобедренного сустава принято классифицировать следующим образом:
- Ревматоидный артрит
. Это системное заболевание, при котором собственные иммунные клетки атакуют его хрящую и костную ткань. При РА поражения тазобедренного сочленения обычно симметричны (затрагивают оба сустава), нередко сопровождаются воспалением и других суставов. Болезнь резко обостряется при стрессе, аллергии, перегреве или переохлаждении, физических и эмоциональных перегрузках. Это хроническое заболевание, которое требует пожизненного лечения и контроля. - Реактивный артрит
. Всегда возникает вследствие инфекции — острой или хронической (например, тонзиллит, цистит и так далее). Чаще всего реактивный артрит тазобедренного сустава вызывает восходящие инфекции мочеполовых путей, реже — нисходящие, кишечные. К возбудителям заболевания относятся: уреаплазмы, сальмонеллы, хламидии, микоплазмы, дизентерийная палочка. Особенно распространен реактивный артрит среди мальчиков и мужчин со сниженным иммунитетом, в анамнезе которых имеются недавно перенесенные инфекции. Острую фазу болезни нужно купировать быстро — в противном случае она может непоправимо разрушить сустав или его часть, а также перейти в хроническую форму. - Посттравматический артрит
. Травмы могут быть открытыми и закрытыми, единичными или повторяющимися. Спортивные, бытовые, профессиональные травмы, а также нарушения в работе сустава и мягких тканей, вызванные хирургическим вмешательством, требуют немедленного лечения. Этот вид болезни наиболее непредсказуем — изменения и боли при артрите тазобедренного сустава вследствие травмы могут нарастать годами, а могут быстро прогрессировать в течение 2-3 недель. - Подагрический артрит
. Хроническая форма артрита, связанная с отложением солей мочевой кислоты в суставах. Эти кристаллики травмируют хрящевую выстилку и мягкие ткани при движении, вызывая их постоянное раздражение и воспаление. Болезнь требует пожизненного лечения с соблюдением диеты. - Псориатический артрит
. Возникает как вторичное воспалительное заболевание на фоне псориаза (обычно — запущенного). Поражает не только тазобедренные, но и другие суставы (полиартрит). - Дегенеративно-дистрофический артрит
, который также называют
артрозо-артритом
. Появляется вследствие износа синовиального хряща. При отсутствии здорового скольжения и амортизации в суставе возникает хроническое воспаление суставной сумки, которое сопровождается деформацией сустава и появлением остеофитов (костных выростов), которые препятствуют движению в сочленении. Врачи связывают его с нарушением здоровых обменных процессов в хрящевой ткани, а также с эндокринными патологиями.
Артрит голеностопного сустава
Артрит голеностопного сустава
— острое воспалительное заболевание хрящевой ткани сустава, синовиальной оболочки и околосуставной сумки. Голеностопный сустав часто поражается артритом из-за очень высокой статической или динамической нагрузок. Чаще всего артриты атакуют молодых людей, что значительно снижает качество жизни и влияет на трудоспособность.
Симптомы появляются внезапно и быстро нарастают. Ходьба и сгибание стопы сопровождаются сильной болью, лодыжки отекают, возникает покраснение кожи и местное повышение температуры. Из-за отека и болевого синдрома человеку с артритом сложно совершать любые движения в голеностопе, резко ограничивается их амплитуда. Также возможно общее недомогание, как реакция на воспалительный процесс: рост температуры тела, слабость, ломота.
Артрит голеностопного сустава может развиться в результате травмы, когда повреждаются околосуставные связки и мышцы, и возникающее воспаление распространяется на элементы сустава. В этом случае развивается вторичный артрит. Не менее частой причиной является перенесенное инфекционное заболевание и ассоциированное с ним снижение иммунитета. Бывает и так, что артрит поражает голеностоп на фоне системных заболеваний соединительной ткани или нарушений обмена веществ. Предрасполагающие факторы — несбалансированное питание, лишний вес, вредные привычки.
Независимо от причины, артрит — всегда острый процесс с ярко выраженной симптоматикой. Его достаточно просто предположить, осмотрев пациента и услышав характерные жалобы. Окончательно диагноз подтверждается на ультразвуковом исследовании , которое обнаруживает жидкость в суставе и воспалительные изменения. В некоторых случаях может потребоваться проведение МРТ.
При сильном отеке достаточно распространен такой метод исследования, как диагностическая пункция. Это введение иглы в полость сустава и забор внутрисуставной жидкости для изучения её состава и происхождения. Несмотря на диагностическую ценность исследования, без крайней необходимости его следует избегать. При введении иглы в полость сустава происходит дополнительная травматизация околосуставной сумки и синовиальной оболочки, в будущем это может привести к повторным артритам. Кроме того, в таком суставе с большей вероятностью в дальнейшем может развиться артрит.
Пациенты с артритом голеностопного сустава обычно сразу обращаются в доктору. В качестве лечения назначаются противовоспалительные средства, снимающие остроту состояния, отечность сустава и болевой синдром. Это знакомые всем препараты: ибупрофен, диклофенак, мелоксикам, кетопрофен. Дополнительно могут быть рекомендованы обезболивающие инъекции, блокады, физиотерапия — ультрафиолетовое облучение, электрофорез, парафинотерапия.
Острый процесс купируется за несколько дней, и многие прекращают лечение сразу, как только уходит боль. Это самая частая и опасная ошибка! Ведь на этом лечение артрита не заканчивается, а начинается следующий, не менее важный этап — реабилитация. Если не заниматься восстановлением, то острый артрит может перейти в хроническую форму. Это влечёт за собой не только повторные обострения, но и риск, что в будущем на месте артрита возникает артроз — необратимое повреждение сустава.
Поэтому после купирования острых симптомов самое время обратиться в Центр доктора Бубновского. Регулярные занятия в Центре — наиболее эффективный способ лечения и профилактики последствий артрита. Здесь работают опытные и высококвалифицированные врачи-кинезитерапевты, использующие методику активного восстановления — кинезитерапию доктора Бубновского.
Прежде чем назначить лечение, доктор проводит обследование — мануальный осмотр, специальные двигательные тесты, миофасциальную диагностику, изучает МРТ-снимки сустава и определяет необходимый объём и вид нагрузок. На основе этих данных для пациента составляются подходящие ему комплексы упражнений и планы занятий.
Для большей безопасности и эффективности реабилитации в залах кинезитерапии установлены многофункциональные тренажёры Бубновского. Их конструкция избавляет сустав от избыточного сжатия и напряжения, поэтому выполнение упражнений безболезненно и комфортно для пациента.
Пациенты с артритом голеностопного сустава обычно сразу обращаются в доктору. В качестве лечения назначаются противовоспалительные средства, снимающие остроту состояния, отечность сустава и болевой синдром. Это знакомые всем препараты: ибупрофен, диклофенак, мелоксикам, кетопрофен. Дополнительно могут быть рекомендованы обезболивающие инъекции, блокады, физиотерапия — ультрафиолетовое облучение, электрофорез, парафинотерапия.
Правильные двигательные нагрузки стимулируют кровоток, отток лимфы и дренирование сустава. Хорошая микроциркуляция обеспечивает питание суставных хрящей, восстанавливается скольжение суставных поверхностей. Кроме того, укрепляются мышцы и улучшается эластичность связок. Это хорошая профилактика травматизма, и, как следствие, артритов и артрозов.
Дополнительно применяется локальная криотерапия. В результате полностью восстанавливается структура и функция сустава без последствий и осложнений.
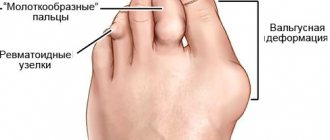
Признаки артрита тазобедренного сустава
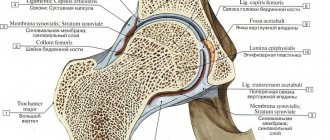
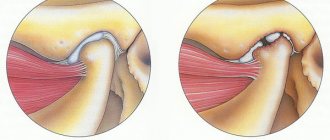
Симптомы артрита тазобедренного сустава и артроза очень похожи. Чтобы их различать, важно понимать механизм деструктивных изменений при этих заболеваниях. При артрозе суставная жидкость вырабатывается в недостаточном количестве, из-за чего поверхность синовиального хряща начинает стираться, растрескиваться и терять амортизационные свойства. Симптомы артрита тазобедренного сустава вызваны тем, что синовиальная жидкость, напротив, вырабатывается в избытке. Это проявляется в отеках, воспалительном процессе, плохом кровообращении и питании хряща. Влияет вид заболевания и на характер болей при артрите тазобедренного сустава и артрозе. При артрозе они возрастают после физических нагрузок, в т.ч. статических, обезвоживания, а при артрите — в состоянии покоя, особенно, по утрам.
Важно при обнаружении первых признаков тазобедренного артрита обратиться к врачу
К “классическим” признакам артрита тазобедренного сустава относится:
- острая боль при ходьбе, резких произвольных движениях и пульсирующая, распирающая или простреливающая — в спокойном состоянии;
- боль при артрите тазобедренного сустава может отдавать в бедро, колено, внешнюю часть бедра, ягодицу или паховую область;
- скованность (как будто сустав “обложило”), которая сохраняется до разминки, ухудшение подвижности в суставе, онемение, регулярный хруст при резких движениях;
- хромота, осторожное наступание на ногу и другие нарушения походки;
- покраснение и горячность кожи над суставом;
- мышечная слабость (дрожь в ногах, подергивания мышц);
- позднее появляется заметный отек и деформация сустава;
- мышечная дистрофия, укорочение больной конечности наблюдаются на поздних стадиях болезни или при туберкулезном артрите.
Игнорировать симптомы и лечение артрита тазобедренного сустава нельзя — это чревато некротическими процессами в кости с разрушением сустава, тяжелыми заболеваниями коленных сочленений, нагрузка на которые возрастает, и бурситами (воспалительными процессами в синовиальных сумках).
Почему необходима лечебная физкультура:
- Помогает снизить выраженность болевого синдрома.
- Улучшает подвижность пораженного сустава и предотвращает образование контрактуры. Индивидуально подобранная программа позволяет разработать тазобедренный сустав и восстановить полную амплитуду движений.
- Увеличивает силу мышц, окружающих сустав. Это очень важный момент, поскольку мышцы могут взять на себя часть нагрузки и обеспечить стабильность сустава.
- Ускоряет восстановление. Физическая активность позволяет скорее вернуться к повседневным делам, что важно для социальной реабилитации.
- Помогает скорректировать патологические паттерны движения, которые еще больше способствуют разрушению сустава.
Кроме того, ЛФК — важный этап восстановления после операции по замене ТБС. Если пациент в силу каких-либо причин не сможет выполнять упражнения, это является противопоказанием к эндопротезированию.
С чего начинать ЛФК?
Занятия лечебной физкультурой при коксартрозе лучше начинать с нагрузок низкой интенсивности:
- Ходьба. Размеренная ходьба в удобном темпе на свежем воздухе благоприятно сказывается не только на физическом состоянии, но и на настроении пациента. Для тех, кто испытывает проблемы с координацией движений, можно использовать беговые дорожки в спортивном зале.
- Занятия на велотренажере. Велотренажер хорош тем, что, во-первых, может использоваться в домашних условиях, а во-вторых, регулирование нагрузки позволяет медленно и постепенно увеличивать силу мышц.
- Занятия в бассейне. Упражнения в воде позволяют разгрузить сустав и увеличить амплитуду движения.
Упражнения для укрепления мышц
В комплекс ЛФК обязательно должны включаться упражнения, направленные на увеличение силы мышц. Это поможет уменьшить нагрузку на сустав и улучшить равновесие. Силовые нагрузки выполняются не чаще 2 раз в неделю. Комплекс определяет врач, исходя из состояния пораженного сустава.
Упражнения на растяжку ТБС
Данные упражнения проводят для улучшения подвижности сустава и восстановления амплитуды его движения. Обычно их назначают при коксартрозе 2-й стадии и выше. Рекомендуется выполнять каждый день. Такие занятия не только восстановят объем движения, но и улучшат способность к передвижению.
Упражнения для координации движения и улучшения равновесия
Упражнения помогают снизить риски падения, придают уверенность во время передвижений, а также позволяют скорректировать патологические позы, которые неизбежно возникают при болях в крупных суставах.
Аэробные нагрузки
Аэробные нагрузки, или кардионагрузки, представляют собой интенсивные тренировки, при которых происходит существенное учащение пульса. Такие упражнения полезны для повышения толерантности сердечно-сосудистой системы и поддержания общей физической формы. Пациентам с остеоартритом тазобедренного сустава необходимо соблюдать осторожность во время таких занятий, особенно при выраженной стадии заболевания. В рамках тренировки можно использовать быструю ходьбу, занятия на велотренажере или плавание.
Аэробные нагрузки способствуют потере лишнего веса, что очень важно для пациентов с коксартрозом. При уменьшении массы тела всего на 4 % выраженность болевого синдрома снижается на 25 %. А уменьшение веса более чем на 20 % помогает наполовину снизить интенсивность боли.
Стадии артрита тазобедренного сустава
Выделяют 3 стадии коксартрита:
- 1 стадия
артрита тазобедренного сустава. Боль может отсутствовать, нездоровье сустава можно заметить по незначительным проявлениям — например, дискомфорт при движении, хруст, утренняя скованность. После разминки сустав функционирует нормально и не доставляет проблем при непродолжительной ходьбе. Дискомфорт при артрите тазобеденного сустава 1 стадии может полностью уходить и возобновляться после длительного пребывания в одной позе, подъема по лестнице и т.д. - 2 стадия
артрита тазобеденного сустава. Появляется или усиливается боль в сочленении, которая сохраняется в течение продолжительного времени. Сустав болит по ночам и утром, может влиять на качество сна. При артрите тазобедренного сустава 2 стадии появляются изменения походки (особенно при усталости), снижается выносливость пораженной конечности. Могут возникать непроизвольные спазмы. Часто наблюдаются отеки. - 3 стадия
артрита тазобедренного сустава. Боли донимают пациента практически постоянно, при этом болевой синдром охватывает все бедро. Амплитуда движений в суставе сильно ограничена, мышцы истончаются. Заметна хромота, вызванная воспалением и даже укорочением конечности (у каждого 10-го пациента) из-за деформации сустава. В этой ситуации лечение, как правило, требует хирургического вмешательства.
Лечение артрита тазобедренного сустава
Артрит ТБС лечат комплексно, а его хронические формы — последовательно и пожизненно. Лечение артрита тазобедренного сустава подразумевает фармако- и физиотерапию, использование ортопедических приспособлений, лечебную физкультуру. В запущенных случаях, когда медикаментозное лечение артрита тазобедренного сустава не помогает, врач может назначит операцию по протезированию.
Медикаментозное лечение артрита тазобедренного сустава
В лечении артрита тазобедренного сустава препаратами применяются лекарства для обезболивания, снятия воспаления, улучшения питания ткани и улучшения регенерации тканей.
Медикаментозное лечение способствует снятию воспаления и улучшению регенерации
К препаратам для лечения артрита тазобедренного сустава относятся:
- Нестероидные препараты (НПВП)
— снимают боль и воспалением. Это нимесулид, парацетамол, мелоксикам, ибупрофен, кетопрофен и другие. - Стероидные (гормональные) препараты
— радикально снижают воспаление и боль, если НПВП оказываются неэффективны. Это преднизолон и метилпреднизолон, гидрокортизон, мазипредон, триамцинолон. - Цитостатические и иммунодепрессивные средства
. Хотя они обладают в первую очередь противоопухолевым эффектом, их применяют при ревматоидном артрите. Это сульфасалазин, метипред, метотрексат, циклоспорин. - Анальгетики
. Дексалгин, аскофен, индометацин, мовалис используются для обезболивания при артрите ТБС. Также можно применять мази и гели — никофлекс, вольтарен, диклофенак, фастум-гель и другие. - Хондропротекторы
— для лучшей регенерации хрящевой ткани. Это артракам, артракам, алфлутоп, терафлекс, артра.
При инфекции препараты для лечения артрита тазобедренного сустава подбираются индивидуально для конкретного возбудителя — это может быть ровамицин, цефалоспорины и другие.
Физиотерапия при артрите тазобедренного сустава
На ранних стадиях артрита ТБС (1-2-я) главную роль наравне с медикаментами играет физиотерапия. Наиболее эффективны следующие методики лечения артрита тазобедренного сустава:
- фонофорез;
- электрофорез;
- ультразвуковая терапия;
- магнитотерапия;
- ударно-волновая терапия;
- гирудотерапия;
- миостимуляция;
- озонотерапия;
- радоновые, грязевые ванны;
- парафиновые аппликации.
Физиотерапия при артрите тазобедренного сустава является эффективной методикой лечения
После вывода болезни из острой фазы для устранения симптомов артрита тазобедренного сустава применяется:
- мануальная терапия;
- массаж;
- лечебная физкультура (ЛФК при артрите тазобедренного сустава)
- механическая тракция (вытяжение) сустава, мышц и связок.
Хирургическое лечение артрита тазобедренного сустава
В лечении артрита тазобедренного сустава преимущественно используются малоинвазивные методики — к примеру, пункция (прокол, при котором из суставной сумки выводят лишнюю жидкость).
На поздних стадиях болезни может потребоваться синовэктомия и эндопротезирование. Синовэктомия — это полное или частичное иссечение оболочки сустава, которое проводят при аутоиммунных, инфекционных и дистрофических заболеваниях ТБС. Если это необходимо, утраченную ткань восполняют протезами.
Эндопротезирование сустава связано с полной или частичной заменой головки тазобедренной кости. Часто это единственный способ вернуть суставу подвижность, а пациенту — возможность снова безболезненно передвигаться. Реабилитация после хирургического лечения артрита тазобедренного сустава, как правило, занимает 3 месяца — все это время необходимо передвигаться на костылях.
Гимнастика при артрите тазобедренного сустава
Гимнастика при артрите тазобедренного сустава выполняется преимущественно, лежа на спине или на животе. На первых порах желательно наблюдение инструктора. Вот пример короткой комплекса ЛФК при артрите тазобедренного сустава, который поможет сдерживать заболевание:
- Встаньте ровно. Плавно выполняйте круговое движение ногой, не перегружая сустав. Повторите 8 раз. Затем сделайте мягкие поочередные махи ногами из того же положения.
- Встаньте ровно и упритесь руками в столешницу или другую поверхность. Делайте неглубокий полуприсед и выпрямляйтесь. До 10 раз. Упражнения при артрите тазобедренного сустава выполняйте без резких движений.
- Встаньте ровно и плавно приподымитесь на носках, ощущая, как напрягаются мышцы бедра. Мягко опуститесь на всю стопу.
- Лягте на спину, ноги на полу. Возьмите ногу под коленом обеими руками и постарайтесь постепенно подтянуть колено к животу. 7-10 раз.
- Лежа на спине, согните ноги в коленях и уложите их сначала в одну сторону, а затем в другую. 7-10 раз.
- В щадящем режиме выполните упражнение “велосипед”. Примерно 1 минута, до появления усталости — гимнастику при артрите тазобедренного сустава не нужно делать через силу.
Желаем здоровья Вашим суставам!
Images designed by Freepik
При остеоартрозе тазобедренных суставов нужно обязательно ежедневно выполнять специальные упражнения. Эти упражнения укрепляют сам хрящ, которому для нормального питания необходимо движение. Регулярное занятие лечебной физкультурой должно превратиться из неприятной обязанности в полезную привычку, что является наилучшим способом сохранения нормальной функции суставов. Заниматься нужно не менее 30–40 мин. в день, лучше это время разделить на несколько раз по 10–15 мин. Заметный эффект наступает уже через 2–3 мес. — уменьшается боль, повышается жизненный тонус.
Упражнения для больных остеоартрозом тазобедренных суставов
При остеоартрозе тазобедренных суставов упражнения не надо делать через боль, к ним лучше приступить после приема обезболивающих средств. Интенсивность занятий и частота повторений определяются выраженностью боли в суставах. Энергичные движения противопоказаны. Возрастных ограничений для физических занятий нет. Следует помнить, что помимо положительного эмоционального заряда физическая нагрузка способствует также укреплению сердечно-сосудистой системы и костной ткани. Объем движений следует увеличивать постепенно. Главный принцип — частое повторение упражнений в течение дня по несколько минут. Упражнения нужно выполнять медленно, плавно, постепенно увеличивая объем движений. При этом лучше сосредоточиться на больном суставе, думать о том, как во время движений кровь притекает к суставу, приносит с собой питательные вещества, которые при расслаблении конечности питают хрящ, а при движениях выдавливаются в суставную полость, обеспечивая хорошую «смазку» суставу. У большинства больных эти упражнения не вызовут усиления боли в суставах. Если, однако, значительная боль продолжается более чем через 20 минут после выполнения упражнений, то надо уменьшить число повторов до 5 упражнений за один раз, потом постепенно увеличивать их число до 15, когда позволит самочувствие.
Комплекс упражнений №1
Лежа на спине
- Обе ноги сгибаются в коленных суставах до максимума, стопы не отрываются от пола. В таком положении колени разводятся в стороны и снова сводятся. Стараться постепенно увеличивать амплитуду движений. Повторить 10–15 раз.
- Упражнение «ножницы». Ноги выпрямлены. Одна нога отрывается от пола и совершает движения из стороны в сторону с максимально возможной амплитудой. При этом стараться не сгибать ногу в коленном суставе. То же самое повторяется другой ногой. При хорошей тренированности можно совершать движения одновременно двумя ногами. Повторить 10 раз.
- Отрываем выпрямленную ногу от пола на максимально возможную высоту, затем ногу опускаем. Повторить 10 раз одной ногой, затем сменить ногу.
Сидя на стуле
- Постараться в наклоне туловища вперед коснуться руками кончиков пальцев стоп, затем выпрямиться. Повторить 10 раз.
Стоя
- Одна нога стоит на невысокой подставке (ступеньке), рукой опираемся о стол. Другой ногой совершаем махи вперед и назад, постепенно увеличивая амплитуду. Позже добавляются движения ногой в сторону. Повторить 15 раз.
Комплекс упражнений №2
Стоя
- Активное сгибание в тазобедренном, коленном и голеностопном суставах.
- Перекатывание мяча вперед и назад стопой одной ноги, в то время как другая нога сохраняет равновесие.
- Присаживание и вставание с медицинского мяча. При этом осуществляется содружественная тренировка мышц тазобедренного сустава, координирование напряжением мышц туловища и нижних конечностей.
Лежа на спине
- Ноги прямые. Руки вдоль туловища. Выполняются сгибание и разгибание стоп (8–12 раз).
- Ноги прямые. Выполняется поочередное сгибание ног в тазобедренных и коленных суставах с подтягиванием колена к животу (8–10 раз).
- Ноги согнуты в коленях, руки под ягодицами. Выполняется поочередное разгибание ног (нога на весу) в коленных суставах в медленном темпе (4–8 раз).
- «Самовытяжение». Ноги прямые. Выполняется отведение правой (левой) руки, левой (правой) ноги в стороны с потягиванием за рукой и пяткой на вдохе. Стопа в положении сгибания.
- Ноги прямые на ширине плеч. Выполняются внутренняя и наружная ротации стоп с напряжением.
- Ноги прямые. Выполняется отведение прямой ноги в сторону (4–8 раз).
- Ноги согнуты. Опираясь на стопы, поднимать таз (4–8 раз).
- Ноги согнуты. Стопы и колени вместе. Развести колени с напряжением мышц (4–8 раз). Стопы на месте.
- Повторить «самовытяжение». Ноги согнуты в коленях. Руки прямые. Ладони прижаты к полу. Выполнить подъем головы (4–8 раз).
Лежа на животе
- Руки под подбородком. Поочередное разгибание в тазобедренных суставах прямых ног, когда живот прижат к полу (6–8 раз).
- Ноги согнуты в коленях (колени на ширине плеч). Выполняется скрещивание коленей с напряжением мышц. Удерживать это положение 2–3 секунды (10–12 раз).
- Ноги прямые. Кисти у плеч. Потягивание за правой (левой) рукой вперед и левой (правой) ногой с максимально возможной амплитудой (6–10 раз).
Стоя у опоры
- Имитируется ходьба на месте, не отрывая носки ног (10–12 раз).