- Лечение артроза коленного сустава: Цели аутологичной трансплантации хондроцитов
- Кому подходит подобное лечение артроза коленного сустава?
- Методики восстановления суставного хряща
- Врач какого профиля проводит аутологичную трансплантацию хрящевых клеток?
- Насколько успешно будет лечение артроза путем пересадки хондроцитов?
- Что происходит перед операцией?
- Как проходит артроскопическая трансплантация хондроцитов?
- Какой вид анестезии получает пациент во время хирургического лечения артроза коленного сустава?
- Будет ли болеть колено после операции?
- Условия размещения в Геленк Клинике
- На что нужно обратить внимание после операции?
- Сколько стоит лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов?
- Подходит ли мне этот метод?
- Как записаться на прием и на саму операцию иностранному пациенту?
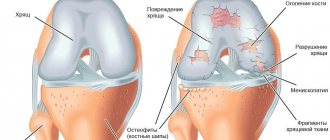
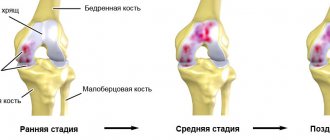
Болезненный износ суставного хряща коленного сустава объясняестся несколькими факторами: артрит, артроз, травмы с деформациями костей либо хрящевых структур, нарушение обмена веществ, а также подагра или гемохроматоз. © bilderzwerg @ fotolia Артроз (износ) суставного хряща — это самое известное суставное заболевание. Одной из наиболее распространенных форм болезни является артроз коленного сустава — патология, являющаяся причиной хронической боли, а также ограниченности в движениях больного. На протяжении нескольких лет скользящая поверхность суставного хряща постепенно снашивается, в связи с чем медленно теряет свои исходные свойства. Так как у хрящевой ткани отсутствуют нервные окончания (ноцицепторы), травмы колена становятся ощутимы лишь тогда, когда дефект достигает костного слоя, находящегося под суставным хрящом.
Аутологичная трансплантация хондроцитов или, другими словами, трансплантация хрящевых клеток, — это инновационное хирургическое лечение артроза коленного сустава, целью которого является исправление деформаций хряща при помощи собственных хрящевых клеток. Успешное лечение артроза коленного сустава по данной методике проводят лишь несколько специалистов по лечению заболеваний колена в Германии. Д-р Баум является первым хирургом в мире, который выполнил артроскопическую трансплантацию суставного хряща. Кроме того, он является одним из разработчиков данной методики лечения артроза коленного сустава, который регулярно проводит обучение новых специалистов.
Кому подходит подобное лечение артроза коленного сустава?
Метод трансплантации хрящевой ткани как лечение артроза коленного сустава подходит не каждому пациенту. На прогрессирующей стадии заболевания данная методика уже не принесет желаемого результата. В таких случаях хирурги Геленк Клинки в г. Фрайбург порекомендуют больному суставосохраняющее частичное протезирование либо полное эндопротезирование коленного сустава. Успешное проведение аутологичной трансплантации хондроцитов зависит от следующих факторов:
- стабильность колена, неповрежденность крестообразных и боковых связок
- прямая ось сустава без деформаций (напр. вальгусная или варусная деформация ног)
- отсутствие суставной мыши (фрагменты ткани, образующиеся вследствие дефектов суставного хряща)
- хотя бы частичное сохранение менисков
- повреждения хряща только на одной из двух суставных поверхностях
Обычными показаниями к трансплантации хрящевой ткани (хондроцитов) называют локальные травмы суставного хряща в колене.
Каковы идеальные условия для выполнения аутологичной трансплантации хондроцитов?
- Возраст пациента от 15-ти до 55-ти лет
- Размер дефекта до 10 см.2 при наличии здоровых участков хряща
- Стабильность коленного сустава, не нарушенная структура связок
- Отсутствие чрезмерных нагрузок на колено, в частности из-за лишнего веса
Как правило эта методика подходит людям в возрасте до 55-ти лет. Однако решающим фактором в данном случае является не биологический, а календарный возраст пациента. Иногда, при наличии всех необходимых показаний, трансплантация хрящевой ткани проводится и больным, которым уже за 65. Для того чтобы с точностью сказать, подходит ли данное хирургическое вмешательство именно Вам, специалистам нашей ортопедической клиники необходимы рентгеновские симки, а также МРТ колена. Зачастую, только во время операции хирург принимает решение касательно окончательной методики лечения: иногда пациенту достаточно и частичного эндопротезирования, а иногда, для восстановления подвижности необходимо выполнить пересадку хрящевой ткани.
Если врачи смогут установить, что аутологичная трансплантация хондроцитов не имеет смысла, Вам будут предложены такие способы лечения артроза, как например, частичное протезирование при помощи надколеннико-бедренного протеза HEMICAP, протезирование по Repicci либо полное эндопротезирование.
Хондропластика коленного сустава: кому она поможет?
Травмы, избыточные физические нагрузки, нарушение обмена веществ, наследственность и другие причины могут серьёзно повлиять на состояние хряща в коленном суставе. При выявлении повреждений и дефектов хряща в этой области может помочь хондропластика. Подробнее об этом виде хирургического вмешательства мы попросили рассказать врача – травматолога-ортопеда высшей категории «Клиники Эксперт» Иркутск Алексея Юрьевича Красовского.
— Алексей Юрьевич, что такое хондропластика коленного сустава?
— Это пластическая операция, проводимая с целью замещения дефектов хряща в суставе. Она может выполняться как с использованием аутоткани (собственной ткани пациента), так и с помощью биполимерной плёнки.
Хондропластика помогает пациентам, у которых имеется дефект нагружаемой поверхности хряща, артроз второй, третьей степени, но при этом сохранён объём движений.
— Какие бывают виды хондропластики коленного сустава? В чём их отличие?
— Хондропластика на современном этапе проводится эндоскопическим путём, т. е. при помощи артроскопии. Существует, как правило, три основных вида артроскопической хондропластики коленного сустава.
1) Абразивная хондропластика коленного сустава – что это такое? Это когда при проведении артроскопической операции удаляются патологические участки хряща, которые подвижны, создают конфликт в суставе и дальше разрушают суставной хрящ. Во время этой операции происходит как удаление патологических очагов, так и стабилизация края хряща, что позволяет предотвратить дальнейшее его разрушение.
Следующий этап – это так называемый микрофрактуринг, или туннелизация зон дефектов хряща. Хирург формирует перфорационные отверстия при помощи спицы диаметром 1,8 – 2 мм или специального инструмента (шила для микрофрактуринга). При этом из костного мозга выходят мезенхимальные клетки. Это клетки красного костного мозга, которые заполняют дефекты и способствуют росту волокнистого хряща.
Второй момент – использование в абразивной хондропластике искусственных коллагеновых мембран. На микрофрактурированную поверхность хряща (в зонах туннелизации) накладывают коллагеновую мембрану. Её приклеивают при помощи фибринового клея или пришивают специальным швом. Таким образом обеспечиваются идеальные условия для получения стволовых клеток и последующего восстановления хряща. Т. е. из туннелизационных (или микрофрактурированных) отверстий выходят мезенхимальные клетки и под этой коллагеновой мембраной начинает расти хрящ.
2) Следующий вид – мозаичная хондропластика коленного сустава. Её суть в следующем. При помощи специальной технологии через небольшой разрез (либо дополнительные эндоскопические порты) из ненагружаемой зоны берётся столбик хряща вместе с участком кости, и одновременно берётся такой же участок в зоне, где имеется дефект. После этого они меняются местами. Т. е. костно-хрящевой столбик из ненагружаемой зоны, где хрящ удовлетворительной толщины, переносится в зону, где имеется дефект. А столбик из зоны дефекта переносится в ненагружаемую зону. Так полученные ткани в виде мозаики пересаживаются в повреждённую область. В итоге восстанавливаются суставные поверхности, и человек избавляется от болей.
3) Есть ещё методика, в которой сочетаются мозаичная хондропластика и коллагеновая мембрана. Есть диссертации, подтверждающие, что применение комбинированных методик даёт больший эффект. Однако отдалённые результаты говорят о том, что использование как абразивной хондропластики, так и отдельно мозаичной хондропластики даёт вполне хорошие результаты. По международному стандарту при глубоких дефектах хряща нужно использовать мозаичную хондропластику.
Артроскопическая мозаичная хондропластика коленного сустава может выполняться как чисто артроскопически, так и сочетаться с небольшим мини-инвазивным доступом.
— Нужна ли специальная подготовка к хондропластике коленного сустава?
— Подготовка, как правило, заключается в том, что необходимо ликвидировать воспалительный процесс, т. е. убрать синовит. Первично можно провести санационную артроскопию либо противовоспалительную терапию, добиться снижения веса пациента, обучить его правильной ходьбе при помощи костылей для разгрузки сустава.
По моему мнению, в послеоперационном периоде нужно обязательно использовать специальные виды ортезов, позволяющие разгружать те или иные участки нагружаемой поверхности коленного сустава. Вид ортеза зависит от локализации поражения (в частности, медиальная, т. е. внутренняя, или латеральная, т. е. наружная, часть колена). Поэтому при выборе надо ориентироваться на рекомендации лечащего врача.
— Как долго длится реабилитация? В чём она заключается?
— Длительность реабилитации после хондропластики коленного сустава – примерно от 6 до 8 недель. Если пациент носит ортез, то обычные физические нагрузки разрешаются ему через 6 недель. Если человек занимается физическим трудом, то, конечно, надо менять образ жизни. Запрещены тяжёлые физические, прыгающие и ударные нагрузки.
Если мы использовали так называемую плёночную хондропластику, т. е. специальную искусственную плёнку, то нужно начинать разработку сустава не раньше, чем через неделю. Если у пациента был произведён другой вид хондропластики, то в принципе разрешается движение сразу же, но осевая нагрузка на первые три недели запрещена.
Основные принципы лечения в послеоперационном периоде заключаются в том, что пациент может двигать конечностью настолько часто, насколько ему нужно, и в полном объёме, но исключается осевая нагрузка до 6 недель. Т. е. как можно больше движения, но при этом запрет на осевую нагрузку. Также применяется хондропротекторная терапия, а в позднем послеоперационном периоде можно использовать препараты гиалуроновой кислоты, плазмолифтинг либо PRP-технологии (введение в повреждённый сустав обогащённой активированными тромбоцитами плазмы крови пациента).
— Кому противопоказана хондропластика коленного сустава?
— В первую очередь процедура противопоказана при гнойных или острых воспалительных процессах в области коленного сустава (синовиты), нарушении целостности кожных покровов.
Хондропластика также запрещена при огнестрельном остеомиелите, выраженных контрактурах суставов, когда при данном оперативном пособии эффекта не будет.
Противопоказанием является и мнестико-интеллектуальное снижение пациента. Т. е. когда пациент не настроен и не понимает, что ему в послеоперационном периоде потребуется обязательно придерживаться определённого плана реабилитации, и он не будет выполнять все рекомендации. Таким пациентам лучше воздержаться от операции.
Беседовала Марина Воловик
Редакция рекомендует:
Что делать, если болят колени? «Упал, очнулся…». Что такое разрыв мениска?
Для справки:
Красовский Алексей Юрьевич
В 1995 г. выпускник лечебного факультета Иркутского государственного медицинского университета. 1996–98 гг. – ординатура по специальности «Травматология и ортопедия». Более 15 лет занимается артроскопией суставов. В течение 12 лет был главным травматологом г. Иркутска. В данное время – врач – травматолог-ортопед высшей категории в «Клиники Эксперт» Иркутск. Принимает по адресу: ул. Кожова, 9а.
Методики восстановления суставного хряща
После извлечение небольшого образца аутогенной хрящевой ткани полученные хондроциты культивируют в специальной лаборатории в стерильных условиях. © Istockphoto.com
Шаг 1: Взятие образца хрящевой ткани (биоптат) с коленного сустава
В начале артроскопического оперативного вмешательства (артроскопия) хирурги Геленк Клиники извлекают небольшой образец аутогенной хрящевой ткани. При этом биоптат, размером в рисовое зернышко, берут из здорового, наименее нагружаемого участка колена. Затем полученные хондроциты (хрящевые клетки) изолируются в специальной узкоспециализированной лаборатории после чего их культивируют (выращивают) в стерильных условиях.
Операция проходит амбулаторно и длится примерно 30 минут. На следующий день пациента направляют на анализ крови, во время которого из вены извлекают от 120-ти до 150-ти мл. крови, из которой в лаборатории получают сыворотку (жидкий элемент крови без форменных частей).
Шаг 2: Культивирование клеток в лаборатории
Взятый биоптат размером в рисовое зернышко доставляется в лабораторию вместе с анализом крови. Затем хондроциты отделяют от образца ткани и размножают в стерильных условиях в собственной плазме крови пациента. Данный метод полностью исключает контакт с чужеродными белками либо составляющими частями крови.
По окончанию всего процесса, продолжающегося, как правило, от 6-ти до 8-ми недель, образуются небольшие шарообразные клеточные агрегаты, содержащие сотни тысяч хрящевых тканей способных к размножению. С целью сохранения качества доставка клеток в клинику осуществляется в течение нескольких часов в специальных холодильных контейнерах.
Техника мозаичной хондропластики
Положение пациента — на спине с согнутой под 120° ногой. Рентгеновский снимок с контрольной меткой позволяет убедиться, что степень сгибания колена достаточна для доступа к донорскому участку кости.
Далее осуществляется артроскопический доступ к мыщелку бедренной кости с поврежденным участком хряща. Производится очистка участка кюреткой и иссечение краев для получения ровного здорового контура. Затем вводится зонд с метками — с его помощью измеряют точный размер дефекта. Если дефект слишком большой или расположен очень далеко, операцию делают с помощью артротомии (открытым доступом).
Следующим этапом делают разрез тканей и получают доступ к тому участку кости, откуда будут брать трансплантат. Используется перекрестный принцип: если восстанавливают дефект на медиальном мыщелке, то трансплантат берут с боковой поверхности латерального и наоборот. Забор ткани осуществляется трубчатым долотом. Очень важно в момент “вбивания” долота сохранять точную перпендикулярность по отношению к поверхности хряща.
Количество забираемых цилиндрических костно-хрящевых фрагментов варьируется от трех до пяти и зависит от их размера: чем больше трансплантат, тем меньше их требуется. Обычно берут 3 трансплантата диаметром 10-11 мм или 5-6 диаметром 5-7 мм.
После получения необходимого количества костно-хрящевых фрагментов выполняется сверление первого “посадочного гнезда” на дефектном участке хряща. Осуществляется это также трубчатым долотом, но диаметр его на 1 мм меньше того, которое применялось для извлечения трансплантатов. Длина посадочного отверстия измеряется, под него подгоняется длина трансплантата, который осторожно фиксируется на предназначенное для него место способом press-fit. Процедуру повторяют необходимое количество раз. При этом отверстия сверлят таким образом, чтобы они были не параллельны и расходились веером от гипотетического центра кривизны мыщелка, это позволяет максимально точно восстановить кривизну суставной поверхности.
Врач какого профиля проводит аутологичную трансплантацию хрящевых клеток?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в г. Фрайбург является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная с дня составления анамнеза до самой операции. Ваш специалист по коленным суставам будет оказывать Вам надлежащую помощи и в течение послеоперационного периода. Таким образом у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. Экспертами, проводящими лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов, являются Д-р Петер Баум, проф. д-р Свен Остермаер и приват-доцент доктор медицинских наук д-р Бастиан Марквас..
Насколько успешно будет лечение артроза путем пересадки хондроцитов?
Методика аутологичной трансплантации хондроцитов известна на протяжении 25-ти лет. Различные научные исследования показали, что пересадка клеточных тканей приводит к значительным улучшениям хрящевой поверхности коленного сустава. После операции трансплантат сложно отличить от настоящего суставного хряща. Подобное лечение артроза способствует снижению болевого синдрома, а также восстанавливает прежнюю подвижность больного.
Д-р Баум является одним из самых лучших специалистов мирового стандарта в этой области и выполняет аутологичную трансплантацию хондроцитов в Геленк Клинике на высочайшем уровне. Д-р Баум был первым хирургом-ортопедом, который выполнил данное вмешательство артроскопически, то есть щадяще и почти без шрамов. Проф. д-р Остермаер и приват-доцент доктор медицинских наук д-р Марквас являются лидерами в изучении методик лечения артроза коленного сустава, которые опубликовали множество научных публикаций по данной теме.
Исторические аспекты мозаичной пластики коленного сустава
Сначала были разработаны процедуры трансплантации крупных остеохондральных трансплантатов, полученных из надколенника, медиальной и латеральной поверхностей мыщелков, межмыщелковой борозды. Эти методы были слишком инвазивны и не позволяли получить достаточно конгруэнтные трансплантаты, и к тому же часто приводили к нарушению биомеханики сустава.
Поэтому было предложено использовать нескольких цилиндрических остеохондральных трансплантатов. Успешная операция с использованием этой техники была продемонстрирована Matsusue et al. в 1993 году. В ходе операции был успешно закрыт дефект бедренного мыщелка размером в 15 мм, обусловленный разрывом передней крестообразной связки. Эта методика получила название мозаичная пластика хряща (“Mosaicplasy”).
Что происходит перед операцией?
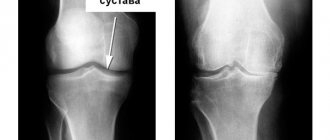
Сначала проводится комплексное клиническое и визуализационное обследование, к которому кроме составления анамнеза и физического осмотра пациента, относится и рентген под нагрузкой, а также магнитно-резонансная томография (МРТ).
Таким образом врачу будет легче определить степень повреждения суставного хряща. Если все пройденные обследования покажут, что вышеуказанное лечение артроза подходит пациенту, лечащий врач проводит с ним разъяснительную беседу, во время которой объясняет ход операции, а также рассказывает о возможных осложнениях после вмешательства. После этого, с пациентом беседует анестезиолог, который еще раз проверяет состояние здоровья больного. Как правило операция проводится на следующий день после согласия хирурга и анестезиолога.
Как проходит артроскопическая трансплантация хондроцитов?
Трансплантация суставного хряща коленного сустава: после культивации клеток в специальной лаборатории, проводится имплантация хондроцитов по малоинвазивной методике. © dissoid, Fotolia
Пересадка полученных в лаборатории хрящевых клеток проводится всегда артроскопически, то есть в малоинвазивном порядке. Для ввода необходимых инструментов в колено хирургу достаточно минимальных разрезов.
В начале операции проводится чистка коленного сустава от поврежденной хрящевой ткани, после чего выращенные хрящевые шарики (хондросферы) помещаются на поврежденный участок колена. Так хондросферы сразу прилегают к кости и спустя несколько недель исправляют дефект путем образования соединительной ткани хрящевого типа.
После контакта хрящевых клеток с подготовленным местом хрящевого дефекта соединительные молекулы (адгезивные белки) уже через 10 минут начинают стабильно прилегать к кости. Таким образом, хондроциты врастают в поврежденный отдел колена, пока он не заполнится полностью. При отсутствии необходимости в коррекции крестообразных связок либо мениска, хирургическое лечение артроза коленного сустава путем аутологичной трансплантации хондроцитов в Геленк Клинике длится примерно 30-60 минут.
Для того, чтобы оперативное лечение артроза колена по выше указанной методике прошло удачно, необходимо установить, и по необходимости вылечить проблемы (напр. деформационные патологии, разрыв крестообразной связки, травмы мениска), которые послужили причиной травматизации суставного хряща. Именно поэтому пациенту необходимо принять во внимание длительное послеоперационное лечение, а также необходимость бережного отношения к своему здоровью.
Мозаичная пластика — вопросы по биомеханике и гистологии
Есть несколько вопросов к мозаичной пластике коленного сустава:
Каков минимальный размер дефекта хряща, который можно закрывать мозаичной пластикой?
Исследования на трупах показывает, что максимальное давление на периферии дефекта отмечается при его размере более 10 мм. Поэтому это пороговое значение и используется для определения показаний к операции.
Снижает ли нагрузку на хрящ мозаичная пластика?
Было установлено, что деструкция хряща на площади в 16 мм (около 2 см2) приводит к росту периферического напряжения на 92%, что еще больше усиливает разрушение хряща и способствует усилению болевого синдрома. При трансплантации трех 8-мм трансплантатов периферическое напряжение увеличивается только на 35%
Откуда лучше всего брать трансплантаты?
Оптимальным местом забора являются участки с наименьшей нагрузкой, достаточной толщиной и кривизной поверхности аналогичной участку-получателю.
Исследования показали, что наименьшую нагрузку в коленном суставе испытывают боковая и латеральная поверхности мыщелков бедренной кости. Именно из этих участков и забирают трансплантаты.
Имеет ли значение кривизна трансплантатов?
Восстановление кривизны сустава, максимально приближенной к исходной, очень важно для равномерного распределения нагрузки. Поэтому очень важно подбирать кривизну трансплантатов.
Важна ли толщина хряща на донорском фрагменте?
Толщина хряща напрямую зависит от нагрузки и варьируется в разных отделах сустава. Естественно, что в донорских участках хрящ несколько тоньше(в среднем 1,8 мм), а в участках, требующих восстановления, толще — до 2,5 мм. Однако больших проблем эта разница не доставляет.
Артроскопия или артротомия — что лучше при заборе трансплантата?
В исследовании Keeling et al. было показано, что трансплантаты, полученные с помощью артроскопии, имели несоответствие размером до 1 мм в 69% случаев, а с помощью артротомии — в 57%. Было отмечено, что артроскопия более сложна при заборе трансплантата с боковой поверхности мыщелков, к тому же она повышает риск краевых переломов.
От чего зависит стабильность трансплантата?
В исследованиях на животных были установлены следующие факты:
- трансплантаты диаметром 11 мм и длиной 15 и 20 мм обладают лучшей вертикальной стабильностью;
- идеальная подгонка длины трансплантата к глубине “посадочного гнезда” обеспечивает повышение стабильности в 2-3 раза;
- трансплантаты с фиксацией press-fit более стабильны (этот эффект достигается за счет того, что сам пересаживаемый костнохрящевой фрагмент чуть шире отверстия для имплантации).
Что будет, если кривизна трансплантата не соответствует кривизне восстанавливаемого участка?
В исследовании на овцах было показано, что несоответствие кривизны до 1 мм допустимо — хрящ сохраняется; если же несоответствие достигает 2 мм и более, то происходит асептический некроз трансплантата и он постепенно рассасывается.
Зависит ли жизнеспособность хряща трансплантата от усилия при его фиксации?
При силе надавливания при фиксации до 10 МПа хондроциты не страдают, если же надавливать с усилием выше 15 МПа происходит повреждение хряща. Поэтому рекомендуется вводить трансплантат несколькими несильными надавливаниями, чем одни интенсивным.
Какой вид анестезии получает пациент во время хирургического лечения артроза коленного сустава?
Как правило операция проходит под общим наркозом. Иногда для того, чтобы избежать последствий полного наркоза, хирурги проводят вмешательство и под спинальной анестезией, являющейся разновидностью местной анестезии. Во время данной манипуляции анестетик вводится в позвоночный канал поясничного отдела позвоночника, что позволяет пациенту находится при полном сознании. Специалисты ортопедической клиники Геленк Клиник в г. Фрайбург обладают долголетним опытом проведения обеих методик. Какой вид анестезии является наиболее подходящим в Вашем отдельном случае обсуждается перед самой операцией, учитывая при этом все анализы и состояние Вашего здоровья.
Будет ли болеть колено после операции?
Хирургическое лечение артроза коленного сустава, как и другие вмешательства, связаны с определенной болью. Высокой профессионализм наших хирургов позволяет сократить риск возникновения болевого синдрома к минимуму. Как правило перед операцией проводится медикаментозная блокада поврежденного коленного сустава, которая обезболивает колено примерно на 30 часов. После этого самая сильная болевая волна уже позади и лечение можно проводить уже при помощи обычных медикаментов. Наша цель — это максимальное освобождение пациента от боли.
Мозаичная хондропластика надколенника и большеберцовой суставной поверхности
Как мы знаем, в коленном суставе имеется еще две суставных поверхности — внутренняя сторона надколенника и суставная поверхность большеберцовой кости. Они также могут повреждаться и требовать “ремонта”.
В случае с надколенником мозаичная хондропластика не представляет сложностей. Она всегда проводится открытым способом, так как требует вывихивания надколенника. Источником трансплантатов обычно служит межмыщелковая бороздка, а сами костно-хрящевые фрагменты имеют меньшую толщину — не более 12 мм (при операции на бедренных надмыщелках их длина составляет 15-18).
Провести мозаичную хондропластику суставной поверхности большеберцовой кости коленного сустава технически достаточно сложно. Для этого необходима направляющая лигаментопластика передней крестообразной связки — этим обеспечивается доступ к месту операции. Источники трансплантатов все те же.
Условия размещения в Геленк Клинике
Частная палата в Геленк Клинике в г. Гунделфинген в Германии
Как правило, во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. Так же, Вы можете пользоваться мини-баром и сейфом. В каждой палате есть окно.
С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После хирургического лечения артроза коленного сустава мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре после операции составляет три дня. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
На что нужно обратить внимание после операции?
Сразу после операции колено необходимо охладить и держать в приподнятом положении. Спустя примерно 12 дней снимаются швы. После этого Вы сможете снова принять душ.
Для того, чтобы избежать осложнений после хирургического лечения артроза коленного сустава, мы рекомендуем не оказывать особых нагрузок на колено. На это время Вам будет выдан больничный и костыли с опорой на локоть. Профилактика тромбоза на время невозможности полных нагрузок является обязательной. На этом этапе очень важным элементом является физиотерапевтическое лечение с целью противодействия потере мышечной массы и сохранения функций коленного сустава.
Обратный полет можно планировать не менее чем через 10 дней. Однако мы рекомендуем лететь домой только через две недели.
Физиотерапия проводится с целью сохранения функций коленного сустава и укрепления мышц колена.. © Elnur, Fotolia
Рекомендации после артроскопии (1-ая операция)
- Стационарное лечение: 2 дня
- Рекомендуемое время пребывания в клинике: 7 дней
- Когда возможен обратный полет: спустя 10 дней после операции
- Когда можно принять душ: через 5 дней
- Рекомендуемая продолжительность больничного: 2 недели
- Когда снимаются швы: через 5 дней
- Когда разрешается снова сесть за руль: через 2 недели
Рекомендации к аутологичной трансплантации хондроцитов либо устранение причины повреждения суставного хряща (2-ая операция)
- Стационарное лечение: 3 дня
- Когда разрешается не использовать локтевые костыли: через 6 недель
- Постепенное восстановление нормальных физических нагрузок на прооперированную ногу: через 6-8 недель
- Рекомендуемое время пребывания в клинике: 10 дней
- Когда возможен обратный полет: спустя 10 дней после операции
- Рекомендуемый обратный полет: через 2 недели
- Когда можно принять душ: через 7 дней
- Рекомендуемая продолжительность больничного: 6 недель
- Когда снимаются швы: через 7-12 дней
- Когда разрешается снова сесть за руль: через 6-12 недель
Каковы причины разрушения хрящевой ткани?
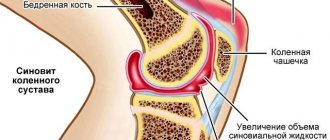
Главной причиной разрушения хряща является снижение качества синовиальной жидкости — природного смазочного материала, который защищает сустав от избыточного трения и обеспечивает его питание. Ведь в хряще нет кровеносных сосудов, а есть только “поры”, которые напитываются суставной смазкой. А значит, дегенеративные процессы в хряще может запустить:
- недостаточная выработка суставной смазки
(даже при физиологически нормальном объеме смазки может не хватать из-за повышенных нагрузок на сустав); - недостаток питательных веществ
в синовиальной жидкости (например, из-за бедного рациона или плохого питания тканей); - отсутствие условий для циркуляции суставной жидкости
(малоподвижный образ жизни, иммобилизация конечности после травмы) — ведь для того, чтобы она омывала сустав, он должен находиться поочередно в состоянии нагруженности и покоя; - недостаточное потребление чистой питьевой воды
и, как следствие, хроническое обезвоживание — хрящ, который на 70-80% состоит из воды, теряет эластичность и начинает растрескиваться.
В случае травмы, избыточной нагрузки без отдыха или, реже, системного заболевания (обменного или аутоиммунного) питание околосуставных тканей нарушается. Из-за воспаления питательные вещества перестают нормально поступать в синовиальную жидкость, из-за чего страдает ее выработка и качество, замедляется или прекращается восстановление хрящевой ткани. Хрящ “голодает”. При обездвиживании конечности после травмы циркуляция синовиальной жидкости отсутствует вообще. Из-за этого хрящевая ткань утрачивает свои амортизационные свойства, начинает разрушаться и истончаться. Именно поэтому после травмы важно правильно дозировать нагрузки, получать надлежащее противовоспалительное лечение, препараты для восстановления хрящевой ткани и поддерживающую терапию.
Помимо неправильного рациона, гиподинамии и травмы, разрушения хряща могут вызывать:
- инфекционные болезни, в особенности, хронические;
- эндокринные нарушения;
- хронический стресс и недостаток сна;
- тяжелые условия труда;
- врожденные или приобретенные аномалии опорно-двигательного аппарата;
- переохлаждение или перегрев;
- возрастные изменения;
- избыточный вес;
- вредные привычки;
- генетические предпосылки.
Сколько стоит лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов?
Кроме стоимости самого хирургического лечения лечение артроза коленного сустава при помощи аутологичной трансплантации хондроцитов подразумевает и диагностику, приемы врачей, а также дополнительные ресурсы как например костыли с опорой на локоть. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов.
Информацию касательно стоимости проживания в отеле, а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самой клиники.
Как записаться на прием и на саму операцию иностранному пациенту?
Для того, чтобы оценить состояние коленного сустава необходимо предоставить результаты визуализационной диагностики — рентгеновские снимки, а также МРТ. После просмотра пересланных изображений на нашем сайте, в течение 1-2 рабочих дней Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение артроза коленного сустава.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Мы с радостью поможем Вам с оформлением визы после того, как на наш счет поступит предоплата, указанная в смете затрат. В случае отказа в предоставлении визы, мы возвращаем Вам предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим лечением артроза коленного сустава к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно. Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственника.
Отправить запрос
Как запустить восстановление хрящевой ткани суставов?
При своевременно начатом лечении используются консервативные методики восстановления хрящевой ткани суставов. К ним относится:
- лечение хондропротекторами;
- массаж (классический лечебный, гидромассаж, лимфодренажный, вакуумный, самомассаж);
- лечебная гимнастика;
- прием витаминов (минимум 2 раза в год, в осенне-весенний период), гомеопатических средств и корректоров микроциркуляции крови;
- плавание;
- физиотерапия;
- инъекционная терапия (внутрисуставное введение препаратов гиалуроновой кислоты, обогащенной тромбоцитами плазмы, Ортокина);
- использование ортезов (ортопедических бандажей, корсетов, стелек, а также ортопедической мебели, рюкзаков и прочего).
Также важно исключить привычки, которые усиливают ее разрушение:
- пристрастие к табаку и алкоголю;
- избыточное потребление кофе (в особенности, декофеинизированного);
- переедание или питание 1-2 раза в день;
- недосыпание;
- склонность к сладким и соленым блюдам;
- самолечение инфекционных заболеваний и травм;
- неумеренные занятия спортом;
- привычку одеваться не по погоде.
Если хрящ не подлежит естественному восстановлению, помимо приема хондропротекторов для восстановления хрящевой ткани, рекомендовано хирургическое лечение — например, артроскопический дебридмент (очистка и шлифовка хряща), артроскопическая микрофрактура (создание отверстий для притока крови с факторами роста), костно-хрящевая трансплантация (пересадка собственного хряща больного с ненагруженного участка сустава), трансплантация культур хондроцитов, выращенных лабораторно из фрагмента здорового хряща, и другие.