Ахиллово сухожилие
— одно из основных сухожилий, которые отвечают за полноценное передвижение человека. Без него невозможно сгибание стопы и ее поворот внутрь — движения, возникающие при ходьбе. С учетом постоянных ежедневных нагрузок
ахиллово сухожилие
подвержено травматизации и воспалению. Особенно часто (примерно в 6 раз чаще) они встречаются у мужчин. Также к заболеваниям и
разрывам ахиллова сухожилия
предрасположены люди постклимактерического возраста. Возможно ли уберечься от проблемы и что делать, если
болит ахиллово сухожилие
? Читайте ниже.
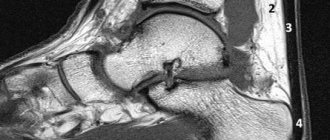
Анатомия ахиллова сухожилия
Развитое ахиллово сухожилие
присутствует только у человека и является эволюционным приспособлением к прямохождению. Считается, что опорно-двигательный аппарат человека еще не успел окончательно приспособиться к прямохождению, поэтому отдельные его элементы испытывают повышенные нагрузки.
Хотя эволюционный отбор и подарил ахилловому сухожилию
высокую выносливость (его тяга на разрыв достигает 400 кг) и сделал его самым толстым сухожилием человеческого тела, оно, тем не менее, считается одним из самых уязвимых.
Ахиллово сухожилие сверху, в самой широкой и тонкой своей части, крепится к слиянию головок трехглавой мышцы (образуется икроножной и камбаловидной мышцами), а снизу, сужаясь на уровне 3-4 см выше пяточной кости, прикрепляется к пяточному бугру.
В силу своих анатомических особенностей ахиллово сухожилие
отвечает за нормальную супинацию и пронацию стопы (основные биомеханические процессы, которые происходят при движении человека). Также оно обеспечивает анатомически правильное движение и стабильность в коленном, голеностопном и подтараннном суставах.
Механические свойства ахиллова сухожилия
вполне соответствуют этим задачам: при беге оно выдерживает нагрузки, которые в 8 раз превышают вес самого человека.
Тонкости болезни
Этот патологический процесс в основном относится к группе профессиональных заболеваний опорно-двигательной системы.
Этиологическими факторами можно назвать:
- Хроническая травматизация мышечной ткани.
- Перенапряжение сухожилий и окружающей клетчатки, стенозирующие лигаментиты.
- Повторение однотипных двигательных актов ступней либо пальцами, с частотой 50 – 60 раз в минуту. Причем переход между ритмом, скоростью и характеристикой выполняемых движений проводятся в резком темпе.
Локализация патологического процесса:
- Передняя поверхность голени. Статистически занимает около 10 – 20% выявленных случаев.
- Бедро повреждается в крайне редких явлениях.
- Зона Ахиллова сухожилия. Занимает примерно 15%.
Паратенониту свойственен профессиональный характер. Следовательно, группу риска составляют работники следующего перечня профессий:
- Шлифовщик и полировщик.
- Стенографист, машинистка, швея.
- Специалисты на педальных устройствах.
- Гладильщица.
- Доярки с ручным доением.
- Слесарь, токарь, плотник, кузнец.
Некоторые источники связывают подобное заболевание с метеорологическими факторами (увеличеснная влажность, повышенная температура в производственном цехе), которые оказывают определенное влияние на патологический процесс. Однако, все же на развитие патологического процесса влияет все же динамика двигательных актов, а метеоусловия выступают как усугубляющий фактор.
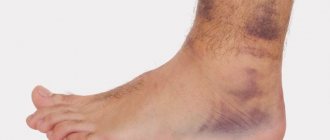
Симптомы воспаления и разрыва ахиллова сухожилия
Вовремя замеченные симптомы разрыва или воспаления в ахилловом сухожилии
нередко помогают обойтись амбулаторным лечением — дома, с периодическими консультациями врача. А их игнорирование способно привести к операции, ведь постоянное травмирование уже деформированных коллагеновых волокон может привести к полному разрыву ахиллова сухожилия. Признаки
воспаления в ахилловом сухожилии
таковы:
- боль при пальпации и наступании в области пятки, которая усиливается после физических нагрузок и отступает во время отдыха;
- отечность лодыжки;
- покраснение и разгоряченность кожи на задней поверхности щиколотки;
- хруст и боль при попытке вращения стопой;
- ухудшение подошвенной подвижности;
- заметная жесткость сухожилия, утрата способности к нормальному растяжению;
- трудности при подъеме по лестнице, прыжках, подъеме на мысках.
Разрыв ахиллова сухожилия
сопровождают следующие симптомы:
- отек в области голеностопного сустава с “западением” в месте разрыва;
- резкая боль, особенно, при попытке встать на пятку или носок;
- серьезные трудности при ходьбе.
Патогенез[править | править код]
Повреждения ахиллова сухожилия возникают у людей среднего возраста (40—60лет) после непривычно длительной нагрузки (ходьбы или бега), предпринятой без подготовки на фоне преимущественно сидячего образа жизни и несмотря на ригидность сухожилия и уменьшение подвижности голеностопного сустава. Избежать повреждения можно с помошью растягивающих упражнений и постепенного расширения нагрузок. У профессиональных спортсменов тендинит ахиллова сухожилия всегда свидетельствует о нарушении режима тренировок, неправильной технике бега или о перетруженности.
Основные причины повреждения ахиллова сухожилия
Существует четыре группы причин, которые могут вызывать разрыв или воспаление ахиллового сухожилия
. Сюда входят:
- травмы сухожилия (открытые и закрытые);
- воспалительные, обменные, вирусные и другие заболевания, которые могут не затрагивать ахилл непосредственно (подагра, ревматоидный артрит) или возникать в непосредственной близости от него (пяточная шпора, тендинит, ахиллобурсит);
- врожденные проблемы с ахилловым сухожилием (его недостаточная длина от рождения и парез стопы) или синтезом коллагена, конституциональные особенности;
- прочие (возрастные, биохимические, связанные с привычками пациентов).
Повреждаться и болеть ахиллового сухожилие
может при инфекционных заболеваниях на фоне приема антибиотиков фторхинолонового ряда. Уже в первые 48 часов после начала лечения ими спровоцировать разрыв ахиллова сухожилия может любая высокая нагрузка на него.
Повреждаться сухожилие может и вследствие избыточного веса, постоянного ношения неудобной обуви (слишком тесной или на высоком каблуке). Эти причины вызывают деформацию коллагеновых волокон и снижают их выносливость. При малоподвижном образе жизни возрастают нагрузки на ахиллово сухожилие
. Это связано с плохим развитием и укорочением икроножных мышц — “компаньонов” ахилла в вопросах распределения нагрузки.
Возрастные изменения в организме, которые начинаются после 40 лет, вызываю снижение прочности и эластичности сухожилий. Увеличение физических нагрузок в этом возрасте без предварительной продолжительной адаптации может вызвать воспаление и даже разрыв ахиллового сухожилия
. При этом для мужчин и женщин корреляция разная, т.к. микроскопическая структура сухожилия у них отличается. Разнится и уровень эстрогена, женского полового гормона, который отвечает за эластичность связок и сухожилий. Из-за того, что у мужчин его мало, их сухожилия более жесткие и менее устойчивы к рывковым нагрузкам.
Болезни
Болеть ахиллового сухожилие
может вследствие следующих заболеваний и патологий:
- пяточная шпора и деформация Хаглунда;
- тендинит и обызвествление сухожилия вследствие микроразрывов;
- травматические поражения пятки и голеностопа;
- артрит, артроз и другие заболевания суставов (позвоночника, коленных, голеностопных, стопы и пальцев ног);
- деформации в опорно-двигательном аппарате (например, плоскостопие);
- метаболические заболевания (сахарный диабет, подагра) и эндокринологические проблемы (дисфункция яичников и другие);
- системные и аутоиммунные заболевания, которые поражают соединительную ткань (ревматоидный артрит, ревматизм);
- системные и местные инфекции.
Травмы
Травмы ахиллова сухожилия
сопровождаются его частичным или полным разрывом, либо отрывом сухожилия от пяточного бугра, к которому оно крепится. Чаще всего травма возникает в момент старта при спринтерской беговой нагрузке, при приземлении у прыгунов или танцоров, а также во время игры в теннис, волейбол, баскетбол или футбол. Особенно способствует ее получению:
- слишком быстрое увеличение интенсивности нагрузок, к которому опорно-двигательный аппарат не успевает адаптироваться;
- отсутствие нормальной разминки и заминки перед занятиями спортом;
- недостаточное развитие икроножных мышц;
- физические перегрузки;
- резкие рывковые нагрузки;
- неудобная обувь;
- занятия бегом и прыжками на неподходящих покрытиях.
В момент получения травмы пациент испытывает ощущение резкого удара по задней части лодыжки, которое постепенно проходит, уступая место боли. Может быть слышен характерный треск Травматическое поражение ахиллова сухожилия часто сопровождается выраженным кровоизлиянием и отеком. Часто в области разрыва можно прощупать “ложбинку”. Чаще всего травмам подвергается левая нога.
При травматическом разрыве ахиллова сухожилия больной не может произвольно согнуть подошву или приподняться на мысках, а все попытки сопровождаются сильной болью.
Первая помощь при разрывах ахиллова сухожилия
заключается в прикладывании льда и наложении специальной шины.
Классификация[править | править код]
Существуют три формы тендинита ахиллова сухожилия, тесно связанные между собой и требующие одинакового начального лечения.
- Перитендинит—воспаление тканей, окружающих сухожилие, в сочетании с дегенерацией сухожилия или без нее.
- Тендинит — воспаление и дегенерация сухожилия без вовлечения в процесс окружающих тканей.
- Энтезопатия — воспаление и дегенерация сухожилия в области его прикрепления с обызвествлением и образованием пяточной шпоры или без них.
Лечение ахиллова сухожилия
Консервативное лечение ахиллова сухожилия
зиждется на обезболивании, снятии отека и обеспечении покоя пораженным тканям. Этиология проблемы вносит свои поправки в лечебную стратегию. Например, если на рентгенограмме обнаруживается обызвествление
ахиллова сухожилия
, характерное для тендинита, рекомендуется подключать ударно-волновую терапию, а при необходимости — проводить хирургическое лечение.
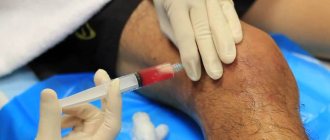
Если ахиллово сухожилие
болит вследствие травмы, используется местное обезболивание (например, новокаин) и наложение гипсовой повязки. При полных разрывах и отрывах всегда проводится операция по сшиванию.
Медикаменты
Для лечения ахиллова сухожилия
используется 2 основные группы препаратов — это НПВС (нестероидные противовоспалительные средства) и хондропротекторы. НПВС (то же, что НПВП) помогают снять симптомы воспалительного процесса, уменьшить боль и отек. Их, как правило, назначают в виде гелей, мазей и компрессов, но при сильном
воспалении ахиллова сухожилия
могут дополнительно применяться таблетки. Курс лечения пероральными НПВП обычно продолжается 10-12 дней. Использовать наружные средства от воспаления можно в течение нескольких недель и даже месяцев (при травмах сухожилия). Если
ахиллово сухожилие болит
даже после приема НПВП, при тяжелом тендините или воспалении, назначаются глюкокортикостероидные средства.
Ценность хондропротекторов для лечения ахиллова сухожилия
заключается в их влиянии на синтез коллагена и здоровье суставных структур. Эта группа препаратов также оказывает превентивное воздействие, поэтому рекомендована для регулярного приема людям, которые входят в группу риска по болезням ахилла (профессиональные спортсмены, пациенты с болезнями опорно-двигательного аппарата). Поскольку ахиллово сухожилие лишено кровеносных сосудов, восстановление его тканей обычно происходит очень медленно. Прием хондропротекторов помогает ускорить этот процесс и препятствует появлению аномальных, нестойких коллагеновых волокон.
Принимать хондропротекторы следует не менее 2-6 месяцев в год, поскольку они обладают накопительным и пролонгированным эффектом. Классическим примером хондропротективного препарата можно считать Артракам — эти саше с глюкозамином нужно принимать ежедневно в течение 2-4 месяцев. Артракам не только снимает боль и способствует нормальному синтезу коллагена в сухожилии, но и защищает другие суставы и сухожилия, вовлеченные в поддержание прямохождения.
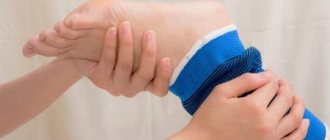
Фиксация
Поскольку ахиллово сухожилие чрезвычайно чувствительно к нагрузкам, связанным с перемещением тела, пациентам рекомендовано ношение фиксирующих бандажей и ортезов. Также важно обеспечить больной конечности покой: следует отказаться от бега, прыжков, резкого наступания на стопу и пятку; при повседневных нагрузках, например, подъеме по лестнице, вес тела следует компенсировать за счет икроножных мышц.
Фиксирующие повязки на голеностоп помогают исключить дальнейшую травматизацию ахиллова сухожилия, снимают отек и способствуют нормальному восстановлению тканей без нежелательного рубцевания. При первых признаках воспалительного процесса рекомендовано:
- наложение давящей повязки;
- отдых с поднятием голеностопного сустава выше тазобедренного (например, можно подложить под ногу подушку или диванный валик);
- прикладывание льда или ледяного компресса (не дольше, чем на 20 минут).
Для фиксации пораженного сухожилия можно туго забинтовать стопу и голень обычным или эластичным бинтом. Желательно перед этим посоветоваться с врачом. Практикующие травматологи говорят, что крайне редко пациентам удается с первого раза наложить повязку правильно и действительно зафиксировать мышцы, связки и сухожилия в стабильном положении.
Упражнения
При заболеваниях и травмах ахиллова сухожилия лечебная гимнастика допускается только после снятия воспалительного процесса. На начальных этапах проводится мягкое растягивание мышц голеностопа. Их укрепление позволяет снизить нагрузку на сухожилие, а растягивание — правильно структурировать “молодые” волокна коллагена, изначально скрученные, как спагетти.
При безболезненных движениях в голеностопном суставе, в т.ч. при вращении стопой или при поднятии на мыски, можно переходить к основному комплексу ЛФК. Физические нагрузки наращивают постепенно. прибавляя от 5 до 10% в неделю. Если ахиллово сухожилие болит
после упражнений, нагрузку снижают. Каждое занятие лечебной гимнастикой следует начинать с разминки (разогрева мышц) и заминки (растягивания). Это помогает избежать повторной травматизации сухожилия и прилежащих структур опорно-двигательного аппарата. Далее используются следующие группы упражнений:
- Упражнения на балансировку. Они тренируют не только крупные, но и мелкие мышцы, которые отвечают за удержание равновесия, и служат профилактикой травм сухожилия.
- Упражнения на растяжку коротких и длинных икроножных мышц.
- Упражнения на растяжку мышц стопы.
- Упражнения для укрепления икроножных и других мышц.
Лечебно-профилактическая гимнастика при повреждениях и заболеваниях ахиллова сухожилия задействует все мышцы ног, нижней части спины, брюшного пресса — т.е., те части скелетной мускулатуры, которые непосредственно отвечают за стабилизацию человеческого тела и удержание его в анатомически правильном положении. Такие комплексные тренировки, проводимые каждый день для поддержания тонуса, позволяют существенно перераспределить нагрузку с ахиллова сухожилия.
Во время упражнений рекомендовано ношение спортивной обуви, которая стабилизирует лодыжки и обеспечивает хорошую амортизацию стопы (в особенности, пяточной части). В качестве примера можно привести следующие эффективные упражнения для восстановления и укрепления сухожилия.
- Встаньте ровно так, чтобы ощутить чувство натяжения в лодыжках, после чего аккуратно перенесите вес на больную ногу. Пытаясь разгрузить лодыжки за счет икроножных мышц, перенесите вес на пятку, приподымая переднюю часть стопы. Чтобы вернуться в исходное положение, используйте здоровую ногу. При выполнении упражнения возможен ощутимый дискомфорт, который, тем не менее, не должен переходить в острую боль. Упражнение выполняется в 3 подхода по 15 раз дважды в день. При необходимости можно увеличить нагрузку за счет небольшого рюкзака.
- Поставьте пятки на ступеньку или другую небольшую возвышенность так, чтобы носки свободно свисали с нее. Вытяните правую руку перед собой, а левую поставьте на пояс. Не теряя равновесия, плавно присядьте, а затем выпрямьтесь. Рекомендуется выполнять 3 подхода по 10 упражнений ежедневно.
- Встаньте лицом к стене на расстоянии вытянутой руки (без учета ладони). Поставьте одну ногу на стену, прижимая пятку к ее поверхности обеими руками. Через минуту смените ногу.
- Сядьте на пол, выпрямив ноги. Поместите скрученное полотенце в области подъема стопы, удерживая его за концы. Мягко разогните стопу по направлению от себя, создавая умеренное противодействие при помощи полотенца. Рекомендуется выполнять 2 подхода по 10 раз в течение дня.
- Поместите под голень массажный ролл. Выполняйте на нем движения взад-вперед, стараясь промять икроножные мышцы, но не задевая больное сухожилие. Голень можно поворачивать в различных направлениях, чтобы увеличить площадь разминаемых мышц.
- Сидя на стуле, поочередно “пишите” в воздухе носком сначала одной ноги, а затем другой (буквы, цифры, фигуры). Рекомендуется 10-15 подходов с интервалами по 20 секунд.
Для укрепления икроножных мышц больным может быть рекомендовано плавание, аквааэробика, езда на велосипеде.
Физиотерапия
Физиотерапевтические процедуры способствуют не только устранению локальных симптомов и скорейшему восстановлению после травм. Они также запускают процесс формирования здоровых коллагеновых волокон в ахилловом сухожилии (т.е., их распрямлению и укреплению). Если болит ахиллово сухожилие
, используются следующие физиотерапевтические методики:
- магнитотерапия;
- ударно-волновая терапия;
- ультразвуковая терапия с медикаментами (чаще всего это противовоспалительные средства, которые препятствуют образованию нестабильной и склонной к разрывам рубцовой ткани в сухожилии и его оболочках);
- озокерит;
- криотерапия;
- парафиновые аппликации;
- бальнеотерапия (в особенности, грязелечение);
- лечебный массаж и ЛФК.
Как правило, длительность курса физиотерапии составляет 10 сеансов, однако он может быть продлен по назначению лечащего врача.
Оперативное вмешательство
Хирургическое лечение ахиллодинии применяется в тех случаях, когда ахиллово сухожилие болит
, несмотря на комплексную терапию — т.е., когда консервативные методы лечения уже исчерпаны или априори не могут разрешить болевой синдром.
Как правило, оно показано при образовании костного нароста на задней поверхности пяточной кости (т.н. деформация Хаглунда), тяжелых разрывах или даже полном отрыве ахиллова сухожилия. Используются 3 основных типа операций:
- удаление костных наростов;
- иссечение пораженной ткани, которая не подлежит восстановлению;
- сшивание разрывов лавсановым или капроновым швом.
Также при разрывах может быть рекомендована пластика сухожилия. Восстановление после операций на ахилловом сухожилии заключается в обездвиживании конечности (включая коленный сустав) и ношении специального “сапожка” из гипса или другого материала в течение 45-60 дней. При отсутствии противопоказаний для скорейшего восстановления проводится массажное воздействие, физиотерапия и ЛФК под присмотром квалифицированного врача-реабилитолога.
Крепитирующий паратенонит предплечья
Это асептическое, серозно-геморрагическое воспаление рыхлой соединительной ткани. Оно характеризуется четырьмя симптомами: болью, припухлостью, крепитацией и снижением функции кисти. Возникает паратенонит чаще остро, после непривычной, чрезмерно интенсивной или слишком продолжительной работы, с напряжением кисти (выкручивание белья, работа с гаечным ключом, рычагами и т. п.). Наблюдается заболевание и после гриппа, ревматоидной инфекции и т. д.
Симптомы
Боль возникает в нижней трети предплечья, на тыльно-лучевой стороне в области перекреста сухожилий длинных мышц I пальца с сухожилиями лучевых разгибателей кисти . При перенапряжении этих мышц, часто связанном с пронацией и супинацией предплечья, между сухожилиями происходит трение, вызывающее характерный признак — «крепитацию» — звук, напоминающий хруст сухого снега под ногами. Нередко он различается ухом и улавливается самим пациентом. Заболевание характеризуется отеком, мелкими кровоизлияниями и асептическим воспалением в окружающей сухожилия рыхлой соединительной ткани. Припухлость начинается от retinaculum extensorum над шиловидным отростком лучевой кости, идет косо проксимально к средней трети локтевой кости, но никогда за нее не заходит. Припухлость эластической консистенции, овально-цилиндрической формы, не спаяна с подлежащими тканями, болезненна и напрягается при сжатии пальцев в кулак.
Диагностика
Распознать профессиональный крепитирующий паратенонит предплечья нетрудно в острой фазе, когда имеются четыре основных симптома, а при затянувшемся заболевании нужно дифференцировать от специфических и ревматоидных тендовагинитов, миозита, неврита кожной ветви лучевого нерва и стенозирующего лигаментита I тыльного запястного канала, от дегенеративно-дистрофических заболеваний луче-запястного сустава. Тщательно собранный анамнез, обследование больного, рентгенография почти всегда способствуют уточнению диагноза. Профессиональный крепитирующий паратенонит чаще наблюдается у молодых, нетренированных рабочих, иногда и мастеров, имевших перерыв в работе или изменение в нормах, технологии и ритме производства.
Лечение
Лечение профессионального крепитирующего паратенонита предплечья достаточно разработано. В остром периоде заболевания основным и обязательным способом является иммобилизация, обеспечивающая полный покой конечности.
Рекомендуется придерживаться следующей схемы лечения. С установлением диагноза производится новокаиновая блокада на предплечье в зоне наибольшей болезненности, накладывается гипсовая повязка, от дистальных фаланг до локтя при функциональном положении пальцев, с фиксированным отведенным и противопоставленным первым пальцем. Через два дня в случае стойких болей, отека и крепитации повторяется блокада, внутрь назначается метиндол или бутадион — 2—3 раза в день. С 3—4-го дня применяется тепло: грелка, соллюкс, УВЧ-терапия; с 5—6-го дня — кратковременные активные и пассивные движения в лучезапястном суставе и пальцами; на 6—7-й день гипсовая лонгета удаляется и увеличивается объем движений, не связанных с напряжением. На 8—9-й день при исчезновении симптомов заболевания можно выписать пациента по профбольничному листку на облегченную работу на 3—5 дней (в зависимости от характера работы) и лишь после этого, при хорошем самочувствии допустить к основной работе. При этом необходимо обучить пациента ежедневной санации рук, расслаблению мышц и соблюдению ритма движений и микроотдыха. Средняя продолжительность нетрудоспособности при остром профессиональном паратеноните — 10— 20 дней. Все авторы, изучавшие это заболевание, отмечают склонность к рецидивам (16—20%), если лечение было кратковременным, иммобилизация руки недостаточно продолжительной или неправильно выполненной и если больной сразу выписан на работу, требующую напряжения руки. Для профилактики рецидива крепитирующего паратенонита рекомендуется рабочим надевать на предплечье эластичную манжетку, что приводит к значительному снижению заболеваемости паратенонитом. Схема лечения крепитирующего паратенонита в острой фазе не утратила значения, но следует учитывать общее состояние здоровья пациента, а также не отказываться от сочетанной терапии с применением энзимов и других противовоспалительных факторов.
Профилактические мероприятия
В клинической травматологии существует ряд рекомендаций по вопросу профилактики получения травмы, приводящей к паратенониту:
- В случае монотонной и стереотипной трудовой деятельности рекомендуется использовать интервальные паузы между выполняемыми движениями. Отдыхать необходимо в течение 5-10 минут. Рекомендуемый интервал между перерывами – примерно 50 минут.
- После длительного перестоя нагрузка должна увеличиваться постепенно – примерно за три-пять дней.
- Выполнение производственной гимнастики.
В случае принадлежности к группе риска рекомендуется использовать ношение специальных повязок.
Внимание!
информация на сайте не является медицинским диагнозом, или руководством к действию и
предназначена только для ознакомления.