Первая помощь
Правильность и своевременность оказания доврачебной помощи нередко определяет дальнейшее лечение и сроки восстановления пациента.
Изначально следует аккуратно закрепить руку – наложить опорную повязку либо примотать руку к шине. Если одновременно обездвижены плечевой и локтевой суставы, значит конечность зафиксирована правильно.
Если рана является открытой, ее необходимо тщательно промыть и обеззаразить.
Если рука не сгибается в локте, ее следует привязать к корпусу. Главное делать все аккуратно, без применения силы.
У пострадавшего необходимо периодически проверять пульс на руке. Если он исчезает, необходимо снять с руки бинты и аккуратно ее выпрямить для восстановления кровотока. После руку следует снова зафиксировать повязкой.
Осложнения при переломах плеча
Осложнения переломов плечевой кости: — встречаются довольно часто и в отдаленном периоде в определенных случаях или при неадекватном лечении представлены несросшимися переломами, неправильно сросшимися переломами, а так же псевдоартрозами (ложными суставами).
В момент получения травмы переломы плечевой кости могут осложниться повреждением структур окружающих плечевую кость: повреждение сосудисто-нервного пучка, мышц и сухожилий проявляющиеся кровотечением, неврологическими нарушениями в поврежденной руке, расстройствами функции верхней конечности.
Закрытый перелом хирургической шейки плеча до и после операции. Выполнен остеосинтез пластиной.
Виды лечения:
- Консервативная терапия проводится с применением лекарств. После того, как конечность обезболят, при закрытом переломе выполняется сопоставление фрагментов кости, а после конечность фиксируется.
- Хирургическое вмешательство. Врач-травматолог возвращает смещенные отломки в исходное состояние. Существует открытая и закрытая методики.
- Скелетное вытяжение. Этот вид лечения применяется нечасто, при неудаче остальных методов, если отломки значительно расходятся и невозможно их сопоставить. Технология заключается в установке штыря, сопоставляющего и вправляющего отломки. Далее на месяц накладывается особый тип гипсовой повязки. Пациенту необходимо соблюдать постельный режим.
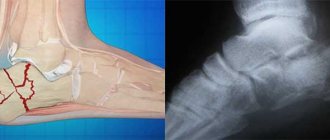
Диагностика переломов плеча
Диагностика переломов плечевой кости — это клиническое обследование больного (осмотр, сравнительная оценка, измерение, пальпация и т.д.), рентгенологическое обследование — это стандартная рентгенография, специальные рентгенологические укладки при необходимости.
Рентгенкомпьютерная томография, для верификации повреждений мягких тканей — это МРТ. Для постановки точного и правильного диагноза, а так же для определения дальнейшей тактики лечения, очень важно, чтобы диагностику проводил квалифицированный врач специалист — врач-травматолог ортопед.
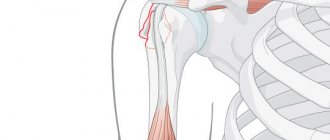
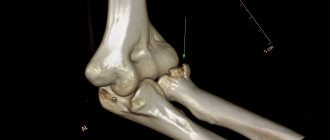
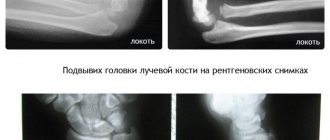
Анатомия локтевого сустава.
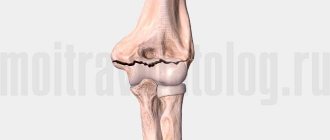
Ваш локтевой сустав состоит из 3 костей: плечевой, лучевой, локтевой. В локтевом суставе осуществляется сгибание и разгибание за счёт движения локтевой кости вокруг блока плечевой кости. Также в локтевом суставе осуществляется ротация или вращение головки лучевой кости, сама лучевая кость при этом как бы перекрещивается с локтевой, при этом происходит ротация предплечья.
Собственно локтевой сустав образован нижним концом плечевой кости и верхними концами локтевой и лучевой кости.
Локтевой сустав удерживается в своём физиологическом положении благодаря архитектуре образующих его костей, суставной капсулы, которая как мешок обволакивает их суставные концы, и большого количества связок. Для переломов нижнего конца плечевой кости, включающих суставную поврехность, характерно наличие большого количества мелких фрагментов.
Такие переломы называют оскольчатыми или мультифрагментарными. В большинстве случаев происходит смещение данных фрагментов относительно друг друга.
Острые симптомы перелома головки плечевой кости
К острой симптоматике можно отнести:
- Боль в плече.
- Ограничения передвижения.
- Искривление осанки
- Отек плеча.
- Гематома.
Как и при всех переломах, основным признаком перелома головки плечевой кости является боль. Большинство не могут безболезненно двигать рукой и обычно удерживают травмированную руку близко к груди в облегченном положении.
Плечо иногда значительно опухает. При переломе гематомы могут отсрочиться и распространиться по всей руке через несколько дней. Травмы нервов или открытые переломы (разрывы с повреждением кожи) случаются редко.
Симптомы
Патологическое явление имеет характерную клиническую картину, которой свойственны следующие симптомы:
- болевой синдром из-за разрыва мягких тканей, связок, капсульного поражения либо отрыва фрагментов хрящевого валика,
- деформация в области плечевого сустава,
- нарушения чувствительности кисти, предплечья, плеча вследствие компрессии нервных волокон смещенной костью,
- отечность, воспаление тканей,
- скованность, поскольку из-за смещенной кости уменьшается естественная амплитуда движений.
Подобные проявления являются серьезными и требуют немедленного посещения специалиста.
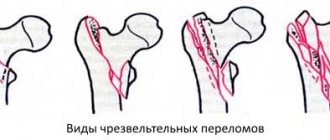
Причины перелома головки плечевой кости
К возможным причинам относят остеопороз, несчастные случаи и опухоли. В случае проксимального перелома головки плечевой кости происходит смещение одной или нескольких фракций друг к другу. Кроме того, лечащий врач должен точно определить, где сломана головка плечевой кости.
Перелом головки плечевой кости часто встречается у детей с пониженной плотностью костей. Типичный несчастный случай – это падение на вытянутую руку. Перелом может возникать косвенно из-за сжатия вытянутой руки или локтя. Но переломы редко возникают в результате прямого воздействия.
Для людей с остеопорозом часто бывает достаточно простого падения с низкой высоты, стоя: достаточно споткнуться о бордюр или поскользнуться на гладкой поверхности, чтобы головка плечевой кости сломалась. Кости со слабым костным веществом ломаются даже при низкой энергии падения.
В редких случаях злокачественная опухоль в кости вызывают перелом головки плечевой кости из-за ослабления внутреннего костного вещества. Эти переломы часто проходят спонтанно, без схематического события травмы.
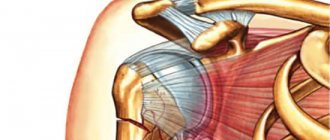
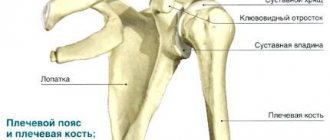
Нестабильность плечевого сустава
Нестабильность плечевого сустава (привычный вывих головки плечевой кости).
Плечевой сустав является самым мобильным суставом человеческого тела, связочный аппарат и капсула сустава менее прочные по сравнению с другими крупными суставами.
Рисунок: Связочный аппарата плечевого сустава.
Эти факторы предрасполагают к вывиху головки плечевой кости, который является самым распространенным вывихом в человеческом организме, что в свою очередь ведет к развитию нестабильности плечевого сустава (привычный вывих).
Рисунок: Положение руки при вывихе головки плечевой кости.
Первичный вывих головки плечевой кости происходит при травме: падение на руку, рывок за руку, удар в область плечевого сустава. Травма сопровождается повреждением таких структур как: капсула, связки, фиброзно-хрящевая губа, а, иногда, и костные компоненты (головка плечевой кости и суставной отросток лопатки).
А) Б)
Рисунок: а) отрыв капсульно-связочного комплекса, б) повреждение Хилл-Сакса головки плечевой кости (импрессионный перелом).
Устранение первичного вывиха происходит, как правило, в медицинском учреждении под обезболиванием, в дальнейшем производится иммобилизация плечевого сустава в гипсе или ортезе сроком до 4-6 недель.
А) Б)
Рисунок: а) Устранение вывиха по методу Гиппократа, б) Гипсовая иммобилизация плечевого сустава.
Таким образом лечение первичного вывиха головки плеча преимущественно консервативное (без операции). Однако, очень часто после первичного вывиха головки плеча развивается нестабильность плечевого сустава (привычный вывих), и поэтому многие специалисты-ортопеды в России и за рубежом считают, что любой первичный посттравматический вывих в плечевом суставе, особенно у молодых пациентов, требует оперативного лечения: артроскопии плечевого сустава и восстановления капсульно-связочного комплекса. У многих больных после первичного вывиха происходят рецидивы (повторные случаи) вывихов в плечевом суставе, тогда развивается так называемая нестабильность плечевого сустава, что в отечественной литературе исторически именуется «привычный вывих головки плечевой кости» или «привычный вывих плеча». Направление нестабильности плечевого сустава, как правило, переднее (до 90%), однако, в ряде случае происходит задний вывих головки плеча, приводящий к задней нестабильности плеча. Диагностирование нестабильности требует комплексного подхода. Сбор анамнеза и клиническое обследование являлись основными средствами диагностического поиска. На этапе сбора анамнеза выясняется механизм травмы при первичном вывихе, наличие и характер (в случае наличия) травмы при рецидиве вывиха после операции, количество вывихов или подвывихов.
Клиническое обследование каждого пациента включает в себя: тщательный сбор анамнеза путем опроса, пальпация плечевого сустава, определение объема пассивных и активных движений в плечевом суставе (сгибание, отведение, наружная и внутренняя ротация), наличие и степень выраженности болевого синдрома при активных и пассивных движениях, во время занятий спортом и в быту. Проводятся специфические тесты для определения нестабильности в плечевом суставе.
Инструментальное обследование плечевого сустава обязательно и включает магнитно-резонансную томографию и компьютерную томографию плечевого сустава. Магнитно-резонансная томография позволяет оценить степень повреждения переднего отдела хрящевой губы и других мягких тканей плечевого сустава, в частности повреждения вращательной манжеты.
Рисунок: Повреждение Банкарта переднего отдела суставной губы.
Рисунок: МРТ срез плечевого сустава, позволяющий оценить состояние вращательной манжеты (выявлен разрыв надостной мышцы).
Компьютерная томография (КТ) позволяет четко выявить гипоплазию суставного отростка лопатки, его аномальное положение в пространстве. С помощью КТ оценивается наличие и степень дефицита костной ткани гленоида и выраженность повреждения Хилл-Сакса головки плечевой кости. КТ в режиме 3D (трехмерной реконструкции) наглядно демонстрирует повреждение костных структур гленоида лопатки и головки плечевой кости. Основываясь на данных компьютерной томографии, вычисляется степень дефицита гленоида и степень поврежения типа Хилл-Сакса.
Рисунок: Сравнительная характеристика суставных поверхностей лопатки правого и левого плеча в режиме трехмерной реконструкции, наглядно демонстрирующая наличие костного дефицита лопатки.
Рисунок: Компьютерная томограмма в режиме трехмерной реконструкции, на которой виден дефект головки плеча по типу Хилл-Сакса.
Основываясь на комплексном обследовании пациента мы применяем ту или иную хирургическую методику лечения нестабильности плечевого сустава (привычного вывиха). На настоящий момент наиболее широкое применение имеют 2 типа операций: артроскопия плечевого сустава и артроскопическое восстановление капсульно-связочного аппарата (повреждение Банкарта) при помощи якорных фиксаторов и костно-пластическая операция Латарже. В случае отсутствия значительного костного дефекта суставного отростка лопатки выполняется артроскопия плечевого сустава и стабилизация — восстановление повреждения Банкарта.
Рисунок: Схематичное изображения восстановления повреждения Банкарта при помощи якорных фиксаторов.
Рисунок: Интраоперационные фото артроскопического восстановления повреждения Банкарта при помощи якорных фиксаторов.
Операция практически не сопровождается осложнениями. Выполняется миниинвазивно через 2-3 кожных прокола. Стабилизирующий эффект операции можно дополнять обработкой передней капсулы при помощи гольмиевого лазера, что приводит к увеличению прочности капсульно-связочных структур. Больной может быть уже выписан на 2-3 сутки после операции на амбулаторное долечивание. Срок реабилитации после артроскопического восстановления повреждения Банкарта занимает 6-8 мес.
В случае наличия сопутствующего повреждения Хилл-Сакса выполняем манипуляцию «реимплиссаж», когда в зону дефекта фиксируется сухожилие подостной мышцы.
Рисунок: Артроскопия плечевого сустава: Этапы процедуры «ремплиссаж».
В случае выраженного дефицита костной структуры суставного отростка лопатки выполняем костно-пластическую операцию Латарже по транспозиции клювовидного отростка. Операцию выполняется как открыто — через небольшой разрез кожи 6-8 см по передней поверхности плечевого сустава, так и артроскопически (артроскопическая операция Латарже).
Рисунок: Схематичное изображение положения трансплантата.
Рисунок: Компьютерная томограмма через 6 мес. после операции и приживления трансплантата.
Реабилитационный период после костно-пластической операции Латарже составляет в от 6 до 12 месяцев, требует выполнения контрольных компьютерных томограмм для подтверждения прирастания трансплантата.
Как после артроскопической операции восстановления повреждения Банкарта при помощи якорных фиксаторов, так и после костно-пластической операции Латарже пациенты возвращаются к полноценной бытовой и спортивной жизни.
Таким образом, мы располагаем и владеем всем арсеналом диагностических и лечебных процедур для лечения сложной проблемы нестабильности плечевого сустава. Обращайтесь в нашу клинику и вы попадете в надежные и умелые руки!
Консервативная терапия
Адекватная обезболивающая терапия с использованием активных ингредиентов трав (например, листьев крапивы) и нестероидных обезболивающих (ибупрофен, кетопрофен) помогает ребенку контролировать воспалительные реакции при остеоартрите плеча.
Специальные физиотерапевтические упражнения поддерживают и улучшают функцию плеча, снимают боль и обеспечивают хорошую подвижность плечевого сустава. Ребенок должен выполнять все рекомендации врача проходить дополнительное обучение, изучать новые последовательности движений и правила поведения, чтобы приспособить свой образ жизни к травмированному плечу.
Консервативное лечение включает обезболивающие препараты, такие как: метамизол натрия – 2,0 мл, тримеперидин – 1,0 мл, трамадол– 1,0 мл, дифенгидрамин – 1,0 мл. Из расчета 0,1 мл на 1 год жизни ребенка. В дополнение назначают кеторолак 30мг/мл – 1,0 мл.
При оперативном лечении перелома идет назначение:
– Цефазолина. 1 г. в/в – 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5- 1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции.
– Цефуроксима. 750 мг в/в – 1 раз за 30-60 минут до разреза кожных покровов.
– Цефтриаксона. 50-70 мг на кг массы тела в/в – 1 раз за 30-60 минут до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин.
Другие виды лечения:
ЛФК;
Физиолечение:
- магнитотерапия (5-10 процедур).
- УВЧ-терапия (5-10 процедур).
- УФО-терапия (5-10 процедур).
- лазеротерапия (5-10 процедур).
Естественные реакции организма на тепло, холод, свет, воду и электрические раздражители поддерживают процесс заживления и облегчают боль, связанную с остеоартритом. Физическая терапия работает с этими стимулирующими триггерами и, таким образом стимулирует самовосстановление организма.
Такие процедуры, как ударно-волновая терапия, биомеханическая стимуляция и глубокое тепло, направлены на ускорение процесса заживления и регенерации.