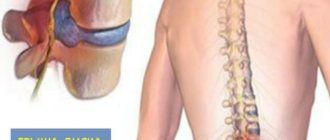
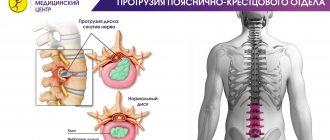
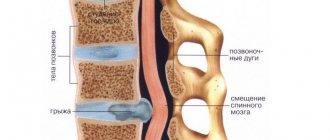
Дорсальная протрузия межпозвоночного диска – выпячивание хрящевой ткани в сторону спинномозгового канала, сопровождающееся защемлением нервных окончаний и возникновением сильных болей в позвоночнике. Зачастую патология не является самостоятельным заболеванием, а возникает как осложнение остеохондроза и служит предвестником межпозвоночной грыжи. Дорзальная протрузия считается опасным состоянием. Выпячивание постепенно увеличивается в размерах, приводя к полному разрушению одного или нескольких позвонков, повреждению спинного мозга, частичному или полному параличу. При отсутствии своевременной терапии вполне здоровый человек медленно, но неизбежно превращается в инвалида.
Если мучают боли в спине, не затягивайте и сразу обращайтесь к врачам клиники Елены Малышевой. Опытные доктора окажут быструю и своевременную помощь, определят в каком позвонке возникла протрузия, и подберут индивидуальную схему лечения с учетом степени разрушения позвонков и тенденции к прогрессированию патологии.
Причины
Нарушение питания дисков связано с изменением работы окружающих позвоночник тканей, из которых, а не через сосуды, межпозвонковые диски получают необходимые полезные вещества. Соответственно протрузия шейных позвонков возникает из-за нарушения обменных процессов в шейном отделе позвоночника. Серьезную роль в этом играет наследственный фактор, обуславливающий строение позвоночника, состав хрящевой ткани, состояние системы кровообращения. Также среди причин болезни называют:
- нарушение деятельности внутренних органов;
- гормональные патологии;
- нарушение обмена веществ;
- возрастные изменения;
- заболевания позвоночника (остеохондроз, ревматизм, сколиоз, кифоз, лордоз);
- неправильная осанка;
- травмы в области шеи;
- недостаточная физическая активность;
- недополучение с питанием витаминов и минералов, необходимых для строения хрящевой ткани.
Опасность протрузии шейного отдела позвоночника сегментов c3-c4, с4-с5, с5-с6, с6-с7
Протрузии дисков шейного отдела позвоночника – классическая патология у людей, которые длительное время проводят за компьютером. Это обусловлено повышенной нагрузкой на нижние сегменты шеи при длительном согнутом состоянии.
Причины возникновения дегенеративных изменений в шейном отделе позвоночника
Шейные диски в норме компенсируют нагрузку на верхнюю часть позвоночника и предотвращают смещение позвонков. При влиянии провоцирующих факторов они начинают трескаться и терять свои функциональные свойства.
Причина поражения межпозвоночных дисков чаще всего заключается в нарушении кровоснабжения и нехватке питательных веществ (дегенеративно-дистрофические изменения). Данные вещества поступают в межпозвонковые диски не из кровеносных сосудов, а посредством проникновения (диффузии) из других тканей.
Вначале пульпозное ядро начинает терять воду, что приводит к потере амортизирующей функции позвоночника. На этом фоне постепенно хрящевая ткань начинает трескаться и в определенный момент фиброзное кольцо, удерживающее все внутренние структуры, разрывается.
Результатом процесса становится протрузия диска С5-С6, С6-С7 и других уровней, которая обычно не проявляется болевым синдромом. Она может сопровождаться лишь ощущением легкого дискомфорта, поэтому не настораживает человека. Основные причины выпячивания межпозвонковых дисков в шейном отделе:
- Нарушение обмена веществ (подагра, сахарный диабет);
- Травматические повреждения позвоночника;
- Болезни внутренних органов;
- Патологические изменения позвонков при остеохондрозе, сколиозе, кифозе;
- Остеопороз (разрежение костной структуры);
- Неправильная осанка.
После дегенеративно-дистрофических изменений второй по частоте встречаемости причиной выпадения межпозвонковых дисков в сегментах С4-С5, С5-С6, С6-С7 является изменение осанки. Если по роду профессии человек вынужден длительное время проводить с наклоненной головой, он находится в группе повышенного риска.
Вначале патология поражает уровень С6-С7, на который приходится максимальная амортизирующая нагрузка при наклонах головы, сегмент С3-С4 поражается в последнюю очередь. Таким образом, прогрессирование дегенеративно-дистрофических изменений в шейном отделе происходит снизу вверх.
Симптомы протрузии в области шейного отдела
ПротрУЗИя C5-C6 и С6-С7 на начальных стадиях не сопровождается болевым синдромом. Только при заднем выпячивании может быть сдавление нервных корешков, которое сопровождается локальным болевым синдромом в области шеи. Большую опасность представляет собой сдавление позвоночной артерии, которое возникает при смещении позвонков на фоне выпадения межпозвоночных дисков. Артерия доставляет кровь к структурам головного мозга. При ее компресссии появляются симптомы:
- Головокружения и головные боли;
- Иррадиация болей в область рук и нижних конечностей;
- Скачки артериального давления;
- Онемение рук;
- Появление ноющих болей в верхних конечностях в плохую погоду.
Напомним, что протрузии шейного отдела позвоночника по большей части протекают без клинических симптомов, поэтому не выявляются на ранних стадиях. Тем не менее, избежать прогрессирования данного заболевания в грыжу можно лишь при своевременном его выявлении и лечении.
Осложнения при протрузии межпозвоночных дисков
В большинстве случаев протрузии шейного отдела не сопровождаются серьезными осложнениями. Тем не менее, данный уровень позвоночника является достаточно уязвимым для множества заболеваний. На фоне нестабильности шейных позвонков может возникнуть гипоксия (кислородное голодание) клеток головного мозга с периодическими потерями сознания.
Если в других отделах позвоночника выпадение межпозвонковых дисков до 4 мм не причиняет серьезных осложнений, то в шейном отделе выпячивание до 3 мм на уровнях С5-С6 и С6-С7 может привести к параличу верхних конечностей и инсульту (кровоизлиянию в головной мозг). Вокруг поврежденных позвонков и межпозвоночных дисков активно воспаляются связки, что провоцирует шейный радикулит (резкая боль в затылке при наклонах головы или подъеме рук вверх).
Осложнения патологии зависят также от вида выпячивания:
- Задняя циркулярная протрузия;
- Равномерное или кольцевое выпячивание;
- Фораминально-циркулярные грыжи.
- Заднее циркулярное выпячивание направлено в область спинномозгового канала. Избежать осложнений заболевания можно только при своевременно обращении к врачу. Поражение дисков на уровне C4-С5, С6-С7 часто превращается в межпозвонковую грыжу. Если при этом появляется компресссия нервных корешков, возникает болевой синдром в области шеи.
Сдавление позвоночной артерии сопровождается нарушением мозгового кровоснабжения с поражением центра дефекации и мочеиспускания. Прогноз для человека при таком развитии событий крайне неблагоприятный.
Основные принципы и методы лечения Лечить выпадение дисков в шейном отделе лучше на ранних стадиях. Основные принципы терапии протрузии С3-С7:
- Ликвидация причины болезни;
- Принятие мер по предотвращению дальнейшего ухудшения ситуации;
- Максимальное исключение клинических проявлений выпадения межпозвонковых дисков.
Сложность терапии заключается в необходимости лечения целого комплекса заболеваний. Самым опасным состоянием является нестабильность позвонков. Если она локализуется на уровне С6-С7, высока вероятность компресссионного синдрома спинного мозга. При нем человек часто теряет сознание при интенсивной физической нагрузке или наклонах головы. Впрочем, вышеописанная ситуация с нестабильностью позвонков проявляется только у 5% людей.
При своевременном выявлении выпавшего диска на уровне C5-C6 или С6-С7, ее удается быстро предотвратить. Чтобы эффективно вылечить патологию, необходимо применять комбинированные схемы. Они должны учитывать патогенетические звенья процесса, особенности вертебрального синдрома (проявления патологии на уровне позвоночника), способы устранения компресссии нервов.
Патогенетическая терапия предполагает воздействие на факторы, которые приводят к изменению позвоночного дискового сегмента (ПДС). Принципы патогенетической терапии:
- Средства для нормализации крово- и лимфообращения (андекалин, эуфиллин, дигидроэрготамин);
- Введение местно анестезирующих препаратов в пораженную область ПДС;
- Применение препаратов аскорбиновой и глюкуроновой кислот для снятия воспаления и восстановления структуры хрящевой ткани;
- Коррекция венозного кровоснабжения (эскузан, гливенол, троксевазин);
- При ослаблении фиксационных свойств суставно-связочного аппарата ПДС проводятся мероприятия, которые направлены на стабилизацию позвоночного сегмента.
При выраженном локальном болевом синдроме в сегментах C4-C5, C5-C6 и С6-С7 назначается постельный режим и средства для ускорения репарации хрящевой ткани:
- Стекловидное тело;
- Румалон;
- Фибс;
- Полибиолин;
- Оротат калия.
Если протрузия С3-С6 сопровождается выраженным болевым синдромом, а также смещением позвонков (нестабильность), необходимо использовать стабилизирующие корсеты, которые будут поддерживать шейный отдел в правильном положении. Лучше выбирать модели, которые смогут исправить смещение позвонков (жесткие). Назначать их должен врач.
Фиксирующие повязки на шею используются также тогда, когда не существует благоприятного прогноза в отношении заболевания. Таким образом, протрузия в сегментах C4-C5, C5-C6, C6-C7 является опасной патологией при запущенном течении. Чтобы ее быстро вылечить, необходимо выявить заболевание на ранних стадиях.
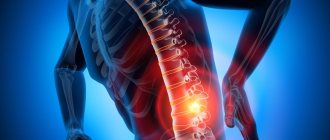
Симптомы
Спинномозговой канал узкий, поэтому протрузия шейного отдела, в отличие от протрузий других участков позвоночника, проявляется достаточно рано. При этом больной испытывает:
- боли в шее и плечах;
- скованность при наклонах и поворотах головы;
- частые головные боли, головокружения, нарушения зрения в виде мушек и темных пятен перед глазами;
- раздражительность;
- покалывание в руках, онемение и тремор в них;
- скачки артериального давления.
Диагностика
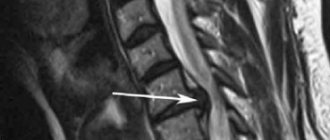
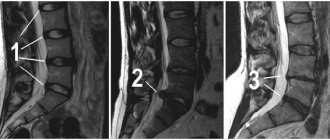
При возникновении вышеперечисленных симптомов необходимо срочно посетить невролога. Предположив протрузию, он направит пациента, прежде всего, на рентген. Это простое и недорогое обследование покажет, есть ли патология, после чего ее исследование эффективнее всего проводить с помощью магнитно-резонансной томографии. Она даст исчерпывающую информацию о размере протрузии, направлении выхода диска, состоянии позвонков и окружающих их тканей. Также информативными методами считаются миелография (рентгенологическое обследования с использованием контрастного вещества) и компьютерная томография. Их назначают по мере необходимости в качестве дополнительных исследований.
Для выявления причин возникновения заболевания еще может потребоваться сдать биохимический анализ крови, который покажет факт присутствия воспалительных процессов в организме и степень усвоения важных для хрящевой ткани веществ. При подозрении на гормональные заболевания придется сделать отдельный анализ крови.
Почему возникает протрузия диска?
Структура диска является сложной сама по себе и это способствует как серьезным травмам, так и хроническим микротравмам, особенно при длительных искривлениях позвоночника, или в случае тяжелой физической нагрузки. Еще более важную роль играет постоянный процесс старения, основным дегенеративным фактором которого является дегидратизация — уменьшение содержания воды в диске.
Это приводит к ограничению его эластичности, неспособности поглощать и компенсировать давление на позвоночник. Отдельно нужно отметить атеросклеротическое поражение сосудов,снабжающих ткани кислородом и необходимыми питательными веществами.
Еще одним ключевым моментом является изменения в структуре коллагена периферийной части диска – фиброзного кольца, нарушающие его целостность и приводящие к искажению его опорных функций. Как следствие, происходит сужение расстояния между смежными позвонками, изменяется тонус окружающих мышц и связок, нарушается механика мелких суставов между соединениями позвонков и наступают вторичные осложнения. Появится ли протрузия дисков вообще, в каком возрасте произойдут дегенеративные изменения и насколько будут выражены,определяет генетическая предрасположенность и образ жизни.
Факторами риска, связанными с дегенеративными изменениями дисков являются:
- курение, которое способствует обезвоживающему эффекту в организме;
- лишний вес, ожирение увеличивают механическую нагрузку на позвоночник;
- интенсивный физический труд;
- статические нагрузки, содействующие искривлению позвоночника (работа сидя/стоя в одной и той же позе);
- малоподвижный образ жизни;
- врожденные или приобретенные аномалии развития позвоночника (например, сколиоз);
- системные заболевания, отражающиеся на позвоночнике.
Лечение
- При лечении протрузии в области шеи важно иммобилизовать данную часть позвоночника, для чего используют специальные фиксирующие воротники.
- Снять боль, воспаление и отек помогает лекарственная терапия. Для улучшения питания хрящевой ткани назначаются хондропротекторы, препараты, которые стимулируют кровообращение, витамины.
- Большую роль в восстановлении позвоночника играют массаж, физиопроцедуры, специальный комплекс упражнений. Они способствуют улучшению питания межпозвонковых дисков, расслабляют и растягивают позвоночник.
Виды протрузий
Классификация протрузий осуществляется в соответствии с их локализацией и характером. В зависимости от них принято выделять следующие основные виды протрузии:
- дорзальная — вполне заслуженно считается самой опасной, характеризуется локализацией в области позвоночника в сторону канала спинного мозга;
- циркулярная — является наиболее распространённой и характеризуется равномерным выступом диска по кругу с хроническим протеканием и нарастанием неврологических клинических проявлений;
- медианная — мало распространена; характеризуется выступом, направленным в центр канала спинного мозга; опасна своими скрытыми до поры до времени клиническими проявлениями.
Профилактика
Избежать изменений в межпозвонковых дисках можно, соблюдая несложные правила:
- укреплять мышцы шеи;
- избегать резких движений;
- соблюдать правильную осанку;
- рационально питаться, при необходимости принимать дополнительно витаминно-минеральные комплексы;
- контролировать хронические заболевания, не допуская осложнений.
Учитывая, что с возрастом протрузия возникает чаще, всем людям старше 40-ка лет доктора рекомендуют проходить регулярные профилактические обследования позвоночника.
Как диагностировать
Диагностика осуществляется посредством осмотра и опроса пациента, после чего доктор направляет больного на МРТ или КТ. Первая процедура считается наиболее информативной и самой безопасной, поскольку отсутствует облучение организма. По итогам томографии можно будет получить снимки позвонков и межпозвонковых дисков. Оценив их состояние и положение, врач-невролог
сможет диагностировать диффузную протрузию диска С5-С6 или любого другого.