Пояснично-крестцовый радикулит – это воспаление нервных корешков, отходящих от спинного мозга на уровне поясницы и крестца (radix по-гречески – «корешок»). Основные причины пояснично-крестцового радикулита – дистрофические изменения позвоночных структур при остеохондрозе.
Спровоцировать такое заболевание могут врожденные дефекты (сакрализация), инфекционные поражения (туберкулез, грипп), а также травмы и переохлаждение. Иногда оно развивается как осложнение менингита и энцефалита.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль. Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
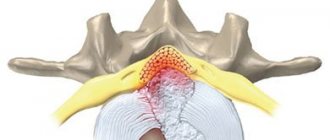
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.
Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы. Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
Виды радикулита
Болезнь может возникнуть в любом отделе позвоночника. В зависимости от локализации различают три вида болезни:
- Пояснично-крестцовый радикулит. Это самый распространённый вид болезни. Причины радикулита в поясничном отделе: протрузии и грыжа межпозвоночного диска, артрит, компрессионный перелом.
- Шейный радикулит. Болезнь развивается в шейном отделе позвоночника на фоне дегенерации или протрузии диска, артрита.
- Шейно-грудной радикулит. Эта форма болезни встречается реже всего из-за малой подвижности грудного отдела позвоночника.
К какому врачу обращаться
Диагностикой и лечением радикулита занимаются неврологи, при необходимости привлекаются другие узкие специалисты – вертебрологи, травматологи-ортопеды, нейрохирурги. Комплексная терапия может проводиться с участием мануального, физио- и рефлексотерапевта.
Возможные осложнения заболевания
Острый радикулит грудного отдела при несвоевременном или неадекватном лечении переходит в хроническую форму. Если продолжаются патологические изменения в позвоночнике, то боль сдавливает грудную клетку словно обручем. Дальнейшее развитие причинного заболевания — остеохондроза — приводит к межпозвонковой грыже.
Сильное повреждение нервных волокон сопровождается потерей чувствительности, утратой определенных двигательных навыков, рефлексов. Если поражены корешки, иннервирующие диафрагму и межреберные мышцы, то могут возникать опасные для жизни нарушения дыхания.
Течение грудного радикулита осложняют ишемия, инфаркт спинного мозга из-за длительного сдавливания корешковых сосудов, их закупорке. Итогом становится частичная нетрудоспособность, инвалидность.
Как распознать пояснично-крестцовый радикулит
При подозрении на защемление нервного корешка врач направит на рентген, который выполняется в прямой и боковой проекции. С его помощью выявляются межпозвоночные грыжи, вывихи, переломы, дефекты и смещения позвонков. С целью исключения дегенеративных нарушений в позвоночнике делают спондилограмму. Для подтверждения инфекционной природы воспаления показана люмбальная пункция, по результатам которой определяются такие патологии, как менингит и энцефалит. Диагностика может включать МРТ, КТ позвоночника, миелографию, лабораторные анализы крови.
Причины
- дегенеративные изменения :остеохондроз ( протрузии, грыжи дисков ), спондилоартроз , смещение позвонков (спондилолистез, спондилолиз)
- компрессионные переломы позвонков на фоне остеопороза или травмы
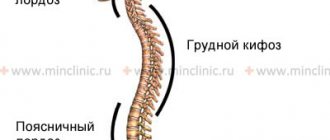
- проблемы с осанкой (сколиоз, кифоз, лордоз);
- воспалительный процесс ( спондилодисцит , спондилоартрит, ревматоидный артрит ,абсцесс)
- опухоли;
Спровоцировать процесс могут: физические нагрузки, перехлождение, поднятие (перенос) тяжелых предметов, малоподвижный образ жизни и лишний вес, беременность.
Медикаментозное лечение
Для снятия острой боли, воспаления и мышечных спазмов назначаются нестероидные противовоспалительные средства НПВС. Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама. Выбор лекарственной формы зависит от интенсивности симптомов: сильные боли устраняют с помощью внутримышечных уколов, умеренный болевой синдром поддается купированию таблетками. В остром периоде дополнительно могут применяться местные средства – мази, гели и кремы. Препаратами второго выбора являются стероиды – Гидрокортизон, Дексаметазон, Дипроспан. Они обладают мощным противовоспалительным эффектом. Если НПВС с гормонами неэффективны, то выполняют лечебные блокады с Лидокаином и Новокаином.
Расслабить спазмированные мышцы помогают спазмолитики и миорелаксанты (Мидокалм). При наличии отечности назначают диуретики и сульфат магния. Отекшие ткани оказывают дополнительное давление на нерв, поэтому вывод излишков жидкости значительно облегчает состояние. Для усиления действия анальгетиков и нормализации работы нервной системы добавляются успокоительные средства. Лечение радикулита поясничного отдела включает также витамины группы В, которые улучшают нервную проводимость. Наиболее часто используются Мильгамма и Нейромультивит. Если болезнь имеет неинфекционное происхождение, то могут назначаться мази с согревающим эффектом – на основе скипидара, змеиного и пчелиного ядов, камфары. Они снимают боль благодаря местно-раздражающему действию.
Лечение радикулита в домашних условиях с помощью лечебного пластыря НАНОПЛАСТ форте
Применяемые при терапевтическом лечении радикулита лекарственные средства, такие как НПВС, миорелаксанты и др. безусловно облегчают состояние больного, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие препараты вообще противопоказаны.
Но в настоящее время существует возможность минимизировать побочные эффекты и при этом повысить эффективность лечения радикулита. В этом может помочь препарат нового поколения — обезболивающий противовоспалительный лечебный пластырь НАНОПЛАСТ форте.
При лечении радикулита лечебный пластырь НАНОПЛАСТ форте во многих случаях показывает очень хорошие результаты:
- позволяет снять боль и воспаление,
- улучшить кровообращение в пораженном участке, что обеспечивает активное восстановление поврежденных тканей;
- дает возможность снизить дозу обезболивающих и противовоспалительных средств, а в некоторых случаях и вовсе их отменить.
При радикулите лечебный пластырь НАНОПЛАСТ форте наносят на область шеи, шейно-плечевую область, поясницу или межреберную область — в зависимости от локализации боли. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь. Продолжительность курсового лечения радикулита лечебным пластырем — от 9 дней
Высокая эффективность, отсутствие вредных побочных эффектов, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении радикулита.
Подробнее о НАНОПЛАСТ форте
Немедикаментозное лечение
Немедикаментозные методы применяют после ослабления острых симптомов, когда сильной боли уже нет. Их задача – укрепление мышечного корсета, улучшение кровоснабжения пояснично-крестцового отдела и стимуляция процессов восстановления. Ускорить выздоровление помогают:
- физиопроцедуры – лазер, ультрафиолет, магнит, электрофорез с болеутоляющими средствами, гормонами, лечебные грязи;
- массажные сеансы с применением мягких техник, позволяющих избежать повторного защемления нерва;
- специальные упражнения, которые покажет инструктор лечебной физкультуры, помогают снять лишнюю нагрузку с позвоночника и улучшить осанку;
- рефлексотерапия;
- мануальная терапия;
- тракционное вытяжение сухим или подводным способом.
Лечение грудного радикулита методом остеопатии
Методика лечебной пальпации при радикулите выгодно отличается от мануальной терапии: она не имеет противопоказаний, предписывается даже в период обострения, не имеет побочных эффектов, легко переносится пациентами.
В случаях корешкового синдрома грудного расположения опстеопат применяет структуральную технику, мягко активизируя мышцы спины, тем самым нормализуя их тонус. При смещении позвонков применяется более глубокое воздействие.
В процессе лечения радикулита остеопат добивается следующего:
- Устранение корешковых симптомов и уменьшение боли;
- Снятие воспалительного процесса в тканях;
- Улучшение кровообращения и метаболических процессов в тканях, пораженных радикулитом;
- Восстановление подвижности позвоночника.
Пациенты с грудным радикулитом, проходя курс остеопатии, нуждаются в меньшем количестве медикаментозных препаратов и физиотерапевтических процедур.
После сеансов лечебной пальпации организм пациента способен к саморегуляции, а здоровый образ жизни позволит избежать рецидива радикулита.
Профилактика
Профилактические меры для предотвращения радикулита несложные:
- грамотная организация спального места. Удобная кровать – это упругий матрас средней жесткости и небольшая подушка средней толщины. Идеальный выбор – ортопедические спальные принадлежности;
- полноценное и сбалансированное питание не только обеспечит организм полезными витаминами и минералами, но и поспособствует сохранению нормального веса;
- адекватная физическая активность. Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю.
Врачи нашего центра уже много лет работают с пациентами, страдающими радикулитом. При своевременном обращении прогноз всегда благоприятный. У нас вы получите полноценное лечение, начиная с осмотра и диагностики, и заканчивая советами по коррекции образа жизни.
Народные средства от радикулита
Растирки
- 5-7 капель масла лаванды смешать с 10 каплями любого растительного масла, смесь слегка подогреть и втирать в воспаленный участок.
- 25 гр соли растворить в 100 мл спирта, добавить стручок острого перца и 40 гр свиного жира. Все компоненты держать на водяной бане до тех пор, пока полностью не растопится жир.
- Репейные корни, настоянные на спирту. Эта настойка продается готовым в аптеках и стоит недорого, но при этом зарекомендовало себя как отличное средство от радикулита.
Первая помощь при обострении радикулита
В острой стадии заболевания больному нужен строгий постельный режим на 1-2 дня. Кровать должна иметь жесткий ортопедический матрас для правильного положения тела. Параллельно с отсутствием физических движений важна медикаментозная терапия, которая заключается в использовании:
- противовоспалительных средств;
- обезболивающих препаратов;
- миорелаксантов местного применения (мазей, гелей).
В первые дни обострения ограничивают двигательную активность, чтобы минимизировать нагрузку на воспаленные участки нервов и снизить интенсивность болей.
Можно надеть поддерживающий корсет или пояс, чтобы снизить нагрузку на позвонки. Если боль не уходит, делают новокаиновые блокады.