Ревматоидный артроз отличается тем, что может поражать пациентов в совершенно разном возрасте. Если дегенеративный остеоартроз зачастую связан с процессами старения в организме и возникает впервые в возрасте старше 50-ти лет, то для этой формы характерная ранняя манифестация.
В этой статье рассказано про симптомы и диагностику ревматоидного артроза, лечение этого грозного заболевания, способного привести к инвалидности и утрате работоспособности в довольном молодом возрасте. При своевременном выявлении симптомов ревматоидного артроза, лечение обычно приводит к тому, что патология переходит в стадию длительной ремиссии. При этом дальнейшего разрушения хрящевой синовиальной ткани не наблюдается. Ввести артроз в ремиссию – это важнейшая задача для каждого врача, занимающегося данной проблематикой.
Ревматоидный деформирующий артроз – это хронический недуг, в основе которого лежит нарушение работы иммунной системы. Ревматоидные процессы возникают при длительном состоянии носительства патогенной микрофлоры. В результате этого клетки иммунитета перестают подразделять белки на чужеродные и свои. Начинается атака на серозные оболочки, синовиальную хрящевую ткань, эпидермис и т.д. Это связано с тем, что маркеры большинстве штаммов патогенной кокковой микрофлоры очень похожи на коллагеновые и гиалиновые хрящи, из которых состоят оболочки внутри крупных суставов.
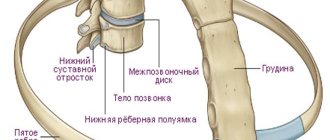
Артроз – это патология, при которой происходит разрушение хрящевого синовиального слоя. Он защищает костные головки от трения и деформации. Хрящевой слой внутри суставной капсулы играет роль амортизатора при совершении движений. Во время сжатия он отдает синовиальную жидкость, а при расправлении впитывает её. Тем самым осуществляется питание тканей и равномерное распределение амортизационной нагрузки при ходьбе, беге или совершении других движений.
Артроз начинается с воспалительного процесса. Чаще всего это артрит или травматическое воздействие на сустав. В процессе воспаления синовиальная хрящевая оболочка становится хрупкой и подвергается быстрому разрушению. Если воспаление купировано, но мероприятия по реабилитации хрящевого слоя не проведены, то он так и остается в истонченном виде. Следующий случай артрита может привести к тому, что хрящевой слой в некоторых местах будут пролиферирован.
Во время развития артроза на головка оголенных костей образуются микроскопические трещины. Они заполняются остеофитами и костными мозолями. Эта стадия носит название деформирующей. При её наступлении пациент утрачивает способность самостоятельно передвижения, испытывает постоянную боль. Может развиваться вторичная форма локального остеопороза и деструкции костной ткани. Это приводит к существенному укорочению конечности.
Если у вас развивается ревматоидный артроз, то необходимо проводить регулярную поддерживающую терапию, которая будет сдерживать процесс разрушения хрящевой и костной ткани продлевая период физической активности для пациента. В Москве для разработки индивидуального курса лечения и реабилитации вы можете обратиться в нашу клинику мануальной терапии. Здесь работают опытные доктора. Они проведут комплексный осмотр и обследование, поставят точный диагноз и расскажут о том, что нужно делать, чтобы сохранить возможность физической активности до конца своей жизни.
Причины ревматоидного артроза
Этиологически существует только одна существенная причина развития ревматоидного артрита. Это ревматизм или нарушение работы иммунной системы в результате носительства патогенной микрофлоры. Но ревматизм развивается далеко не у каждого пациента, которые перенес несколько случаев тонзиллита или страдает от хронического гломерулонефрита. Поэтому логично предполагать, что существуют факторы негативного влияния, которые повышают риск развития ревматоидного артроза. Рассмотрим их.
Причины подразделяются на внешние и внутренние. К внутренних факторам патогенного вмешательства относятся:
- наличие хронических заболеваний соединительной ткани, таких как псориаз, системная красная волчанка, подагра, болезнь Бехтерева и т.д.;
- неправильно организованное питание и недостаточное употребление чистой питьевой воды;
- использование фармакологических препаратов без назначения врача;
- различные интоксикации;
- нарушение микроциркуляции крови и лимфатической жидкости;
- гипотония скелетных мышц, в том числе и связанная с нарушениями процессов иннервации;
- заболевания сердечно-сосудистой системы;
- эндокринные нарушения (гиперфункция щитовидной железы, гиперсекреция коры надпочечников, сахарный диабет и т.д.);
- дефицит некоторых нутриентов (белков, минералов, витаминов);
- разрушение костной ткани на фоне климакса (остеомаляция, остеопороз);
- избыточная масса тела.
С высокой долей вероятности спровоцировать развитие ревматоидного артроза может физическая нагрузка, тяжелый труд, длительное пребывание в статичной позе, травмы в виде ушибов, трещин, переломов и растяжений.
Что это?
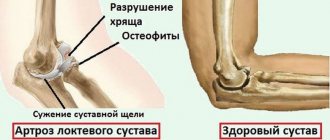
Артроз – это хроническое дегенеративное заболевание суставов, которое выражается в их разрушении (рис. 1). При этом повреждаются все структуры сочленения сустава – хрящевые, костные, соединительнотканные (связки и суставная сумка). Недуг распространенный: от него страдают от 6–7 до 10–15% населения разных стран. Так, на территории бывшего СССР от артроза страдают 6-7% населения, а в США артрозом болеют 32,5 млн взрослых людей. Чаще всего в этот процент попадают люди старше 45 лет, но встречаются пациенты и моложе.
Рисунок 1. Развитие артроза правого тазобедренного сустава (вид спереди, схема). Хрящ при артрозе разрушается, что со временем приводит к деформации кости. Поврежденный сустав отекает и болит. Источник: CC0 Public Domain
Ревматоидный артроз коленного сустава
Коленный ревматоидный артроз является самой распространенной формой заболевания. Поэтому на его примере рассмотрим стадии и классификацию болезни. Для других суставов характерны точно такие же патологические изменения, но с иной локализацией.
Ревматоидный артроз коленного сустава подразделяется на следующие формы болезни:
- первичная деформация сустава без первичного развития артрита (воспаления в суставной полости);
- вторичный посттравматический артроз – развивается на фоне асептического воспаления, которое может перейти в форму ревматоидного процесса и создавать условия для длительной пролиферации хрящевых и костных тканей;
- генерализованная разновидность – в патологический процесс включается одновременно несколько суставов (оба колена).
В области позвоночного столба может также развиваться унковертебральная форма ревматоидного артроза с выраженным анкилозом и утратой гибкости и подвижности. Она развивается по типу болезни Бехтерева, но имеет более мягкой течение с более позитивным прогнозом для жизни пациента.
В целом ревматоидный артроз проходит в своем развитии четыре стадии:
- на первой отсутствуют видимые признаки разрушения и деформации костной ткани;
- на второй возникает тугоподвижность, быстро утомляются мышцы ноги, что свидетельствует о серьезном разрушении хрящевой синовиальной оболочки сустава;
- на третьей стадии появляется постоянная боль, хруст, скрип в суставе, наступать на ногу становится больно и некомфортно, начинается вторичная дистрофия мышц бедра и голени;
- четвертая стадия характеризуется развитием вторичного анкилоза – контрактура делает сустав неподвижным, наступать на ногу пациент больше не может, для восстановления работоспособности необходима хирургическая операция.
Эффективное лечение с помощью методов мануальной терапии возможно только на 1-2 стадии. При третьей и четвертой степени разрушения и деформации сустава потребуется хирургическая операция по эндопротезированию.
Механизм прогрессирования болезни
При появлении любой из причин, провоцирующих болезнь сустава при артрозе, в нем начинают развиваться патологические процессы. Механизм их прогрессирования не до конца изучен, но основные этапы официальной медицине известны.
На начальном этапе происходит истощение структуры хрящевой ткани и аномальные изменения в синовиальной жидкости. Все это протекает вследствие нарушений обменных процессов, при которых ткани сочленений не получают нужных компонентов в достаточном количестве, либо лишены части из них.
Далее утрачивается эластичность коллагеновых волокон и гибкость хряща, вследствие того, что в организме при недостатке питательных элементов не успевает вырабатываться гиалуроновая кислота, обеспечивающая мягкость и гибкость структурного состава коллагенового волокна. Хрящ постепенно высыхает, становится ломким и трескается. Жидкость в синовиальной капсуле постепенно истощается и впоследствии полностью исчезает.
На хрящевой ткани образуются шероховатости, твердые костные новообразования. Одновременно с тем развивается деформация других тканей сустава, их патологическое перерождения, дистрофия и утрата физиологической активности.
Для пациента эти изменения означают появление боли, хромоты, неподвижность сустава.
Симптомы ревматоидного артроза
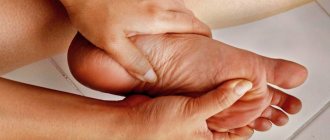
Клинические симптомы ревматоидного артроза зависят от стадии развития патологического процесса. На ранней стадии это нечеткая, периодически возникающая бол тупого характер в области пораженного сустава. Она возникает исключительно после тяжёлых физических нагрузок на сочленение костей. После кратковременного отдыха все проходит бесследно.
На второй стадии симптомы ревматоидного артроза становятся более выраженными и включают в себя:
- практически постоянно присутствующую боль, которая ограничивает подвижность;
- скованность, не позволяющую делать движения в привычном объеме в утренние часы;
- появление неприятных посторонних звуков при совершении движений (скрип, хруст, скрежет, скрип и т.д.);
- местно определяется припухлость сустава, болезненность при пальпации, повышение температуры и покраснение кожных покровов.
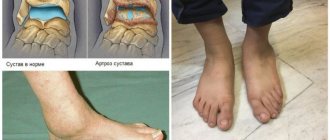
На третей стадии невооруженным взглядом видна деформация сустава. При проведении рентгенографического снимка определяются участки, на которых полностью отсутствует синовиальная хрящевая ткань. Они покрыты остеофитами и костными наростами. При движениях они травмируют суставную капсулу, провоцируют внутренне капиллярное кровотечение и развитие вторичной воспалительной реакции.
К другим методам диагностики относятся МРТ обследование, УЗИ мягких тканей, анализ крови на ревмофактор, общий клинический анализ крови.
Методы диагностики
Для корректного назначения лечебных процедур необходимо устранить причину артроза. Для ее обнаружения и точной постановки диагноза используются такие методы диагностики:
- пункция с забором синовиальной жидкости;
- биопсия хрящевой ткани для проверки ее структуры;
- метод радионуклидного обследования;
- рентгенография;
- УЗИ.
Вместе с врачом-ревматологом или ортопедом назначаются дополнительные лабораторные исследования – общий анализ крови, исследование на содержание электролитов, ревмопробы, выявление уровня сахара в пробах крови, обследование белковых фракций.
Как лечить ревматоидный артрит?
Многих пациентов интересует ответ на вопрос о том, какой специалист лечит ревматоидный артроз коленных суставов, к какому врачу стоит записаться на прием. Многие полагают это заболевание находится в компетенции ревматолога. На самом деле это не так. Ревматолог может купировать острое воспаление. Но восстановить работоспособность пораженных суставов он не сможет. В этом может помочь ортопед или остеопат, мануальный терапевт.
Поэтому, перед тем как лечить ревматоидный артроз, постарайтесь собрать как можно больше информации о доступных методах и способах лечебного воздействия.
Например, с помощью методов мануальной терапии можно полностью победить ревматоидный артроз кистей рук и восстановить утраченную мелкую моторику кистей. Для этого используется рефлексотерапия, лазерное воздействие, курсы лечебной гимнастки и массажа. Положительные результаты от подобного лечения можно получить только на ранних стадиях болезни. Поэтому, при появлении клинических симптомов ревматоидного артроза следует незамедлительно обращаться на прием к мануальному терапевту или ортопеду.
Осложнения
Последствия несвоевременного лечения и запущенного артроза суставов чреваты такими осложнениями, как:
- инвалидность;
- деформация без возможности восстановления;
- появления позвоночных грыж;
- малоподвижность или неподвижность сустава;
- снижение качества и уровня жизни.
Хроническое течение, помимо этих осложнений, сопровождается интенсивной и частой болезненностью, полным разрушением структурных компонентов сочленения, дискомфортом, невозможностью выполнять физическую работу и заниматься спортом.
Лечение ревматоидного артроза
Как уже говорилось выше, лечение ревматоидного артроза на поздних стадиях возможно только с помощью методов хирургии. Это эндопротезирование пораженных суставов, с последующей реабилитацией и восстановлением работоспособности мышц.
На ранних стадиях для лечения ревматоидного артроза можно использовать методы мануальной терапии:
- остеопатия и массаж позволяют восстановить микроциркуляцию крови и лимфатической жидкости, вернуть эластичность всем мягких околосуставным тканям;
- иглоукалывание восстанавливает нормальный тонус организма, запускает процесс регенерации поврежденных тканей в области суставов;
- лечебная гимнастика увеличивает амплитуду подвижности и сохраняет её на долгие годы, активизирует диффузное питание с помощью активной работы мышц;
- кинезиотерапия позволяет эффективно бороться с анкилозами и контрактурами;
- физиотерапия улучшает состояние тканей;
- лазерное лечение позволяет избавиться от остеофитов и костных наростов;
- электромиостимуляция используется при выраженной дистрофии мышц.
Курс лечения ревматоидного артроза разрабатывается индивидуально. Для этого вам нужно записаться на бесплатный прием мануального терапевта в нашу клинику. Позвоните администратору и согласуйте время, удобное для визита.
колено
колено
- дополнением к хирургическому лечению при проведении любых операций, кроме эндопротезирования сустава;
- альтернативой хирургическому лечению для тех, кому операция противопоказана;
- используется в период ожидания хирургического вмешательства.
Обезболивающие препараты
Для уменьшения боли большинству пациентов назначаются 2 группы лекарственных средств:
- нестероидные противовоспалительные препараты (НПВС);
- хондропротекторы.
Первые работают мгновенно, но дают непродолжительный эффект. В то время как хондропротекторы не действуют сразу, они уменьшают боль лишь через несколько месяцев регулярного приема. Эффект выражен слабее. Но хондропротекторы абсолютно безопасны, они дополняют НПВС, а потому часто назначаются врачами даже при запущенном артрозе.
Основные НПВС, которые применяются:
- ацеклофенак – хорош тем, что улучшает метаболизм в хрящевой ткани;
- диклофенак, ибупрофен – обладают выраженным противовоспалительным и анальгетическим действием;
- мелоксикам, целекоксиб, нимесулид – обладают меньшим риском развития осложнений со стороны желудочно-кишечного тракта, поэтому часто назначаются пациентам после 65 лет или с эрозивно-язвенными поражениями ЖКТ в анамнезе.
Дозы препаратов должны быть минимальными, насколько это возможно для купирования хронического болевого синдрома. Тем не менее, обезболивающие лекарства приходится принимать постоянно, потому что запущенные формы артроза сопровождаются болью даже в состоянии покоя.
Внутрисуставные уколы
Внутрь сустава может вводиться большое количество различных лекарственных средств (глюкокортикоиды, ингибиторы протеиназ, хондропротекторы, анестетики). Но не все они одинаково эффективны, а некоторые даже опасны. Мы используем для внутрисуставного введения два препарата, которые:
Альтернативные операции
В последние годы частота альтернативных операций при остеоартрозе снижается. Особенно это касается тазобедренного сустава. Но при дегенеративно-дистрофических процессах коленного сустава альтернативные методики хирургического лечения довольно часто. Они позволяют добиться значительного улучшения состояния пациента на несколько лет. Главное преимущество таких методов состоит в следующем:
- сохраняется собственный сустав;
- не требуется длительная реабилитация, потому что используемые методы в большинстве своём малоинвазивные (осуществляются с артроскопическим доступом);
- меньше риск осложнений.
Артроскопия позволяет выполнить множество манипуляций на суставе. Какие из них необходимы, врач определяет индивидуально. Для этого перед проведением операции выполняется МРТ сустава. Кроме того, огромную диагностическую ценность имеет и сама артроскопия.
При проведении операции доктор может выполнить такие действия:
- промыть сустав, вывести из него воспалительную жидкость;
- удалить фрагменты поврежденных менисков, измененных тел Гоффа, восстановить связки, удалить свободные тела;
- выполнить костно-хрящевую мозаичную пластику или туннелизацию.
Некоторым пациентам проводят несколько операций. Все действия могут быть выполнены за один этап лечения. Реже проводится двухэтапное хирургическое вмешательство (две операции в разные дни).
Костно-хрящевая мозаичная пластика
Костно-хрящевая мозаичная пластика – операция, которая предполагает взятие участка ненагружаемого хряща и его пересадку на суставную поверхность сустава, поврежденного артрозом. Методика дает хорошие результаты, но может быть использована не более чем в 5% случаев при остеоартрозе, так как для неё нужны определенные условия:
Стадии заболевания
Артроз суставов развивается постепенно и в процессе проходит три последовательных стадии, определяющих степень тяжести заболевания:
- 1 стадия: патология не выявляется на рентгене или УЗИ, однако процессы разрушения уже запущены; изменяется состав суставной жидкости, в результате чего ткани получают меньше питательных существ и становятся более чувствительными; повышенная нагрузка на область поражения вызывает воспаление (артрит) и боли;
- 2 стадия характеризуется активным разрушением хрящевой ткани, а по краям суставной площадки (области соприкосновения поверхностей) появляются костные шипы и наросты; в это время боли становятся привычными, а воспалительные процессы идут то сильнее, то слабее; периодически отмечаются спазмы связанных с суставом мышц;
- 3 стадия: области разрушения затрагивают практически всю поверхность хряща, суставная площадка деформирована, пострадавшая конечность отклоняется от своей оси; объем движений снижается, а связки слабеют и становятся короткими.
Некоторые специалисты выделяют также IV стадию развития артроза. Она характеризуется практически полной неподвижностью сустава.