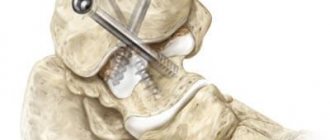
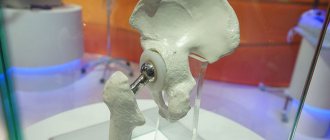
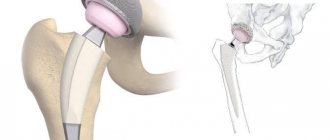
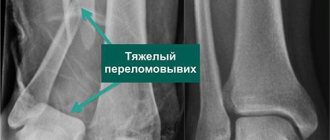
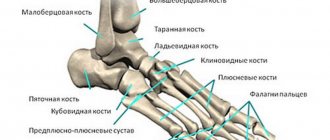
Восстановление функций голеностопного сустава, утраченных в результате травмы или заболевания, — перспективное направление хирургической ортопедии. Один из методов, восстанавливающих подвижность голеностопа — эндопротезирование. Активное развитие этот вид оперативного лечения получил несколько лет назад, а до этого был малопопулярным, что объяснялось сложностью в восстановлении биомеханики сустава, несовершенством эндопротезов голеностопного сустава и рядом других факторов.
Эндопротезирование голеностопного сустава — эффективный способ восстановления его функции, представляющий конкуренцию артродезированию. Третье поколение эндопротезов голеностопного сустав решает большинство указанных проблем, что подтверждается исследованиями как зарубежных, так и российских ученых. Поэтому все больше практикующих ортопедов склоняются в пользу эндопротезирования. Ежегодное количество операций этого типа медленно, но неуклонно растет, что показали в своем исследовании от 2018 года Фархан Сайед (Farhan Syed) и Энтони Угуок (Anthony Ugwuoke) (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6026887/).
Поверхностный имплант.
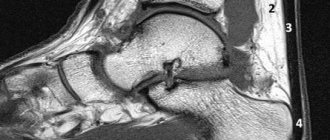
Суть эндопротезирования голеностопного сустава заключается в замене суставных поверхностей искусственными конструкциями, способными заменить функцию родного сустава.
Показания к замене голеностопного сустава
Основными причинами, по которым может потребоваться эндопротезирование голеностопного сустава, являются выраженная артралгия (боль в суставе) в сочетании с тяжелым нарушением подвижности стопы. Эндопротезирование ГС востребовано при следующих заболеваниях и состояниях:
- тяжелый ревматоидный артрит;
- деформирующий артроз любого генеза (посттравматический или дегенеративно-дистрофический);
- анкилоз сустава;
- контрактура сустава.
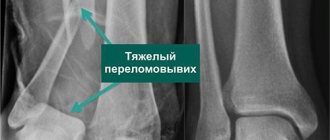
Артроз левого сустава. Суставная щель очень мала.
Очень часто артроз голеностопного сустава сочетается с другой патологией стопы и голеностопа — варусной или вальгусной деформацией, плоскостопием, которые затрудняют принятие решения об эндопротезировании и повышают риск неблагоприятного исхода операции.
Подготовка
Грамотная подготовка оказывает сильнейшее влияние на успех операции. Поэтому важно выполнять все рекомендации неукоснительно и своевременно. Минимальный набор подготовительных мероприятий включает:
- Прохождение стоматологического лечения, если оно требуется. Это поможет избавиться от потенциального источника инфекции.
- Клинические анализы. Состояние крови и мочи поможет определить наличие возможных проблем в организме и противопоказаний к оперативному лечению.
- Физическая подготовка.
- Повышение иммунитета.
- Снижение веса пациента, если это требуется.
- Организация пространства для реабилитации, которая потребуется.
Общее время подготовки может занимать около полугода.
Ожидаемые результаты
Пациенты с хроническими болями в голеностопе, с вынужденным ограничением двигательной активности в результате удачной операции будут весьма впечатлены результатами. Эффекты эндопротезирования голеностопного сустава:
- значительно уменьшается болевой синдром — в 75% случаев происходит полное его исчезновение;
- восстанавливается нормальная биомеханика ходьбы;
- отмечается восстановление подвижности сустава, которой вполне достаточно для обычной ходьбы (бегать с эндопротезом крайне нежелательно);
- обеспечивается достаточно высокая степень свободы стопы: пациент может на 10° согнуть ее (тыльное сгибание) и на 20° разогнуть (подошвенное сгибание) — этого достаточно для выполнения большинства ежедневных задач.
Ожидать от эндопротеза, что он вернет суставу первоначальное состояние, и человек сможет бегать и заниматься активными видами спорта (футболом, хоккеем и прочими), не стоит. Эндопротезирование ГС направлено на нормализацию образа жизни пациентов, измученных хроническими болями и ограничением подвижности.
Противопоказания
Питер Вуд (Wrightington Hospital, Wigan) — английский хирург-ортопед, исследователь — в своей работе “Современное состояние эндопротезирования голеностопного сустава” (The present state of ankle arthroplasty. 2008) описал “идеального” пациента для эндопротезирования голеностопного сустава. Согласно мнению ученого, это “пациент среднего или пожилого возраста с анатомически ровными лодыжкой и пяткой, у которого голеностопный сустав сохранил достаточный диапазон движений, в том числе как минимум 5
°
дорсифлексии
”.
Исходя из этого мнения, перечень противопоказаний к эндопротезированию голеностопного сустава следующий:
- молодой возраст;
- тяжелая степень остеопороза костей голени и/или стопы;
- варусная и вальгусная деформация с углом отклонения более 10°;
- нестабильность голеностопного сустава;
- асептический некроз таранной кости;
- любые воспалительные заболевания в области сустава;
- грубые деформирующие рубцы в области лодыжек;
- операция артродеза в анамнезе, приведшая к формированию псевдоартроа;
- травматическая деструкция (разрушение) сустава;
- значимые иммунодефициты (ВИЧ в стадии СПИД, декомпенсация аутоиммунных заболеваний);
- длительная терапия глюкокортикостероидами.
Конкретное решение о возможности эндопротезирования принимается лечащим врачом после обследования пациента и изучения данных лабораторно-инструментальных методов обследований (рентгенограмм, КТ).
Что лучше: артродез или эндопротезирование?
Однозначно ответить на этот вопрос не представляется возможным. До сих пор артродезирование считается “золотым стандартом” операций при артрозе голеностопного сустава, однако в мировой статистике отмечается неуклонный рост числа операций эндопротезирования. Весьма важными факторами, влияющими на эффективность операций и удовлетворенность пациентов результатами являются:
- возраст пациента на момент операции;
- степень физической активности пациента;
- наличие в анамнезе травм костей голени и стопы.
Чем моложе пациент, чем выше его физическая активность, тем выше риск асептической нестабильности компонентов эндопротеза. Этому же явлению способствуют переломы лодыжек, таранной и пяточной кости в лодыжках. Поэтому этой категории пациентов в большей степени подходит операция артродезирования, так как эндопротезирование с высокой вероятностью окажется безуспешным и, спустя несколько месяцев или лет, придется сделать артродез.
Вариант артродеза.
Пациентам же более старшего возраста, с низкой двигательной активностью больше подходит эндопротезирование — у них вероятность нестабильности несколько ниже.
Сотрудниками ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена» — К.С. Михайлов, В.Г. Емельянов и др. — был предложен и внедрен в клиническую практику алгоритм выбора операции для пациентов с дефартрозом голеностопного сустава (https://cyberleninka.ru/article/n/obosnovanie-vybora-operatsiy-artrodezirovaniya-ili-endoprotezirovaniya-u-patsientov-s-artrozom-golenostopnogo-sustava — источник).
Преимущества артродеза голеностопного сустава:
- меньшее количество осложнений;
- сустав фиксируется сразу и навсегда;
- меньше усилий на реабилитацию;
- достаточно низкая цена расходных материалов (интрамедуллярных гвоздей) и операции.
Но не стоит забывать и о недостатках артродезирования:
- из-за нарушения биомеханики движений развиваются артрозы других суставов (тазобедренного, коленного)
- выше вероятность сохранения болей в послеоперационном периоде;
- потребность в длительной фиксации ноги после операции.
Преимущества эндопротезирования:
- восстанавливается биомеханика движений, что положительно сказывается на состоянии других суставов;
- время фиксации сустава значительно ниже — функциональная реабилитация без нагрузки начинается уже через пару недель;
- после эндопротезирования более 75% пациентов отмечают полное исчезновение болевого синдрома.
Недостатки эндопротезирования голеностопного сустава:
- операция технически более сложная;
- больше вероятность послеоперационных осложнений;
- более длительная реабилитация;
- высокая стоимость операции и эндопротеза.
Окончательный выбор операции в любом случае остается за пациентом, но при выборе следует учесть указанные факторы и мнение врачей-ортопедов.
Как проходит операция
Операция может проводиться под общим или спинальным наркозом. При спинальной анестезии пациент находится в сознании, но не чувствует тела ниже точки ведения анестетика. Вмешательство предполагает несколько шагов:
- Разрез, визуальный осмотр сустава, избавление от ненужных тканей.
- Замещение костей сустава биосовместимыми имплантами.
- Цементная или другая фиксация импланта.
- Дренирование, необходимое для выхода лишней жидкости.
- Послойное наложение швов.
- Фиксация сустава в правильном положении с помощью гипса.
- Размещение пациента в правильном положении с приподнятой ногой.
Статистика успешности эндопротезирования голеностопа
Более-менее успешная практика эндопротезирования стала возможна лишь после появления протезов нового поколения — трехкомпонентных с бесцементным способом фиксации. До этого свыше 90% случаев эндопротезирования оканчивались нестабильностью импланта и его удалением с последующим артродезом.
Большого объема достоверных статистических данных по эндопротезированию, к сожалению, пока еще не собрано. Периодически проводятся исследования, в которых ученые пытаются обобщить мировую практику по эндопротезированию голеностопных суставов. Большое подспорье в этом оказывают национальные реестры эндопротезирования, которые существуют во всех развитых странах.
В одном из последних исследований была собрана и обобщена статистика из реестров Великобритании, Австралии, Финляндии, Новой Зеландии, Норвегии, Швеции по 2021 год. Данные по успешности этого вида операций отражены в таблице.
Таблица 1. Успешность эндопротезирования голеностопного сустава (по данным национальных реестров)
| Страна | Отчетный период | Общее число операций | Наиболее частая причина эндопротезирования | Частота ревизионных операций |
| Австралия | 2006-2016 | 2235 | Остеоартроз (92,8%) | 4,6 — при ревматоидном артрите 10,2% — при остеоартрозе (ревизии проведены в первые 5 лет после эндопротезирования) |
| Финляндия | 1982-2006 | 573 | Ревматоидный артрит (49%) | 17% |
| Великобритания | 2010-2016 | 3899 | — | 7,7% (за период 5-летнего наблюдения) |
| Новая Зеландия | 2000-2016 | 1380 | Артроз (75,07%) | 18,4% (за период 10-летнего наблюдения) |
| Норвегия | 1994-2015 | 1047 | Посттравматический остеоартрит | — |
| Швеция | 2003-2010 | 780 | Ревматоидный артрит (36%) | 31% (за период 10-летнего наблюдения) |
В одном из крупных систематических обзоров, выполненных на базе отделения ортопедии, педиатрии и спортивной медицины лютеранской больницы Гундерсона (США, Висконсин, Ла-Кросс,). В обзоре 2012 года (https://www.ncbi.nlm.nih.gov/pubmed/22188902/) рассматривалось 14 исследований с совокупным числом операций эндопротезирования в 2312. Было установлено, что за период наблюдения 22,6 месяцев ревизионные операции были проведены в 9,7% случаев. При этом в 81,3% случаев ревизий требовалась частичная артропластика, в 15,2% — артродез, а в 3,6% проводилась ампутация стопы.
В одном из последних исследований (https://www.ncbi.nlm.nih.gov/pubmed/28462686/), в котором на протяжении чуть более 9 лет наблюдались 107 пациентов после эндопротезирования голеностопного сустава, была отмечена 80% выживаемость эндопротеза.
В России нет единого реестра эндопротезов и эндопротезирования, к тому же эти операции настолько редко выполняются в отечественных медицинских учреждениях (менее 100 операций в год), что достоверной статистики по ним нет. В качестве примера можно привести опыт краснодарских врачей (https://cyberleninka.ru/article/v/opyt-endoprotezirovaniya-golenostopnogo-sustava), которые в период с 2013 по 2021 годы провели 26 операций эндопротезирования. При количестве 26 пациентов в выборке и периоде наблюдения около двух лет неудовлетворительные результаты были у 2 пациентов (7,7%). По этим данным оценить эффективность эндопротезирования голеностопного сустава в России крайне затруднительно.
Стоимость лечения
Проведение операции эндопротезирования ПС возможно по трем программам:
- бесплатное лечение по полису ОМС (обязательного медицинского страхования);
- операция по квоте ВМП (высокотехнологической медицинской помощи);
- платное лечение в государственных и частных клиниках.
Стоимость и состав программ госпитализации
| Программы лечения | ОМС | ВМП | Платное лечение |
| госпитализация и медикаментозное обеспечение | бесплатно | бесплатно | 3 000 руб. в день |
| операция | бесплатно | бесплатно | от 25 000 руб. |
| анестезиологическое обеспечение | бесплатно | бесплатно | 8 000-19 000 руб. |
| эндопротез | оплачивается пациентом | бесплатно | от70 000 руб. (зависит от типа протеза) |
| многоместная палата | бесплатно | бесплатно | бесплатно |
| двухместная палата (одно место) | 1 500 руб. в день | 1 500 руб. в день | 1 500 руб. в день |
| одноместная палата | 2 400 руб. в сутки | 2 400 руб. в сутки | 2 400 руб. в день |
| люкс палата | 4 500 руб. в сутки | 4 500 руб. в сутки | 4 500 руб. в день |
| необходимость ожидания | от 2 недель | от 4 недель до нескольких месяцев | не более 1 недели |
| итоговая стоимость (многоместная палата) | бесплатно оплачивается ТОЛЬКО эндопротез | бесплатно | от 270 000 руб. |
| подробности смотрите здесь | |||
Не теряйте время и деньги! Не рискуйте своим здоровьем!
Обращайтесь к квалифицированному ортопеду при первых же симптомах заболевания. В нашей клинике мы поможем Вам быстро избавиться от вашего недуга.
Если не делать операцию?
Вопрос об оперативном вмешательстве чаще всего встает тогда, когда пациенту крайне тяжело существовать с имеющейся дисфункцией голеностопного сустава, проще говоря, когда ему крайне трудно передвигаться от болей и отсутствия подвижности. Жить, конечно, с этим еще можно, но можно ли назвать это жизнью?
Конечно, артродезирование голеностопного сустава позволяет справиться с частью проблем, но и порождает новые. В ряде исследований было четко доказано, что артродез голеностопного сустава сказывается на состоянии прочих суставов нижних конечностей (тазобедренном, коленном, суставах стопы). Изменение биомеханики движений становится причиной вторичных артрозов в упомянутых суставах. Изменение походки сказывается также и на позвоночнике — повышается риск возникновения межпозвоночных грыж, ускоряются другие дегенеративные процессы в позвоночном столбе.
Эндопротезирование голеностопного сустава на данном этапе развития медицины пока еще тоже не позволяет полностью решить проблемы пораженного сустава. Однако стремительное развитие технологий позволяет надеяться, что в течение одного-двух десятилетий будут разработаны идеальные эндопротезы, способные полностью заменить голеностопный сустав. Пока же каждому пациенту вместе с лечащим врачом приходится тщательно взвешивать риски, преимущества и недостатки эндопротезирования и артродезирования и выбирать тот метод, который больше подходит именно для него.
Импланты голеностопного сустава — виды и бренды
Работы по усовершенствованию моделей голеностопных имплантов продолжаются с момента первой попытки эндопротезирования — с 1970 года. С того времени было разработано и предложено свыше 40 моделей, из которых было запатентовано около 30, а в клиниках используются лишь 15.
Первые модели эндопротезов ГС в настоящее время в клинической практике не используются — они уступили место более безопасным и надежным эндопротезам второго и более позднего поколения.
По количеству элементов эндопротеза различают:
- двухкомпонентные — состоят из двух частей, каждая из которых фиксировалась в соответствующей кости — большеберцовой и таранной.
- трехкомпонентные — основное отличие от предыдущего вида заключается в том, что в их конструкцию был добавлен третий компонент в виде полиэтиленового вкладыша, помещаемого между двумя другими компонентами. Этот вкладыш выполняет роль амортизатора. Все современные эндопротезы ГС — трехкомпонентные.
По принципу взаимосвязи между частями эндопротезов, выделяют:
- Связанные — компоненты импланта прочно соединены друг с другом. Из-за особенностей конструкции такие эндопротезы имеют лишь одну ось вращения (человек способен только сгибать-разгибать стопу). Связанные эндопротезы в настоящее время считаются морально устаревшими и в клинической практике почти не используются.
- Несвязанные — части эндопротеза, в том числе и полиэтиленовый вкладыш никак друг с другом не связаны и удерживаются в необходимом положении за счет связочного аппарата и костной фиксации. Главное преимущество подобных конструкций состоит в большей подвижности — подобные эндопротезы позволяют не только сгибать-разгибать стопу, но и на несколько градусов поворачивать ее в бок и по оси.
Следует упомянуть о типах эндопротезов ГС по способу фиксации в кости — с цементной и бесцементной фиксацией. Цементная фиксация голеностопных суставов в настоящее время не применяется.
В клинической практике во всем мире в настоящее время наиболее широко применяются следующие марки эндопротезов:
- AGILITY (DePuy, США). Двухкомпонентный эндопротез, в котором полиэтиленовый вкладыш фиксирован к одной из частей протеза. Конструкция включает также еще и лодыжечную структуру, необходимую для более надежной фиксации протеза.
- S.T.A.R. (WALDEMAR LINK, Германия). Хром-кобальтовый трехкомпонентный эндопротез с остеотропным покрытием, придающим имплантату свойство улучшенной остеоинтеграции. Наличие на таранном компоненте боковых плоскостей снижает риск травматизации лодыжек. Востребован для замены сильно разрушенных суставов.
- Mobility (DePuy, Англия). Изготовленный из кобальт-хромового сплава эндопротез имеет специфическое покрытие Porocoat, способствующее лучшей остеоинтеграции. На таранном компоненте импланта отсутствую боковые плоскости, что является конструктивной особенностью. Модель Mobility подходит пациентам с незначительной степенью поражения таранной кости.
- HINTEGRA (New Deal SA, Франция). Трехкомпонентный эндопротез с дополнительной системой фиксации винтами.
- Salto (Tornier S.A.S, Франция). Трехкомпонентный эндопротез с бесцементной фиксацией и возможностью установки дополнительного мениска на малоберцовую суставную поверхность.
И менее известные, но также применяемые в клинической практике протезы голеностопного сустава:
- Buechel Pappas (Endotec, США).
- BOX (Finsbury, Великобритания).
- ESKA (ESKA Implants GmbH & Co., Германия).
- AES (Biomet, Нидерланды).
- Albatross (Groupe Lepine, Франция).
- German Ankle System (R-Innovation, Германия).
- Alphamed Ankle Brace (Alphamed Medizintechnik Fischer GmbH, Австрия).
- TNK (Kyocera Corp, Япония).
- TARIC (Implantcast GmbH, Германия).
Лидерами по разработке и производству эндопротезов ГС являются Германия и США, эндопротезов ГС российского производства пока не существует.
Срок службы эндопротезов голеностопного сустава
Мировой опыт эндопротезирования голеностопного сустава не так богат, как опыт замены коленного и тазобедренного суставов. Можно сказать, что достоверные данные о сроках службы голеностопных эндопротезов имеются лишь за последние 10-15 лет. В обзоре исследований, посвященных эндопротезированию, были получены следующие результаты по так называемой “выживаемости” эндопротезов. Под этим термином понимают относительное число эндопротезов, которые продолжали функционировать через определенный отрезок времени. Для наглядности данные отражены в виде таблицы.
Таблица 2. Выживаемость эндопротезов голеностопного сустава в разных исследованиях
| Автор исследования и год окончания | Модель наблюдаемых эндопротезов | Размер выборки (количество наблюдаемых пациентов) | Средний срок наблюдения | “Выживаемость” эндопротезов |
| Roukis, 2012 | Agility | 2312 | 22,6 месяца | 90,3% |
| Raikin et al, 2017 | Agility | 107 | 9 лет | 80% |
| Buechel et al, 2003 | Buechel-Pappas | 50 | 10 лет | 93,5% |
| Giovanni et al, 2006 | Buechel-Pappas | 31 | 8,3 года | 93 |
| Barg et al, 2013 | Hintegra | 684 | 10 лет | 84% |
| Choi et al, 2013 | Hintegra | 32 | 53 месяца | 87,5% |
| Choi et al, 2013 | Mobility | 35 | 34 месяца | 97,1 |
| Wood et al, 2010 | Mobility | 100 | 4 года | 93,6% |
| Muir et al, 2013 | Mobility | 125 | 4 года | 94,4% |
| Bonnin et al, 2011 | Salto | 85 | 10 лет | 85% |
| Schweitzer et al, 201 | Salto Talaris | 67 | 2.8 года | 96% |
| Brunner et al, 2013 | Link STAR | 77 | 10 лет | 70,7% |
| Zhao et al, 2011 | Link STAR | 2088 | 10 лет | 71,1% |
Наиболее достоверными следует считать исследования с максимальным числом случаев и с наиболее продолжительным средним периодом наблюдения. Из всех указанных в таблице исследований ближе всего к этим критериям мета-анализ, проведенный Чжао с соавторами. Из него можно сделать вывод, что чуть более 70% установленных эндопротезов через 10 лет еще продолжают функционировать. В сравнении с “выживаемостью” тазобедренных и коленных имплантов эти цифры не выдерживают никакой критики. Однако даже эти данные позволяют надеяться, что по мере появления новых моделей голеностопных эндопротезов, совершенствования оперативных техник, срок службы и “выживаемость” эндопротезов голеностопных суставов будут увеличиваться.
Стоит знать, что срок службы голеностопного эндопротеза тем меньше, чем более физически активен человек — у молодых людей сроки службы редко превышают 5 лет, а вот у людей старше 60 лет срок службы часто превышает 10 лет.
Стойкий отек.
Осложнения и боли после операции
В процессе изучения причин неудовлетворительных результатов замены голеностопного сустава искусственным эндопротезом были определены следующие группы осложнений:
- Осложнения, обусловленные хирургической агрессией, то есть самой операцией.
- Осложнения обусловленные интраоперационным повреждением костей и мягких тканей.
- Осложнения, специфичные для определенных видов эндопротезов.
К первой группе осложнений относятся некроз краев операционной раны, инфекция области хирургического вмешательства, а также осложнения в местах контакта компонентов эндопротеза с костью.
Некроз краев раны часто возникает из-за особенностей доступа — значительная доля эндопротезов устанавливается передним доступом, при котором никак нельзя исключить повреждение веточек передней большеберцовой артерии. Это приводит к нарушению кровоснабжения кожи в области раны в послеоперационном периоде. Свою лепту в этот процесс вносит и тот факт, что в области доступа отсутствуют мышцы и протез, по сути, прикрыт лишь кожей.
Самым распространенным осложнением первой группы является асептическая нестабильность эндопротеза. Это явление стало причиной выхода из клинической практики эндопротезов с цементной фиксацией — в течение 10 лет из строя выходило почти 100% данных протезов. Трехкомпонентные эндопротезы с бесцементной фиксацией реже вызывают асептическую нестабильность, но до сих пор это явление остается наиболее частой причиной послеоперационных болей и ревизионных операций.
Усовершенствование конструкций эндопротезов второго поколения привело к уменьшению частоты инфекций области хирургического вмешательства. Данные по частоте осложнений при применении протезов третьего поколения пока еще предстоит обобщить.
Это интересно! Возникновение болей в суставе после установки голеностопного эндопротеза свидетельствует о микроподвижности его компонентов в области костной фиксации. В таких случаях риск ревизионной операции значительно выше.
Операционные швы.
Подготовительный этап
Как и при необходимости любой другой операции, перед эндопротезированием пациент проходит специальные обследования, сдает анализы, которые выявляют особенности его организма. Это поможет тщательнее подобрать протез. К тому же, необходимо посетить аллерголога, травматолога, сделать электрокардиограмму.
Понадобится и обширное инструментальное обследование, предполагающее:
- сканирование костей и суставов;
- рентген в нескольких плоскостях;
- артроскопию;
- УЗИ сустава;
- томографию.
Реабилитация после эндопротезирования голеностопного сустава
После эндопротезирования голеностопного сустава, как и после любой крупной операции, связанной с протезирование, пациенты нуждаются в квалифицированной реабилитации. В отношении эндопротезирования ГС реабилитация начинается довольно поздно — не ранее чем через 4 недели после операции. Связано это с тем, что минимум месяц эндопротез не должен подвергаться значимым нагрузкам — это необходимо для лучшей остеоинтеграции.
Факт! Ходить с костылями можно уже на 4-5 день после операции!
Спустя 4 недели начинаются реабилитационные мероприятия, которые должны выполняться под контролем специалистов восстановительной медицины. Постепенная активизация голеностопного сустава состоит из следующих компонентов:
- В раннем послеоперационном периоде в период нахождения ноги в гипсе (ортезе) пациенту рекомендуется регулярно сгибать и разгибать пальцы стопы. Это упражнение следует делать ежедневно по 5-7 раз каждый час. Не стоит забывать и про дыхательную гимнастику — это позволит избежать осложнений.
- Изометрическая тренировка мышц голени — это упражнения, при которых мышцы сокращаются, но движения в голеностопном суставе отсутствуют. Самое простое упражнение — пациент должен напрягать икроножную мышцу, не двигая ногой в голеностопе. Продолжительность упражнения — по 5-7 минут 3-4 раза в день с постепенным увеличением числа “подходов” до 5-7 раз в день.
- Пассивная гимнастика — движения в суставе совершаются врачом реабилитологом. Амплитуда движений на начальном этапе минимальна и постепенно увеличивается до пределов, которые дает эндопротез.
- Постепенная активизация сустава. Упражнения в положении сидя на стуле: Стопы вместе. Пациент двигает их скользя по полу вперед-назад.
- Стопы вместе. Активные движения пальцами ног — “перебирая песок”.
- Стопы вместе. Пальцами перебираем коврик и выталкиваем его под пятку.
- Сгибание и разгибание стопы.
- Стопы вместе. Стараться больной ногой гладить здоровую, не отрывая пяток от пола.
- Катать мяч, поставив стопы на него.
- Ставить оперированную ногу сначала на пятку, потом на носок.
В период реабилитации, после снятия гипсовой лангеты, пациенту может потребоваться ношение ботинка Барука. Конкретный тип ботинка определяет врач ортопед.
Важно! При выполнении любых упражнений следует особое внимание уделять субъективному состоянию — при появлении болевого синдрома следует немедленно прекратить упражнения и снизить их интенсивность. Следует помнить, что слишком интенсивная нагрузка на сустав рано или поздно приводит к нестабильности его компонентов. С протезом голеностопного сустава бегать и заниматься активными видами спорта нельзя!
В реабилитационные процедуры, помимо ЛФК, некоторые специалисты включают еще и физиотерапевтические методики. Однако эффективность их при наличии эндопротеза голеностопа сомнительна. Пациентам в послеоперационном периоде рекомендуется лимфодренирующий массаж.
Стационар
- В стационаре пациент находится под круглосуточным медицинским наблюдением.
- Он располагается в 1-2 местной палате, с душевыми, с удобными функциональными кроватями, к которым подведен кислород.
- У каждого пациента имеется индивидуальный монитор состояния жизненно важных функций.
- В первые дни проводится антибактериальная, антикоагулянтная и обезболивающая терапия.
- Пациенты обеспечены вкусным питанием, учитывающим рекомендации лечащего врача.
- В стационаре пациент остаётся 5-6 дней после операции.
Что запрещено после эндопротезирования голеностопного сустава
Эндопротез голеностопного сустава позволяет обеспечить достойное качество жизни пациента — более 90% из них полностью удовлетворены результатом операции. К сожалению, полноценно восстановить функцию сустава с помощью протеза пока еще невозможно — в любом случае пациент после подобной операции будет вынужден ограничивать физическую активность. После эндопротезирования ГС запрещается:
- бегать;
- прыгать с высоты;
- заниматься активными видами спорта: футболом, хоккеем и прочими.
К эндопротезу следует относиться бережно — любые интенсивные нагрузки ведут к его нестабильности. Чем интенсивнее нагружается голеностопный сустав, тем выше риск асептической нестабильности и потребности в ревизионной операции или артродезе.
Послеоперационное восстановление
То, как пройдет реабилитация
, определяет успех
операции
в целом.
Восстановление
предполагает ряд мероприятий: как в стационаре, так и после, в домашних условиях. Общее время – около двух месяцев. Базовые принципы:
- Постепенное увеличение нагрузки, плавный переход от пассивных к активным действиям и переносу веса на ногу.
- Полезны занятия на тренажерах, спокойные прогулки, позже – неинтенсивный бег.
- Контроль специалиста обязателен.
- Необходим отказ от прыжков, резких движений, силовых видов спорта.
- Если назначены физиопроцедуры и ЛФК их необходимо посещать по назначенной схеме.
- Все рекомендации должны выполняться без оговорок и послаблений.
- Самолечение недопустимо.