Причины возникновения локтевого бурсита
Факторы, провоцирующие возникновение бурсита локтевого сустава, можно разделить на 2 группы:
Инфекционные бурситы возникают:
- Как осложнение бактериальных и вирусных процессов
- В результате заноса микробов с током лимфы или крови из очагов гнойного воспаления, например, из абсцессов
Неинфекционные бурситы возникают в результате:
- Незначительные, но часто повторяющиеся травмы локтя
- Травма задней поверхности локтя
- Артроз сустава – наиболее распространенная причина возникновения хронического бурсита в результате постоянного раздражения сустава костными шипами-остеофитами
- Чрезмерной нагрузки на локтевой сустав, например, у спортсменов-тяжеловесов
- Обменные нарушения, например, подагра
- Изменения гормонального фона
- Ревматоидный артрит, псориаз
Причины бурсита
Воспаление бурс локтевого сустава могут вызывать:
- артрит (ревматоидный, псориатический, подагрический);
- микротравмы (повреждения, связанные с постоянно повторяющимися монотонными движениями или постоянной опорой локтя на жесткую поверхность);
- механическая травма локтя (например, падение на него);
- инфекция (может проникнуть извне через раневую поверхность или прийти с кровотоком и лимфотоком из других областей организма);
- провоцирующий фактор (сахарный диабет, сниженный иммунитет, нарушения обмена веществ, прием стероидных гормонов).
Стадии развития бурсита локтевого сустава
Воспаление сустава происходит в несколько последовательных этапов: острый, подострый, хронический.
Острая стадия
Большинство случаев бурсита начинается с острого этапа. В результате травмы синовиальная сумка воспаляется, что в свою очередь проявляется болью, усиливающейся при движении, а также отеком и повышением температуры над пострадавшим суставом.
Подострая стадия
Отек и температура уменьшается, острую боль сменяют тупые, ноющие ощущения во время движения руки.
Хроническая стадия
В отсутствии своевременного лечения острое воспаление переходит в хроническую форму. Также хронический бурсит возникает при постоянном раздражении локтевого сустава, например, костными шипами, которые образуются при артрозе. При хроническом бурсите наблюдается постоянная боль, отек в области локтя, а также ограничение подвижности в локтевом суставе.
Рецидивирующий вариант локтевого бурсита
При таком варианте течения заболевания периоды обострения сменяются периодами ремиссии, когда воспаление и связанная с ним симптоматика отсутствует. Провокатором очередного эпизода обострения, как правило, становится инфекция, травма, снижение иммунитета.
Бурсит стопы и пяток
Воспаление в этой области возникает вследствие:
- постоянных повышенных нагрузок (у спортсменов-тяжелоатлетов, пациентов с избыточной массой тела);
- врожденных аномалий стопы (вальгусная деформация большого пальца, плоскостопие);
- травматических повреждений стопы (глубокие раны/порезы в области синовиальных сумок);
- артрита стопы;
- хронических воспалительных процессов (нарывы, фурункулы).
Бурсит большого пальца ноги может появиться у женщин, предпочитающих обувь на высоком каблуке. Однако абсолютно плоская подошва тоже выступает провоцирующим фактором развития воспаления синовиальной сумки. Бурсит стопы и пяток может быть следствием постоянного ношения неправильно подобранной обуви. Неестественное положения стопы вызывает деформацию синовиальной сумки, из-за чего и развивается воспалительный процесс. Ахиллов бурсит (пяточный) – воспаление синовиальной сумки, расположенной между ахилловым сухожилием и пяточной костью. Одна из причин возникновения заболевания – травматизация синовиальной сумки жестким задником обуви.
Симптомы локтевого бурсита
Основными симптомами являются боль и припухлость в области локтевого сустава. Изначально симптомы появляются только при движении, по мере прогрессирования заболевания, особенно в отсутствии лечения, боль становится постоянной. В остром периоде наблюдается местное повышение температуры тела (в области локтя), пациенты могут жаловаться на недомогание, слабость, снижение аппетита и головную боль. У людей с ослабленным иммунитетом при отсутствии комплексного лечения может развиваться серьезное осложнение – гнойное воспаление (гнойный бурсит, абсцесс или флегмона). Боль приобретает пульсирующий характер, кожа над суставом краснеет, становится отекшей и горячей на ощупь. Сопровождается повышением температуры тела и увеличением подмышечных лимфоузлов.
Симптомы и лечение заболевания бурсит
Бурсит – это воспаление одной или нескольких синовиальных сумок (бурс) в области сустава. Полость бурс выстлана синовиальной мембраной, выделяющей смазочную жидкость. В организме человека насчитывается порядка 160 синовиальных сумок. При воспалении бурсы любой локализации, например, при бурсите голеностопного сустава, малейшее движение вызывает боль.
Симптомы бурсита варьируются от эритемы до отека, сильной боли в суставе и распространения воспаления на соседние ткани. Боль обычно усиливается во время и после нагрузки на сустав.
Лечение локтевого бурсита
Лечение локтевого бурсита назначается индивидуально в зависимости от причины заболевания, тяжести его течения, наличия осложнений, а также состояния здоровья пациента.
Общие принципы терапии негнойного бурсита:
- Устранение первопричины локтевого бурсита
- Покой для руки – специальную повязка, по типу «косынки», чтобы рука лежала в ней
- Прохладные компрессы для уменьшения отека
- Обезболивание и уменьшение воспаления при помощи нестероидных противовоспалительных средств (НПВС), а в тяжелых случаях – гормонов-кортикостероидов
- Удаление скопившейся в полости сустава жидкости. Процедура проводится под местной анестезией и завершается антисептической обработкой суставной сумки
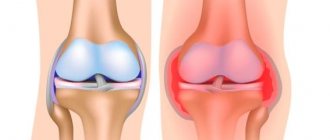
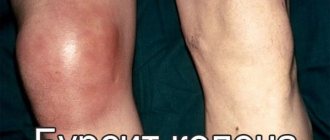
Бурсит коленного сустава
Супрапателлярный бурсит коленного сустава обычно выступает следствием травм, чрезмерных нагрузок на сустав во время работы или занятий спортом.
Симптомы бурсита коленного сустава:
- локализованная мягкая опухоль;
- боль в колене при ходьбе или беге;
- боль, усиливающаяся при пальпации;
- боль в состоянии покоя.
Лечение супрапателлярного и препателлярного бурсита проходит по одной схеме. В первые 24–48 часов заболевания показаны покой и холодный компресс на колено. Противовоспалительные препараты назначает врач. Может быть проведена аспирация экссудата с дальнейшим промыванием полости раствором антибиотика. При гнойном бурсите показано вскрытие суставной сумки и удаление гноя.
Лечение гнойного локтевого бурситов
В терапии инфекционных бурситов назначаются:
- Антибиотики широкого спектра действия, к которым чувствительно большинство микроорганизмов. Однако предпочтительно провести исследование содержимого суставной сумки в лаборатории. Это позволяет определить чувствительность микрофлоры к антибиотикам и подобрать оптимальное по эффективности средство.
- НПВС (нестероидные противовоспалительные средства) уменьшают боль и воспаление в суставе.
- Наружно могут быть рекомендованы противовоспалительные мази и крема, компрессы и повязки с лекарственными препаратами.
Посттравматический бурсит, синовит
Среди травм мягких тканей, потенциально опасных в плане развития гнойных осложнений, различают:
- ушиб мягких тканей;
- поверхностные повреждения кожных покровов (ссадины, царапины, расчесы);
- открытые повреждения кожных покровов (рваные, резаные колотые, ушибленные, рубленные, укушенные раны);
- скальпированные раны;
- огнестрельные и осколочные ранения;
- размозжения мягких тканей;
- синдром длительного раздавливания
К гнойным и инфекционным осложнениям травм мягких тканей относят:
- инфицированную рану с целлюлитом или без;
- нагноившуюся гематому;
- гнойные бурситы, синовииты и артриты;
- абсцесс;
- флегмону;
- некроз кожи и других мягких тканей;
- остеомиелит;
- рожу;
- анаэробную клостридиальную и неклостридиальную инфекцию;
- посттравматическую гангрену части конечности
Тяжесть как самой травмы, так и развившегося гнойного осложнения, зачастую влекут за собой неизбежную потерю большого массива тканей, гораздо большего, чем первичный очаг поражения.
В лечении гнойных посттравматических осложнений ключевую роль играет адекватная хирургическая обработка гнойного очага в соответствии принципами активного хирургического лечения, что подразумевает радикальную хирургическую обработку гнойного очага, интенсивную антибактериальную, дезинтаксикационную терапию с последующей кожной пластикой раневого дефекта. Более детально лечение больных с обширными гнойными процессами мягких тканей описано в других разделах. Подробнее хотелось бы остановиться на посттравматических синовитах и бурситах.
Синовит – воспаление синовиальной оболочки сустава, ограниченное ее пределами.
Посттравматические синовиты наиболее часто встречаются в клинической практике. Чаще всего поражаются крупные суставы (локтевой, коленный, лучезапястный, голеностопный). При синовите движения в суставе резко ограничены, болезненны. Характерно измененение формы сустава, вызванное появлением в суставной полости выпота. Отмечается слабость, недомогание, повышение температуры тела.
В качестве первой помощи при синовите показана пункция сустава с эвакуацией синовиальной жидкости и жесткая иммобилизация сустава на 5-7 дней с применением в первые дни гипотермии (холод местно). Консервативное лечение включает нестероидные противовоспалительные препараты (найс, мовалис), в случае присоединении инфекции — антибиотики широкого спектра действия, физиотерапевтические процедуры (магнитотерапия, УВЧ).
Лечение больных с травматическим синовитом должно быть комплексным. Выбор метода лечения в каждом отдельном случае необходимо решать индивидуально в зависимости от тяжести повреждения, характера внутрисуставных изменений и других причин. После оперативного лечения необходимо проводить полноценный курс медикаментозной коррекции метаболических нарушений внутренней среды сустава, а также эффективное реабилитационное лечение. Результатом лечения синовита в большинстве случаев является полное выздоровление (при серозном и аллергическом синовите), однако в некоторых случаях возможно развитие тугоподвижности или полной неподвижности в суставе.
Бурсит – воспаление синовиальной сумки с накоплением в ее полости экссудата.
Наиболее часто возникает в плечевых суставах, несколько реже — в локтевых, коленных, тазобедренных и в синовиальной сумке между ахилловым сухожилием и пяточной костью Причинами бурситов, как правило, являются ушибы крупных суставов, ссадины раны и порезы в области суставов. По клиническому течению бурситы могут быть острыми, подострыми, хроническими, рецидивирующими; по характеру экссудата – серозными, серозно-фибринозными, гнойными, гнойно-геморрагическими. Характерен отек, гиперемия (покраснение), резкая болезненность в области сустава, повышение температуры тела.
При серозных и серозно-фибринозных бурситах показано консервативное лечение, включающее в себя антибакериальную терапию, нестероидные противовоспалительные препараты, физиотерапевтические процедуры, функциональный покой конечности. При гнойных и гнойно-геморрагических бурситах лечение оперативное. Показана адекватное вскрытие и дренирование гнойного очага с иссечением бурсы (синовиальной сумки сустава).
Прогноз, как правило, благоприятный.
dr-anikin.ru
Эндопротезирование тазобедренного сустава — выбор импланта, показания, риски. Читайте на сайте https://replaced.ru/endoprotezirovanie
Хирургическое лечение локтевого бурсита
Как правило, бурсит локтевого сустава поддается консервативному лечению и не требует операции. Хирургическое лечение может потребоваться в случае частых обострений воспаления, а также при формировании серьезных гнойных осложнений, таких, как абсцесс или флегмона. При необходимости хирургического лечения ортопеды проводят часто используют пункции бурсы с удалением жидкости и введением лекарственных препаратов. Если в области локтевого сустава формируется абсцесс или флегмона, проводит вскрытие и дренирование гнойника с последующей антибактериальной и противовоспалительной терапией.
По мере стихания воспаления доктор подключает в схему комплексного лечения физиотерапию: УВЧ, электрофорез и тепловые процедуры.
- Прогревание с помощью грелки с горячей водой или холщевого мешочка с прогретой солью. Тепловое воздействие улучшает микроциркуляцию крови, за счет чего уменьшает отечность и болевые ощущения. Популярны также процедуры парафинотерапии. Однако их не рекомендуется делать при повреждении кожи или гнойничках в области локтевого сустава
- Электрофорез – безболезненная процедура, при которой на область локтевого сустава устанавливают специальные электроды, благодаря которым микротоки доставляют лекарственные вещества непосредственно в зону воспаления
- В последние годы широко используется ударно-волновая терапия. Она позволяет заметно улучшает состояние сустава, снимает боль и отек, возвращает руке былую активность и объем движений
При неэффективности проводимого лечения возможно полное удаление (иссечение) локтевой бурсы.
Анатомия образования
Локтевой сустав – это сустав, который соединяет дистальную часть руки с предплечьем. Он отмечен на верхней конечности медиальным и латеральным надмыщелком и локтевым отростком. Структурно сустав классифицируется как синовиальный сустав и функционально как шаровидный сустав.
Он состоит из двух отдельных сочленений: трохлеарной вырезки локтевой кости и плечевой кости, головки лучевой и плечевой кости.
Как и все синовиальные суставы, локтевой сустав имеет капсулу, закрывающую сустав. Это образование само по себе является сильным и волокнистым, укрепляя сустав. Суставная капсула утолщена медиально и сбоку, образуя коллатеральные связки, которые стабилизируют сгибание и растяжение руки.
Бурса представляет собой мембранный мешок, наполненный синовиальной жидкостью. Он действует, чтобы смягчить движущиеся части сустава, предотвращая дегенеративный ущерб. В локте много бурс, но лишь немногие имеют клиническое значение: Intratendinous – расположена внутри сухожилия трицепса плеча, Subtendinous- между локтевым отростком и сухожилием трицепса плеча, уменьшая трение между двумя структурами при растяжении и сгибании руки, Subcutaneous – между локтевым отростком и вышележащей соединительной тканью
Как лечить бурсит
Лечение бурсит локтевого сустава в основном проводится консервативными методами. Хороший результат дают:
- Физиотерапевтические процедуры – эффективны для уменьшения воспаления и боли, снятия мышечных спазмов, благоприятного воздействия на нервы и сухожилия. Физиотерапия применяется для лечения хронического бурсита и острых случаев, практически не имеет противопоказаний и отлично дополняет другие методы лечения. Хорошие результаты в лечении суставов показали ультразвуковая терапия (воздействие ультразвуковых волн), диадинамотерапия (импульсные токи), ударно-волновая терапия, криотерапия (лечение низкими температурами) и другие процедуры.
- Лечебная гимнастика – специальный комплекс упражнений ускорит процесс выздоровления. ЛФК улучшает кровообращение и лимфоток в проблемной области, оптимизирует работу мышц. Лечение движением особенно актуально для хронической формы заболевания и профилактики рецидивов. В тоже время важно не навредить – бурсит может быть результатом больших физических нагрузок, тогда на время лечения нужно обеспечить покой сустава. Делать упражнения или нет, а если делать, то какие – задача для лечащего травматолога-ортопеда и врача ЛФК, который составит комплекс из безопасных упражнений и проконтролирует правильность их выполнения при занятии в зале ЛФК.
- Медикаменты – для медикаментозного лечения бурсита локтевого сустава применяются противовоспалительные и обезболивающие препараты. Лекарства могут быть в виде таблеток, инъекционных препаратов (в том числе для внутрисуставных инъекций), мазей и гелей для местного применения. При инфекционных формах бурсита назначаются антибиотики.
Пункция суставной сумки – необходимая мера при гнойном воспалении, которое не уменьшается от консервативных мер лечения. Гной откачивают через сделанный прокол, суставную сумку промывают препаратами, которые снимают воспаление. После операции при бурсите на локтевом суставе может оставаться дренажное отверстие (чтобы избежать послеоперационных осложнений), а ускорят заживление физиотерапевтические процедуры.
При бурсите локтевого сустава на фоне других заболеваний условие выздоровления – их лечение. Рекомендации обязательно даст врач после определения диагноза.
Для записи на прием травматолога-ортопеда или другого врача в Кунцевский лечебно-реабилитационный центр оставьте заявку на сайте или позвоните по телефону.
Симптомы
Для бурсита локтевого сустава характерны симптомы:
- Сильный или умеренный болевой синдром (в зависимости от типа воспаления), чувство нагревания, жжения. Боль может отдавать в соседние суставы – лучезапястный и плечевой.
- Отечность сустава – появляется заметное внешне уплотнение (выпот) на локте. Его лучше видно, когда рука согнута. Припухшая область мягкая, эластичная на ощупь. При надавливании и сгибании боль усиливается.
- Покраснение кожи на увеличенной области, локально повышенная температура (местная гиперемия). Температура при бурсите локтевого сустава может доходить до 39-40 0С.
- Ограничение амплитуды движений в суставе – его больно, а иногда и невозможно согнуть или разогнуть полностью.
- Общая интоксикация организма – повышение температуры в целом, слабость, головные боли.
Первые признаки бурсита локтевого сустава могут появиться за несколько дней с момента травмы локтя, при хроническом воспалении они довольно слабые, а при рецидивирующем – появляются периодически в моменты обострений.
Без правильного лечения бурсита локтевого сустава воспаление может перейти в хроническую форму, привести к образованию свищей с гнойным содержимым, абсцессов, флегмон – разрыва внутренней полости с гноем и распространением его на соседние области.