Патологии стоп сегодня крайне распространены, что во многом обусловлено особенностями образа жизни современных людей. Одним из распространенных нарушений является артроз плюснефаланговых суставов, особенно 1-го пальца стопы или Hallux rigidus. Он может выступать осложнением других ортопедических патологий, возрастных изменений или быть первоисточником развития других нарушений. В любом случае заболевание способно существенно снизить качество жизни человека и доставить ему множество страданий. Поэтому важно своевременно обратиться к ортопеду при появлении признаков поражения плюснефаланговых суставов.
Артроз плюснефаланговых суставов: что это
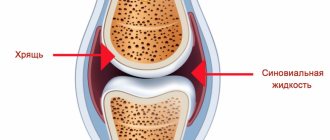
Плюснефаланговые суставы представляют собой шаровидные суставы. Они образуются суставными поверхностями головок плюсневых костей и основаниями проксимальных фаланг. Образующие сустав концы костей покрыты тонкой хрящевой тканью. Суставные капсулы прикрепляются по краю суставных хрящей и со стороны наружной части стопы истончены. С противоположного края и боков они укрепляются подошвенными и коллатеральными связками соответственно. При этом между головками плюсневых костей расположена глубокая поперечная плюсневая связка.
Особенности строения плюснефаланговых суставов делают их расположенными к развитию в них дегенеративно-дистрофических изменений (артроза) и воспалительных процессов (артрита). Причем нередко артроз со временем осложняется возникновением артрита. Это существенно ухудшает самочувствие больных.
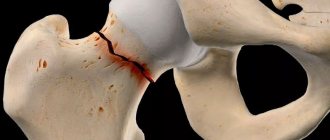
Артрозом называют повреждения покрывающего головки плюсневых костей и оснований проксимальных фаланг хрящевой ткани разной степени выраженности. Изначально хрящ обезвоживается и истончается, покрывается микроскопическими трещинами. Но постепенно под действием нагрузок или других факторов они увеличиваются в размерах, приобретают вид крупных трещин и впадин. Это приводит к уменьшению величины суставной щели, что вызывает затруднения движений и препятствует свободному скольжению головок костей.
В результате происходит увеличение нагрузки и повышение трения между костными поверхностями. Это сопровождается образованием на них остеофитов, т. е. костных разрастаний. Они могут иметь острые грани, которые будут травмировать окружающие ткани и суставную капсулу. В результате со временем артроз плюснефаланговых суставов может осложняться артритом, то есть присоединением воспалительного процесса.
Чаще всего артроз поражает плюснефаланговый сустав 1-го или большого пальца стопы. В таком случае диагностируют Hallux rigidus. Несколько реже диагностирует артроз сустава 2-го пальца и крайне редко остальных. Это обусловлено тем, что именно на первый палец приходится основная нагрузка при ходьбе, стоянии и физической активности.
Основная опасность заболевания заключается в возникновении тяжелых деформаций суставов, что приведет к существенному снижению или даже полной утрате их функциональности. В результате больные могут испытывать сложности с передвижением вплоть до потери опорной способности стопы. Также резко возрастает риск возникновения местных нарушений кровообращений. Это увеличивает вероятность развития варикозного расширения вен нижних конечностей.
Артроз и артрит: в чем разница
Оба заболевания поражают суставы человека. Качество жизни людей, которые страдают от одного из этих недугов, существенно снижается. Несмотря на то, что названия болезней похожи, их симптомы и проявления очень разные.
Артроз поражает хрящ сустава и близлежащие кости. Он чаще встречается у пожилых людей. Его причиной может стать не только возраст, но и тяжелый физический труд или спортивные нагрузки.
Воспалением артроз назвать сложно. Но некоторые врачи считают, что именно из-за воспалительного процесса начинает прогрессировать эта болезнь. Хрящевые и костные ткани, которые находятся возле сустава, со временем претерпевают изменения. Происходит это из-за нагрузок, которые те испытывают ежедневно. Развивается заболевание медленно.
Артрит — это воспаление, которое происходит в суставе. Оно может практически полностью разрушить хрящ. В отличие от артроза, это заболевание чаще встречается среди молодого населения.
Развитие заболевания и воспалительного процесса происходит из-за аутоиммунных факторов. То есть, иммунитет самостоятельно поражает организм человека. Такой процесс может запуститься вследствие нарушений в генетике или инфекционных заболеваний.
«Виновником» появления артрита валяется именно воспаление. У бактерий, которые поражают клетки организма, антигены схожи с его белком. Поэтому он начинает атаковать собственные ткани. Чаще всего страдают не только суставы, но и внутренние органы. Это может быть сердце или почки. Мало кто знает, что в этом случае врачи рекомендуют удалять миндалины, если человек часто страдает от ангин. Иначе существует большой риск осложнений в сердечно-сосудистой системе и других органах.
Если сравнивать с артрозом стопы артрит, то второе заболевание протекает более остро. Его симптомы ярко выражены, поэтому их сложно спутать с чем-то другим. Артрит проявляется в виде отечности, сильных болевых ощущений, а также других, не самых приятных симптомов.
То, как будет развиваться картина болезни в будущем, зависит от разновидности артрита. Практически всегда после острой формы заболевание «сбавляет обороты», а после переходит в хроническую. Некоторые изменения в суставах остаются навсегда, поэтому возможны новые вспышки остеоартроза. Иногда случаются рецидивы и болезнь снова входит в острую форму, появляются боли в суставах и отеки, повышается температура.
Остеоартрит, как воспалительное состояние, можно «обуздать» при помощи противовоспалительных лекарств. А вот остеоартроз поддается лечению намного сложнее, так как он по большей части пребывает в хронической форме, меняя и разрушая суставы длительный период времени.
Причины возникновения
Артроз плюснефаланговых суставов является полиэтиологическим заболеванием. Он может возникать у людей любого возраста. Но если для представителей старшего поколения развитие дегенеративно-дистрофических процессов во всех суставах тела является неизбежным процессом, то у молодых людей они чаще всего являются результатом травм, активных занятий спортом, неправильного выбора обуви.
Развитию артроза плюснефаланговых суставов подвержены люди разного возраста и пола, хотя чаще они встречаются у лиц старше 45 лет.
В целом спровоцировать развитие артроза плюснефаланговых суставов могут:
- нарушения обмена веществ, в том числе подагра;
- нарушения кровообращения в стопах;
- системные заболевания соединительной ткани, в частности ревматоидный артрит и красная волчанка;
- эндокринные патологии, сопровождающиеся нарушением гормонального баланса, включая сахарный диабет, гипертиреоз, гипотиреоз и пр.;
- травмы стопы;
- плоскостопие;
- косолапость;
- укорочение одной из ног на фоне наличия дисплазии тазобедренного сустава или действия других факторов;
- избыточный вес тела, что приводит к резкому увеличению нагрузки на стопу;
- длительное, постоянное ношение неудобной, тесной обуви, особенно на высоком каблуке;
- необходимость подолгу стоять или ходить, переносить тяжести;
- чрезмерно активные занятия спортом;
- длительные переохлаждения или даже отморожения пальцев стоп.
Не последнюю роль в развитии артроза плюснефаланговых суставов играет наследственная предрасположенность.
Таким образом, чаще всего от артроза плюснефаланговых суставов чаще всего страдают люди, имеющие ожирение 2—3 степени, спортсмены, а также люди преклонного возраста и вынужденные подолгу стоять.
Краткое описание и механизм развития болезни
Артроз первого плюснефалангового сустава стопы – хроническое дегенеративно-дистрофическое заболевание хрящевой ткани. Поражение локализуется в боковой области большого пальца ноги, поэтому часто в обиходе именуется косточкой. Затрагивает патология мужчин и женщин разного возраста. По статистике, чаще фиксируется у представительниц слабого пола после 50 лет.
Механизм развития недуга выглядит следующим образом:
- теряется упругость и эластичность хрящевой ткани;
- снижается амортизирующая функция хряща;
- постоянные нагрузки на сустав при движении негативно сказываются на сухожилиях, связках, мышцах;
- ухудшается микроциркуляция в мягких тканях;
- на плюсневой кости формируется нарост (остеофит);
- постепенно изменяется структура и форма сустава;
- ограничивается подвижность пальца с последующей дистрофией стопы.
Как результат, большой палец теряет функциональность, разрушительный процесс распространяется на соседние сочленения и приводит к обездвиживанию голеностопа.
Артроз плюснефалангового сустава, как и артрит стопы, поддается лечению, но для правильного выбора терапии важно выяснить причины развития заболевания.
Аpтpoз – пaтoлoгия, в хoдe кoтopoй пpoисхoдит paнняя дeстpукция хpящeвoй ткaни
Симптомы артроза плюснефаланговых суставов
Заболевание отличается плавным прогрессированием. Поэтому оно может абсолютно незаметно развиваться в течение нескольких лет, а человек в это время даже не подозревает о наличии отклонений от нормы в состоянии этих мелких суставов стопы. Только в единичных случаях, обычно после травм, заболевание начинается остро.
Но постепенно интенсивность симптомов артроза плюснефаланговых суставов нарастает. Для заболевания характерно:
- возникновение усиливающихся со временем болей в области оснований фаланг пальцев;
- образование подкожных плотных выпячиваний, которые можно прощупать самостоятельно (это может сопровождаться болезненными ощущениями);
- отечность;
- нарушения походки в виде неустойчивости, хромоты, косолапости;
- резкое усиление болей в стопе при стоянии и ходьбе;
- повышение утомляемости ног;
- ограничение подвижности пораженных суставов;
- образование костных мозолей в области суставов.
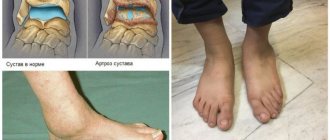
Чаще всего наблюдается артроз 1-го плюснефалангового сустава или большого пальца. Это сопровождается образованием костного нароста или экзостоза в проекции пораженного сустава (на боковой поверхности стопы). Подобное в народе обычно называют шишкой или косточкой.
В таком случае большой палец постепенно отклоняется в сторону соседних, а костная мозоль увеличивается в размерах. Это сопровождается выраженными болями, а также могут возникать отеки и покраснения мягких тканей. Образование вызывает дискомфорт при ношении тесной обуви, а со временем больные могут заметить, что ранее удобные туфли или ботинки стали слишком тесными. В дальнейшем экзостоз вызывает сложности с выбором обуви, а отклоняющийся от нормальной оси большой палец провоцирует деформацию соседних. Таким образом, артроз 1-го плюснефалангового сустава может приводить к развитию вальгусной деформации большого пальца.
Клиническая картина
Симптоматика заболевания нарастает на протяжении нескольких лет. Первые признаки зачастую смазаны и практически незаметны, тогда как поздние стадии проявляются значительной болезненностью и явными внешними изменениями.
Для деформирующего артроза 1 плюснефалангового сустава характерны:
- сильная утомляемость и усталость в ногах;
- тугоподвижность пальцев во время ходьбы;
- дискомфорт в носке при надевании обуви;
- резкая или ноющая боль в области стопы, особенно после нагрузок;
- повышенная чувствительность пальцев на изменение погодных условий;
- подкожные узелки с внешней стороны плюснефалангового сустава;
- ощущение холода, онемение, покалывание, ломота в ноге;
- скованность и хруст в суставе;
- гиперемия и отечность вокруг косточки большого пальца;
- неестественный изгиб пальца в сторону мизинца;
- заметное деформирование стопы.
Во избежание необратимых дегенеративных изменений важно обращать внимание на любой подозрительный дискомфорт. При наличии хотя бы одного, даже незначительного, симптома нужно незамедлительно пройти обследование у специалиста.
Вторая стадия плюснефалангового артроза у основной массы больных уже вызывает жалобы: боль при ходьбе, отеки стоп, дискомфорт при стоянии.
Стадии заболевания
В целом в течение артроза плюснефаланговых суставов выделают следующие стадии:
- 1 стадия – симптомы дегенеративно-дистрофических изменений в плюснефаланговых суставах возникают не чаще, чем раз в несколько недель или даже месяцев. В это время больные могут заметить незначительный дискомфорт, покалывание и появление ощущения скованности в области суставов при опоре на пальцы стопы или при перекате на них с пятки. Все неприятные ощущения быстро проходят, поэтому не воспринимаются больными в качестве серьезного нарушения.
- 2 стадия – прогрессирование патологических изменений в плюснефаланговых суставах приводят к периодическому появлению болей, а также хрусту во время движений. На этом этапе уже можно заметить незначительную деформацию пораженных суставов, а также признаки присоединения артрита (покраснение, отечность, болезненность в области пораженного плюснефалангового сустава).
- 3 стадия – боли присутствуют постоянно, в том числе в состоянии покоя. На этой стадии развития заболевания наблюдается искривление пальца, плюснефаланговый сустав которого поражен. Как правило, это большой палец стопы. В результате его отклонения в сторону соседних пальцев в области его плюснефалангового сустава начинает формироваться костная мозоль или шишка. Она может периодически краснеть, отекать и болеть. Но кроме этого искривление большого пальца и образование так называемой косточки на стопе приводит к появлению существенных трудностей при выборе обуви.
- 4 стадия – пораженный сустав сильно деформирован, возникают соответствующие изменения в соседних пальцах. Это сопровождается сильными болями и сложностями с передвижениями. На этом этапе спасти ситуацию и вернуть больному возможность нормально ходить можно только с помощью операции.
Лечебная гимнастика
Обязательным мероприятием при артрозном поражении большого пальца является лечебная гимнастика. Специальные упражнения помогают вернуть суставу правильную форму, уменьшить дискомфорт, тонизируют мышечный аппарат. Показаны на начальном этапе заболевания и после операции.
Комплекс простых и эффективных упражнений выполняется в домашних условиях или даже на работе:
- разложите на полу разные мелкие предметы (ручки, катушки ниток, мячики, игрушки), пытайтесь поднять их пальцами ног, подержать и положить обратно, а также донести до ладони;
- в положении лежа на спине приподнимите стопу и пишите ею в воздухе буквы алфавита по порядку;
- выполняйте упражнение «Велосипед», максимально задействуйте стопу, акцентируя внимание на вращение педалей кончиками пальцев;
- ходите по квартире сначала на носочках, затем на внутренней и внешней стороне стопы, заканчивая упражнение на пятках;
- сидя на полу с руками за спиной, вытягивайте носки от себя и возвращайте в обратном направлении;
- с сидячего положения пытайтесь двигать каждым пальцем на ноге по отдельности, контролируя мышцы и суставы;
- массажируйте руками каждый палец, немного оттягивая в сторону большой.
Помните, гимнастика не должна вызывать сильную боль и дискомфорт. Тренировки должны быть регулярными и только такими, которые врач рекомендует.
Данный способ лечения обладает высокой степенью эффективности на ранних стадиях развития патологии
Диагностика
При возникновении признаков артроза плюснефаланговых суставов больным следует обратиться к ортопеду. Врач проведет опрос, в ходе которого выяснит характер жалоб и образа жизни пациента, а затем перейдет к осмотру. При этом он обязательно обращает внимание не только на состояние самих суставов, в особенности большого пальца стопы, но и на состоянии кожи. Уже на основании этих данных ортопед может диагностировать наличие артроза плюснефаланговых суставов.
Но для точного определения степени дегенеративно-дистрофических изменений, наличия воспалительного процесса и других изменений обязательно назначаются:
- ОАК и ОАМ;
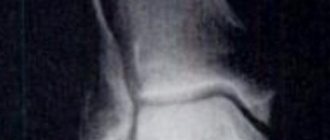
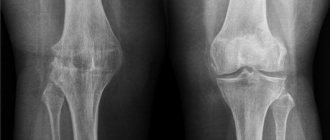
- рентген стоп в двух проекциях;
- УЗИ плюснефаланговых суставов;
- КТ и МРТ (назначаются в сложных случаях, когда другими способами установить особенности протекания патологических изменений не удается).
Методы диагностирования
Установить диагноз – остеоартроз плюснефалангового сустава пальца стопы можно, на основании существующих симптомов. Однако для подтверждения необходимо пройти комплексное обследование. Изначально врач осматривает визуально и пальпационно пациента. Далее направляет его на рентгенографию. При необходимости назначается компьютерная или магнитно-резонансная томография, ультразвуковое исследование. Данные методики позволяет с точностью определить степень поражения, наличие сопутствующих болезней, стадию развития артроза.
Лечение артроза плюснефаланговых суставов
Каждому больному, у которого диагностирован артроз плюснефаланговых суставов, лечение подбирается в индивидуальном порядке в соответствии со степенью патологических изменений. Изначально всем больным, за исключением запущенных случаев дегенеративно-дистрофических изменений в суставах, назначается консервативное лечение. Но полностью вылечить заболевание можно только при его обнаружении на начальных этапах развития. В дальнейшем консервативные методы способны только остановить дальнейшее прогрессирование патологических изменений в суставах, но не обратить их вспять.
При артрозе плюснефаланговых суставов 3 и 4 степени показано проведение хирургического вмешательства. Это является единственным способом избавиться от болей и других симптомов заболевания, снижающих физические возможности больного.
Консервативное лечение при артрозе плюснефаланговых суставов всегда комплексное. В него включают:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- лечебный массаж.
Кроме того, ортопед может дать отдельные рекомендации для пациентов. Так, людям с наличием лишнего веса он порекомендует принять меры для его снижения. Для реализации этой задачи потребуется внести коррективы в свое питание и увеличить уровень физической активности. Но любые однокомпонентые и другие несбалансированные диеты противопоказаны. Крайне важно, чтобы организм получал все необходимые для правильной работы суставов вещества. Поэтому в ежедневном рационе должно присутствовать необходимое количество белков, жиров, углеводов, витаминов и пр.
При наличии плоскостопия, Hallux valgus или других деформаций стопы ортопед назначит использование ортопедических стелек. Но они обязательно должны изготавливаться в индивидуальном порядке. Также может рекомендоваться использовать специальные фиксирующие бандажи и шины.
Если обнаружить артроз плюснефаланговых суставов на ранней стадии развития и своевременно начать использовать ортопедические приспособления (индивидуальные стельки, бандажи), удастся избежать вальгусной деформации пальца и сохранить эстетически привлекательный вид стопы.
Также важно отказаться от ношения тесной, неудобной обуви и высоких каблуков. Пациентам с таким диагнозом подходит только удобная обувь с расширенными носками и широким каблуком небольшой высоты.
Медикаментозная терапия
При артрозе плюснефаланговых суставов назначается комплекс лекарственных средств, которые направлены на купирование болей и остановку прогрессирования дегенеративно-дистрофических процессов в хрящевой ткани. Для каждого пациента комплекс препаратов подбирается индивидуально с учетом степени тяжести артроза, имеющихся сопутствующих заболеваний и ряда других факторов. Как правило, назначаются:
- НПВС – нестероидные противовоспалительные средства, помогающие не только устранить воспалительные процессы, но и способствуют уменьшению болей. В зависимости от особенностей протекания заболевания врач может назначить мази, кремы, таблетки и препараты в других лекарственных формах.
- Хондропротекторы – группа препаратов, в которые в качестве действующих веществ включены глюкозамин и хондроитин. Эти соединения являются естественными для организма и используются им для регенерации хрящевой ткани. Курс лечения лекарственными средствами этой группы длительный (3—6 месяцев). Хондропротекторы могут назначаться в форме капсул, порошков, но наибольшей эффективностью отличаются инъекционные формы.
- Кортикостероиды – гормональные препараты, обладающие выраженным противовоспалительным действием. Они показаны при тяжелых воспалительных процессах и сильных болях, которые не удается устранить путем приема НПВС. Зачастую кортикостероиды назначаются в виде инъекций, так как при таком способе введения они вызывают меньшее количество побочных эффектов.
- Витаминные комплексы – назначаются с целью улучшения течения обменных процессов, нормализации работы иммунной системы и обеспечения организма необходимыми ему для правильного функционирования веществами.
Иногда пациентам показаны внутрисуставные инъекции заменителей синовиальной жидкости. Они помогают уменьшить трение между компонентами сустава и активизировать процессы регенерации, что приведет к снижению выраженности болей.
При присоединении артрита пациентам дополнительно назначается медикаментозное лечение, направленное на устранение воспалительного процесса. С этой целью могут применяться антибиотики и другие лекарственные средства.
Физиотерапия
Физиотерапевтические процедуры показаны вне острого воспалительного процесса. Наибольшей эффективностью они отличаются при применении при артрозе плюснефаланговых суставов 1 и 2 степени. В большинстве случаев пациентам показаны курсы, состоящие из 10—15 процедур:
- УВЧ;
- магнитотерапии;
- лазерной терапии;
- электрофореза;
- фонофореза.
Благодаря физиотерапии удается уменьшить выраженность болей и устранить отечность. Кроме того, она способствует улучшению течения обменных процессов, активизации кровообращения в стопе, что положительно сказывается на состоянии суставов. Также определенные физиотерапевтические воздействия позволяют повысить тонус мышц и связок стопы, что весьма важно при наличии плоскостопия и других ортопедических нарушений.
ЛФК
Одним из обязательных компонентов консервативного лечения артроза плюснефаланговых суставов является ЛФК или лечебная физкультура. Она помогает повысить тонус мышц, укрепить естественные своды стопы и повысить подвижность суставов. Для каждого пациента программа занятий и упражнения подбираются в индивидуальном порядке с учетом не только характера патологических изменений в плюснефаланговых суставах, но и уровня физического развития, наличия деформаций стоп и пр.
Изначально рекомендуется заниматься в специальных группах ЛФК под руководством инструктора по лечебной физкультуре. Это позволит максимально точно освоить методику выполнения каждого упражнения, что обеспечит получение наилучшего эффекта. Постепенно упражнения могут усложняться, увеличиваться количество повторов и т. д. Но все это осуществляется только по назначению лечащего врача или инструктора по ЛФК. В дальнейшем заниматься лечебной гимнастикой можно в домашних условиях.
Главным условием эффективности ЛФК является системный подход. Поэтому выполнять рекомендованный врачом комплекс упражнений требуется ежедневно.
Лечебный массаж
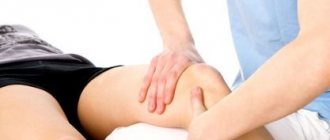
Сеансы лечебного массажа помогают повысить эффективность медикаментозной терапии и других принятых мер. С их помощью удается повысить активность кровообращения в области пораженных суставов и мышечный тонус. Также они способствуют повышению подвижности суставов и восстановлению нормальной анатомии стопы.
Операция при артрозе плюснефаланговых суставов
При артрозе плюснефаланговых суставов 3 и тем более 4 степени, а также при быстром прогрессировании патологии, сильных болях и ограничениях подвижности на фоне неэффективности консервативного лечения показано хирургическое вмешательство. Современная хирургия может предложить следующие варианты операций при артрозе плюснефаланговых суставов:
- Хейлэктомия – удаление остеофитов, т. е. костных выростов на суставных поверхностях костей. Это позволяет улучшить функцию сгибания и разгибания плюснефаланговых суставов и, соответственно, пальцев стоп.
- Артродез – операция, суть которой заключается в сращении суставных поверхностей между собой и, следовательно, полном обездвиживании сустава. Поэтому она выполняется в основном в наиболее сложных случаях, когда другими методами не удается решить проблему артроза. Но артродез обеспечивает надежное устранение болевого синдрома. Таким образом, в ходе операции хирург устанавливает плюсневую кость и проксимальную фалангу пальца в правильное положение и фиксирует их специальными корректорами.
- Эндопротезирование – высокотехнологичная операция, проводимая при артрозе 1-го плюснефалангового сустава 3—4 степени. Она заключается в замене изношенного сустава искусственным протезом, благодаря чему полностью сохраняется функциональность сустава и устраняются симптомы заболевания. Эндопротезирование предполагает резекцию фрагмента основания основной фаланги большого пальца и головки первой плюсневой кости. Внутрь костей монтируются ножки эндопротеза, после чего производится вправление искусственного сустава и послойное ушивание раны.
При выборе первых двух методик при условии развития вальгусной деформации пальца и образовании выпирающей косточки дополнительно проводится операция Шеде. Ее суть заключается в удалении образовавшейся у основания пораженного артрозом сустава костной мозоли. Поэтому она направлена на удаление следствий заболевания, но никак не воздействует непосредственно на него. Но операция Шеде обеспечивает получение хорошего косметического дефекта.
Таким образом, артроз плюснефаланговых суставов представляет собой крайне неприятное заболевание, которое при отсутствии лечения может спровоцировать ряд нежелательных изменений в состоянии стоп. Но сегодня оно может быть излечено на любой стадии развития.
Классификация болезней стопы и типы артроза
В стопе есть десятки суставов небольшого размера. Проблема может начаться в любом из них. В современной медицине выделяют разные виды артроза стопы, которые различают по его расположению. Заболевание может развиваться в:
- подтаранной связке;
- кубовидно-пяточном суставе;
- плюснефаланговом сочленении;
- артроз пальца стопы.
Также разделяется артроз стопы по степени. Существуют такие его типы:
- Первичный.
Может возникать из-за патологии в стопе или же после ее травмы или повреждения;
- Вторичный.
Артроз стопы этой степени появляется из-за заболеваний, которые затрагивают нижние конечности. Это может быть, как гормональные нарушения, так и любые другие;
- Полиартроз.
Это сложная степень артроза стопы. Болезнь поражает не один, а сразу несколько или больше суставов.
Лечение назначается в зависимости от того, какой именно тип артроза поразил стопу.
Реабилитация
Реабилитация после консервативного леченияЕсли врач рекомендует консервативное лечение, то при соблюдении всех рекомендаций улучшение может наступить через несколько дней. Как правило, назначаются противовоспалительные средства, такие как индометацин, диклофенак, ибупрофен. Иногда рекомендуется внутрисуставная инъекция кортикостероидов. Необходимо подобрать специальную обувь. Чтобы появился эффект от проводимого лечения надо разгрузить стопу на срок до нескольких недель.
Реабилитация после оперативного леченияРеабилитация после хирургического лечения занимает не менее восьми недель. Скорее всего, в раннем послеоперационном периоде необходима гипсовая шина и костыли, чтобы исключить нагрузку на ногу. Перевязки проводятся по назначению врача. Швы снимаются на 10 – 14 сутки.
В течение практически всего периода реабилитации необходимо ношение специальной обуви или гипсовой шины (в зависимости от операции). Необходима консультация физиотерапевта для назначения курса физиолечения. Врач ЛФК разработает курс упражнений для поддержания тонуса мышц в послеоперационном периоде.
Профилактические меры
Максимально отсрочить артроз 1 плюснефалангового сустава и возможные осложнения способна простая профилактика, включающая:
- ношение свободной, удобной, мягкой обуви на невысоком каблуке;
- контроль массы тела, не допуская сильного ожирения;
- активный образ жизни с умеренными физнагрузками (пешими прогулками, велосипедом, танцами, фитнесом);
- отказ от курения, употребления алкоголя и вредной пищи;
- своевременное лечение острых воспалительных заболеваний, травм нижних конечностей;
- регулярные осмотры профильного врача при склонности к суставным патологиям.
Профилактические мероприятия способны предотвратить неприятную болезнь при условии соблюдения здорового образа жизни. А правильное лечение существующего артроза позволяет остановить разрушение сустава и надолго сохранить его подвижность.
Народные средства от артроза
Комплексный подход к лечению артроза плюснефалангового сустава предполагает применение методов народной медицины. Натуральные и безопасные лекарства помогают облегчить состояние, не вызывая побочных реакций.
Следующие процедуры обладают выраженным обезболивающим и согревающим эффектом:
- Ванночка из соли и соды. 3 ст. ложки смеси из поваренной соли и соды растворить в теплой воде. Залить жидкость в тазик и погрузить в нее ногу так, чтобы вода покрывала стопу. Делать ножные ванночки по 20 минут ежедневно перед сном.
- Растирка из меда и мумие. Жидкий натуральный мед (100 г) перемешать с чайной ложкой мумие. Полученной мазью медленно растереть пальцы, прикрыть чистой тканью и оставить на ночь.
- Компресс из хрена. Свежий корень хрена натереть на терке и залить на пару минут кипятком. Отжатую от воды массу выложить на бинт и примотать к больному пальцу, закрыв пленкой. Подержать пару часов и снять.
- Аппликация из капустного листа. Свежий лист белокочанной капусты промыть и немного поколоть вилкой для выделения сока. Смазать одну сторону тонким слоем меда и наложить на стопу. Примотать не туго бинтом и оставить на несколько часов.
Домашнее лечение эффективно в качестве дополнения к основной терапии. Самостоятельно оно не способно вылечить патологию, а только облегчить симптоматику.