Псориатический артрит
— это вторичное воспалительное заболевание суставов с хроническим течением. Проявляется у каждого 4-го пациента с псориазом, как следствие основного заболевания. Часто воспалительный процесс затрагивает не только периферийные суставы, но и перебрасывается на позвоночник, вовлекает связки и сухожилия.
Псориатический артрит — хроническое воспаление суставов, следствие псориаза.
Обычно болезнь дает о себе знать в возрасте 25-50 лет, однако встречается и более ранняя, ювенильная форма
, при которой дебют заболевания происходит уже в 9-11 лет. С небольшим перевесом псориатическому артриту больше подвержены женщины.
Хотя обычно заболевание протекает в легкой и средней форме, примерно 10-15% пациентов страдает от инвалидизирующей формы
.
Общие сведения
Псориатический артрит (ПсА) или псориатическая артропатия – это хроническое системное заболевание костно-суставной системы, ассоциированное с псориазом, то есть, сопутствующее ему. Коды по международной классификации болезней 10-го пересмотра (МКБ-10) — L 40.5, M07.0 — M07.3.
По данным статистики заболеваемость ПсА составляет 3 – 8 на 100000 населения. Воспалительные процессы в суставах при псориазе чаще появляются у людей на фоне уже имеющихся кожных высыпаний (70% от всех заболевших). Но бывает и наоборот, когда псориатический артрит является единственным проявлением заболевания, что значительно осложняет своевременную диагностику. Таких больных около 15%, у стольких же заболевших имели место одновременно кожные и суставные симптомы.
Рекомендации касательно диеты
Лечебная диета при псориатическом артрите предполагает употребление большого количества фруктов и овощей. Особенно рекомендованы следующие варианты:
- облепиха, изюм и рябина;
- персики, ананасы и киви;
- лимон и лайм;
- соки прямого отжима;
- запеченные яблоки;
- фундук и миндаль;
- финики;
- травяные чаи;
- рыба, приготовленная на пару;
- сельдерей, шпинат и щавель;
- индейка и баранина;
- молочные продукты.
Во время лечения необходимо воздержаться от соли, перца, концентрированных рыбных и мясных бульонов, а также алкогольных напитков.
Почему и как развивается болезнь
Причины развития псориаза полностью не установлены. Считается, что в развитии псориатического артрита основная роль отводится иммунной системе и наследственной предрасположенности. Установлено, что около 40% больных ПсА имеют близких родственников, страдающих псориазом.
Под действием каких-либо пусковых факторов-триггеров (нервного стресса, инфекции, переохлаждения, злоупотребления спиртным и др.) у генетически предрасположенных лиц происходит сбой в работе иммунной системы. В норме иммунные клетки вырабатывают информационные молекулы – цитокины, регулирующие воспалительные реакции. Сбой в работе иммунитета приводит тому, что нормальное соотношение цитокинов, поддерживающих и подавляющих воспаление, нарушается, развивается цитокиновый шторм, и воспаление приобретает неконтролируемый характер.
Генетическая предрасположенность проявляется в наличии в организме определенных антигенов. Так, при наличии антигена В38 псориатический артрит быстро прогрессирует с развитием деструктивного процесса, разрушающего суставную поверхность. Наличие антигенов В17 и Cw6 говорит о возможном вовлечении в процесс небольшого количества суставов, а антигена В57 — множественного поражения.
Патогенез заболевания связан с выработкой к антигенам антител. Комплексы антиген-антитело откладываются в синовиальной оболочке, вызывая воспалительный процесс, который длительное время поддерживается при помощи цитокинового шторма. Продолжительно протекающий псориатический артрит разрушает хрящевую ткань, вызывает разрежение костной ткани (остеопороз) и ее разрастание с развитием деформации сустава, его неподвижности (анкилоза) и утратой функции.
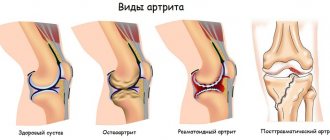
Клинические формы псориатического артрита
Выделяют следующие варианты ПсА:
- Дистальный. В патологический процесс вовлекаются конечные суставы пальцев. Встречается в 5% случаев.
- Асимметричное поражение одного или нескольких (не более четырех) крупных суставов, а также проксимальных (расположенных ближе к конечности) суставов пальцев. Встречается у двух третей пациентов.
- Симметричное поражение (ревматоидоподобная форма) встречается у пятой части пациентов.
- Остеолитический. Проявляется растворением (лизисом) костной суставной ткани с уменьшением длины и подвывихами пальцев. Появление остеолиза возможно при всех формах псориатического артрита.
- Спондилоартритический. Поражаются крестцово-подвздошные суставы и суставы позвоночника. Встречается в половине случаев. Сочетание с псориатическим артритом суставов конечностей развивается гораздо реже.
Любая форма артрита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Растительные препараты
Существуют и другие растительные препараты, эффективные при лечении псориатического артрита.
Настойка из корня лопуха подходит для внешнего и внутреннего применения. Очищенный и измельченный корень нужно поместить в стеклянную емкость и залить спиртом на 3 см выше сырья.
Поставить в темное место и настаивать 21 день, периодически встряхивая. Готовую настойку применять для смазывания пораженных суставов, а также принимать до еды по 1 ст.л. трижды в день.
Компресс из алоэ оказывает противовоспалительный и заживляющий эффект. Листья нужно натереть и смешать с пятью каплями растительного масла. Накладывать на пораженные участки вечером, перед сном.
Симптомы псориатического артрита
Признаки псориатического артрита зависят от характера его течения.
Первые признаки
Псориатический артрит начинается в среднем через 6 лет после появления изменений на кожных покровах. Но в последние годы все чаще ПсА предшествует кожным высыпаниям.
Заболевание обычно начинается с появления лихорадки, недомогания, покраснения и отека дистальных межфаланговых суставчиков пальцев рук и ног с развитием редискообразной деформации кончиков пальцев. Поражение сразу нескольких межфаланговых суставчиков пальца с вовлечением в процесс мягких тканей носит название дактилита (воспаления пальца). Палец опухает, приобретает красновато-синюшный цвет и внешне напоминает сосиску. Все это сопровождается сильными болями.
Отек, покраснение сустава и лихорадка — первые признаки псориатического артрита
Гораздо реже первые симптомы псориатического артрита появляются в одном-двух крупных суставах. Поражения асимметричные, чаще всего поражаются голеностопы, а затем воспаление поднимается как по лестнице с поражением колена. Характерна утренняя скованность движений, которая через некоторое время проходит. Реже происходит симметричное поражение крупных суставов, чаще всего, коленных – ревматоидоподобная форма.
При появлении первых симптомов псориатического артрита следует немедленно обращаться к врачу, чтобы как можно быстрее остановить прогрессирование заболевания.
Явные симптомы
К характерным признакам псориатического артрита относятся:
- дистальные поражения пальцев с одновременным поражением ногтей; развитие дактилитов с сосискообразными пальцами;
- асимметричное поражение 2 – 3 крупных суставов с формированием моно- и олигоартритов (поражений одного или нескольких суставов) и энтезитов (воспаления места прикрепления сухожилий); боли при псориатическом артрите усиливаются утром и уменьшаются после начала двигательной активности; особенно часто в патологический процесс вовлекаются суставы нижних конечностей (коленные, голеностопные); иногда воспаление распространяется на множественные сочленения;
- в процесс вовлекаются также суставы пояснично-крестцового отдела позвоночника и крестцово-подвздошные сочленения; это сопровождается болями и нарушениями движений: спина не разгибается;
- течение заболевания волнообразное: обострения чередуются с частичными (реже полными) ремиссиями; часто псориатический артрит обостряется на фоне прогрессирования кожных симптомов псориаза.
При появлении явных симптомов псориатического артрита еще не поздно обращаться за медицинской помощью: помочь пациенту можно в любом случае.
Опасные симптомы, рекомендации
К врачу нужно обращаться немедленно, если:
- воспаляется сразу множество суставов – признак генерализации процесса;
- появляются болевой синдром в пояснице — симптом псориатического артрита суставов позвоночника;
- появление суставных вывихов и подвывихов.
Эти симптомы псориатического артрита говорят о неблагоприятном течении заболевания и требуют немедленной медицинской помощи.
Псориатическая артропатия
Своеобразие псориатического артрита (ПА) состоит в сочетанном поражении суставов конечностей и позвоночника, большом разнообразии клинических симптомов, вариабельности начальных проявлений, серологической и рентгенологической негативности на ранних стадиях. Являясь одной из форм заболевания суставов и позвоночника, ПА наряду с болезнью Бехтерева, болезнью Рейтера и другими реактивными артритами относится к группе серонегативных артритов [2, 17].
В основном заболевание начинается в возрасте от 20 до 50 лет, хотя нередки случаи ПА у детей. Бадокин В. В. (2005) указывает, что предикторами неблагоприятного течения ПА являются молодой возраст и мужской пол.
Причины развития ПА остаются невыясненными, среди факторов формирования можно выделить генетические, иммунологические и факторы внешней среды. Однако основой патогенетического механизма является активизация клеточного иммунитета у лиц с врожденной предрасположенностью. Участие иммунологических факторов в патогенезе ПА подтверждается обнаружением клеточных инфильтратов как в коже, так и в ткани пораженных суставов, отложением иммуноглобулинов в эпидермисе и синовиальной мембране. В сыворотке в первую очередь определяется повышение иммуноглобулинов класса А (Ig A) (у 90%) и G (IgG), циркулирующих иммунных комплексов (ЦИК), выявляются антитела к компонентам кожи и антинуклеарные антитела [2, 12, 18]. Достаточно отчетливы признаки нарушения не только гуморального, но и клеточного иммунитета (снижение ответа Т-лимфоцитов, уменьшение супрессорной клеточной функции). В настоящее время доказано, что в воспалительной реакции при псориазе ключевым моментом является экспрессия фактора некроза опухоли-a (ФНО-α) [2, 12, 17].
Нельзя не учитывать влияние таких факторов, как бактериальная, вирусная и другие виды инфекции (хламидийная и т. д.). В качестве патогенетических факторов обсуждается возможная роль в этиологии ПА инфекции, в том числе и вирусной [12, 14, 20]. Нередко наблюдается обострение или даже дебют ПА после травмы сустава [12, 14, 15].
Важную роль в патогенезе ПА играет нарушение кальциевого обмена [8]. Одной из причин нарушения кальциевого метаболизма является снижение его абсорбции в тонком отделе кишечника, чему способствует нарушение процесса всасывания жира и изменение белкового обмена. Выявленные у больных ПА изменения кальциевого обмена напрямую связаны с тяжестью патологического процесса. Поскольку ионы кальция выполняют роль медиаторов клеточных рецепторов, через которые осуществляется нервная и гуморальная реакции, гипокальциемия и перераспределение кальция дезорганизуют эту регуляцию, следовательно, происходит нарушение многочисленных функций, опосредуемых кальцием. Вместе с тем в патогенезе ПА играют роль не только нарушения кальциевого метаболизма, но и изменения кальцийрегулирующей гормональной системы. При этом происходит сбалансированная гормональная перестройка паратиреоидного гормона и кальцитонина. Общая направленность дает основание рассматривать эти изменения как результат «защитной» обменной адаптации, обеспечивающей поддержание стабильности кальциевого метаболизма в условиях дерматосуставного процесса [8, 19].
Выраженность морфологических изменений при ПА зависит от локализации суставного процесса и длительности течения болезни. Доказано, что чем более выражен синовиит при ПА, тем более морфологически он отличается от ревматоидного артрита. Исходом заболевания может быть фиброзный и костный анкилоз. Продолжительная пролиферация приводит к костной деструкции, вызывая в конечном итоге формирование вновь образуемой кости и впоследствии извращенное ремоделирование сустава [3, 5, 7, 9, 10, 11, 12, 20].
При постановке диагноза ПА дерматологи чаще всего ориентируются на один-единственный признак — наличие псориатических высыпаний в сочетании с артритом. Однако ПА имеет свой характерный симптомокомплекс:
- наличие псориатических бляшек, дистрофическое изменение ногтей;
- параллелизм течения кожного и суставного синдромов;
- артрит дистальных межфаланговых суставов кистей (при дебюте ПА редко поражаются более крупные суставы);
- поражение пястно-фалангового, проксимального и дистального межфаланговых суставов (осевое поражение);
- параартикулярные явления (сосискообразная дефигурация пальцев);
- серонегативность по ревматоидному фактору;
- характерная рентгенологическая картина [3, 5, 6, 8, 10, 11, 19].
Имеют значение асимметричность рентгенологической симптоматики, выраженные явления вторичного остеоартроза; кистовидные просветления в сочетании со склеротическими изменениями, очаговым уплотнением костной структуры, краевыми выростами. Характерная для ПА асимметричность поражения суставов может быть выражена не только в право- или левосторонности поражения, но и в степени пораженности суставов.
Степень выраженности ПА почти всегда коррелирует с тяжестью кожного процесса. Так, очаговый вульгарный псориаз обычно ассоциируется с развитием дистального или моноолигоартритического вариантов суставного синдрома и длительным сохранением функциональной способности опорно-двигательного аппарата. В то же время экссудативный и особенно атипичный дерматоз наиболее часто сопровождается развитием генерализованного артрита, остеолитического и спондилоартритического вариантов, быстропрогрессирующего течения. Что же касается злокачественной формы ПА, протекающей по типу псевдосепсиса с яркой общей и висцеральной патологией, то она встречается исключительно редко в случаях тяжелых форм псориаза с постоянно рецидивирующим течением.
Обострения ПА могут сопровождаться изменениями лабораторных показателей — ускоряется СОЭ (до 60 мм/час и более), развивается анемия (Нb до 50 г/л и ниже), резистентная к терапии. Возможна выраженная диспротеинемия с уменьшением альбуминов и гипергаммаглобулинемией (до 35% и более).
Обострение заболевания почти всегда сопровождается повышением температуры тела до фебрильной. Вместе со стиханием активности процесса и разрешением экссудативных явлений в суставах нормализуется и температура. Иногда, при злокачественных формах ПА, лихорадка носит интермитирующий характер, сопровождается ознобом и проливным потом, напоминая картину сепсиса.
Проблема дифференциальной диагностики ПА в настоящее время не утратила своей актуальности. Это объясняется тем, что ПА — заболевание чрезвычайно разнообразное по своим клиническим проявлениям и не всегда укладывается в разработанные критерии. Обязательно следует обращать внимание на признаки, не свойственные ПА:
- Отсутствие псориатических высыпаний.
- Серопозитивность по ревматоидному фактору.
- Ревматоидные узелки.
- Тофусы.
- Тесная связь суставного синдрома с урогенитальной и кишечной инфекцией [3, 5, 6, 8, 9, 12, 14].
Иногда дерматологи упускают из виду поражения позвоночника при ПА. Более чем у 50% больных псориазом спондилоартриты не диагностируются. Хотя наличие спондилоартрита и определенного сакроилеита является дифференциальным признаком ПА. Особенное значение это имеет у женщин в возрасте 20–30 лет при симметричном поражении проксимальных суставов кистей и стоп, когда усложняется дифференциальная диагностика ПА и ревматоидного артрита (РА). Дополнительным диагностическим признаком РА является положительная реакция Валера–Роузе. Из истории известно, что сначала спондилоартрит при псориазе диагностировался как атипичный вариант РА. Открытие ревматоидного фактора позволило выделить ПА как самостоятельное заболевание, а спондилоартрит при псориазе отнести к вторичным поражениям суставов.
Также к вторичным спондилоартритам относят синдром Рейтера, синдром Бехчета, артриты при неспецифическом язвенном колите и болезни Крона. Были отмечены некоторые характерные общие черты для всех заболеваний этой группы: инфекционный триггерный фактор, семейный анамнез, генетическая предрасположенность. Часто у одного больного можно найти клинические проявления ПА и болезни Рейтера, болезни Рейтера и воспалительных поражений кишечника (болезнь Крона, Уипля), острые кишечные инфекции и проявления болезни Рейтера.
В последние годы увеличивается число больных с болезнью Рейтера (БР), полисистемным заболеванием со сложным патогенезом, важную роль в котором играют аутоиммунные механизмы, а триггерным агентом болезни служат хламидии. Необходимо помнить, что если пусковым агентом заболевания являются энтеробактерии (сальмонеллы, шигеллы, йерсинии), то при сходной клинике поражения суставов говорят не о БР, а о синдроме Рейтера. Как правило, БР развивается у лиц с генетической предрасположенностью к заболеванию суставов, особенно межпозвоночных и кресцово-подвздошных. В фенотипе больных в 80% случаев выявляется антиген системы HLA-B-27. При БР прослеживается связь заболевания с принадлежностью к тому или иному полу, при этом соотношение мужчин и женщин обычно рассматривается как 20:1. Основные признаки заболевания (уретропростатит, артрит, конъюнктивит, реже поражения кожи, слизистых оболочек и внутренних органов) возникают у больных в различной последовательности и характеризуются различной степенью тяжести клинического течения. Трудность диагностики возникает обычно при «неполных» формах или в случаях, когда у больного имеются все основные признаки БР, но возникают они через длительные промежутки времени, проявляются малозаметно, или на определенных этапах болезни доминируют один или два симптома. При БР, в отличие от псориатического артрита, хламидийный уретрит, как правило, предшествует поражению суставов, в крови больных нередко обнаруживаются антихламидийные антитела. Для ПА характерна асимметричность поражения суставов, которая может быть выражена не только в право- или левосторонности поражения, но и в степени поражения суставов. Суставные поражения обычно имеют доброкачественный характер; отмечается наличие болей при нагрузке на пораженный сустав; суставные поражения начинаются обычно с нижних конечностей («симптом лестницы») артриты появляются «спиралевидно», т. е. воспалительный процесс начинается чаще с крупных суставов; типична мышечная атрофия, отмечающаяся уже в начале болезни. Важными дифференциальными признаками являются отсутствие синхронности в возникновении суставных и кожных симптомов, баланит, а также кольцевидные эрозии с участками десквамации слизистой оболочки белесоватого цвета на языке, слизистой полости рта и верхней части пищевода [8].
Для болезни Бехтерева (анкилозирующий спондилоартрит) характерны:
- боли в поясничной и крестцовой области;
- стойкость болевого синдрома;
- ночные боли в покое, особенно во второй половине ночи и утром, часто сочетающиеся со скованностью и напряжением прямых мышц спины;
- уменьшение болей после упражнений;
- люмбалгии, ишалгии;
- боли в грудной клетке, усиливающиеся при кашле и чихании;
- нарушение общего самочувствия (утомляемость, похудание, субфебрилитет, потливость);
При объективном исследовании выявляется клинический синдром сакроилеита и нестойкий артрит, особенно суставов нижних конечностей; наличие белков острой фазы воспаления (повышение АЛТ, АСТ, общего белка, серомукоида, увеличение тимоловой пробы и т. д.); наличие антигена HLA-B-27; рентгенологические признаки поражения крестцово-подвздошных суставов (двусторонний сакроилеит) [8, 19].
У пожилых людей при сочетании поражения суставов и псориаза необходимо проводить дифференциальную диагностику с остеоартритом. Остеоартрит — широко распространенное дегенеративное, часто возрастного характера повреждение суставного хряща и прилежащей костной ткани. Чаще возникает у лиц старше 40 лет. Большинство пациентов с остеоартритом страдают от глубоких, тупых болей, усиливающихся при физической активности и ослабевающих в покое. В тяжелых случаях боль может продолжаться даже во время сна, что может служить ложным признаком ПА. Утренняя скованность, в отличие от других воспалительных заболеваний суставов, при остеоартрите непродолжительна и длится не более 20 минут. Характерен «феномен геля» — возникновение припухлости сустава после его длительной иммобилизации. Основным дифференциальным признаком должны служить характерные рентгенологические изменения при остеоартрите [1, 14, 18].
Лечение
Лечение ПА должно быть направлено на решение следующих задач: уменьшение боли и воспаления, снижение частоты обострений и поражения новых суставов, улучшение качества жизни, замедление прогрессирования патологического процесса и предотвращение инвалидности. Таким образом, основываясь на патоморфологических изменениях в суставах при ПА и собственном опыте, лечение ПА должно быть длительным, комплексным, включающим наряду с противовоспалительной терапией, сосудистые средства, улучшающие микроциркуляцию, миорелаксанты, хондропротекторы; средства для лечения остеопороза; физиотерапевтические методы и реабилитационные мероприятия.
Нестероидные противовоспалительные препараты (НПВП) относятся к числу наиболее важных «симптоматических» лекарственных средств. Это определяется уникальным сочетанием противовоспалительных, анальгетических, жаропонижающих и антитромботических свойств, перекрывающих почти весь спектр основных симптомов, наиболее характерных для заболеваний ревматической природы. Такого одновременного сочетания положительных эффектов не наблюдается ни у одного из известных в медицине лекарственных средств.
НПВП сходны по фармакологическим свойствам, биологической активности и механизмам действия, которые в первую очередь связаны с блокадой синтеза циклооксигеназы — ключевого бифункционального фермента, участвующего в регуляции синтеза простогландинов. Таким образом, они оказывают двойной эффект — устраняют боль и ослабляют воспалительный процесс. Без них трудно представить себе лечение ПА.
В настоящее время в класс «традиционных» НПВП входят около 20 лекарственных средств, которые по химической структуре подразделяются на несколько групп: производные салициловой, индоловой, гетероарилуксусной, пропионовой и энолиоковой кислот и др. Все «традиционные» НПВП имеют ряд общих химических и фармакологических свойств. Будучи слабыми органическими кислотами, они хорошо абсорбируются в желудочно-кишечном тракте (ЖКТ), связываются с альбумином и имеют примерно одинаковый объем распределения [4]. Необходимо помнить о «золотом» правиле — индивидуальный подбор НПВП для каждого больного. В действительности выбор НПВП является, как правило, эмпирическим и во многом основывается на личном опыте врача. Существует точка зрения о целесообразности в начале лечения использовать наименее токсичные препараты, к которым относятся производные пропионовой кислоты (ибупрофен, флюрбипрофен, кетопрофен, напроксен и т. д.). Дозу НПВП необходимо постепенно титровать до эффективной, но не превышающей максимально допустимую, в течение 1–2 недель и при отсутствии эффекта попытаться использовать другой или другие препараты. Назначение простых анальгетиков позволяют уменьшить потребность НПВП. Следует учитывать, что важной характеристикой этой группы препаратов является продолжительность «полужизни» действующего вещества. В зависимости от пределов «полужизни» НПВП разделяют на 2 основные категории: короткоживущие (период «полужизни» меньше 6 часов) и длительноживущие (период «полужизни» больше 6 часов). Однако синовиальная концентрация препаратов может превышать сывороточную концентрацию и время утилизации короткоживущих препаратов может удлиняться. Например, назначение ибупрофена 2 раза в день столь же эффективно, как 4-кратный прием препарата. Необходимо также синхронизировать НПВП с ритмом клинической активности, что позволяет повысить эффективность лечения [8]. Но, к сожалению, у всех НПВП есть своя «ахиллесова пята» — они вызывают немало побочных эффектов со стороны пищеварительной системы, почек и печени. Особенно возрастает риск таких осложнений при длительном применении. Побочные эффекты НПВП подразделяются на:
- Субъективные: тошнота, рвота, диспепсия, диарея, запоры, изжога, боли в эпигастральной области.
- Объективные: эрозии и язвы, выявляемые с помощью эндоскопического (или рентгенологического) исследования.
- Тяжелые осложнения: прободные язвы, кровотечения.
Субъективные побочные эффекты наблюдаются у трети больных, чаще при длительном приеме НПВП, и во многих случаях являются причиной прерывания лечения в течение первых месяцев терапии. Однако их развитие плохо коррелирует с истинной тяжестью поражения ЖКТ. Будучи слабыми органическими кислотами, они хорошо абсорбируются в ЖКТ, сильно связываются с альбумином и имеют примерно одинаковый объем распределения. Гипоальбуминемия ведет к увеличению сывороточной кон препарата, что обусловливает увеличение токсичности. Особенно возрастает риск таких осложнений при длительном применении. Именно поэтому в последние годы особое внимание привлечено к пациентам пожилого и старческого возраста, которые страдают разнообразными сопутствующими заболеваниями и принимают лекарственные средства, увеличивающие риск побочных эффектов НПВП. К таким препаратам относятся прямые и непрямые антикоагулянты, низкие дозы ацетилсалициловой кислоты, глюкокортикоиды, метотрексат, циклоспорин и многие другие. Кроме того, НПВП назначаются многим пациентам, страдающим артериальной гипертензией и сердечной недостаточностью. В то же время НПВП уменьшают эффективность b-блокаторов, ингибиторов ангиотензинпревращающего фермента (АПФ) и диуретиков.
Среди «стандартных» НПВП наибольшей ульцерогенной активностью обладает пироксикам и индометацин, а наименьшей — ибупрофен (в низких анальгетических дозах) и особенно селективные ингибиторы циклооксигеназы-2 (ЦОГ-2). Уменьшить действие побочных эффектов возможно при назначении НПВП в суппозиториях. В дистальном отрезке пищеварительного тракта благодаря анатомо-физиологическим особенностям (богатая венозная сеть) отмечается высокий процент всасывания лекарственного вещества и отсутствие или крайне незначительное участие пищеварительных ферментов. Как правило, поступление адсорбированных в прямой кишке веществ осуществляется одновременно через кровеносную и лимфатическую системы, имеющие в этой области особенное развитие. Благодаря первой системе происходит быстрая доставка действующих веществ в большой круг кровообращения, а вторая обеспечивает пролонгированность их действия. При этом лишь весьма незначительная часть адсорбированных препаратов поступает в воротную вену, несущую кровь от внутренних органов к печени.
Желательно, чтобы базисный препарат при лечении ПА, которым являются НПВП, соответствовал нескольким критериям: препарат должен давать клиническое и лабораторное улучшение, которое должно держаться некоторое время после его отмены, должен тормозить костную и хрящевую деструкцию и обладать меньшими побочными эффектами. Поэтому на современном этапе в медицине появилась новая серия препаратов: нимесулид, целекоксиб, лорноксикам, мелоксикам, инфликсимаб.
Нимесулид вошел в клиническую практику несколько лет назад одновременно в нескольких странах и продолжает регистрироваться в других. Нимесулид был первым продаваемым препаратом с преимущественным ингибиторным эффектом на циклооксигеназу второго типа (ЦОГ-2) в сравнении с ЦОГ-1, селективность воздействия которого впервые была показана в 1995 г. несколькими исследовательскими группами с повторным подтверждением этого эффекта в более позднее время. В настоящее время под разными торговыми названиями он зарегистрирован и продается в 50 странах в различных формах выпуска. Несомненный успех препарата связывают не только с его противовоспалительным, анальгетическим и антипиретическим действием, но и с некоторыми уникальными фармакологическими и клиническими свойствами. Нимесулиду свойственно сравнительно быстрое начало анальгетического эффекта, низкая токсичность по отношению к желудочно-кишечному тракту, почкам, хорошая переносимость при применении больными с респираторными проблемами, вызванными приемом других НПВС. Основные фармакологические и патофизиологические свойства нимесулида связаны с селективностью воздействия на ЦОГ-2, а также со снижением высвобождения и уменьшением биологического действия медиаторов воспаления (цитокинов, гистамина, ферментов, деградирующих структуру хряща, супероксид-анион радикала), продуцируемых различными клетками.
Нимесулид, целекоксиб, мелоксикам являются прямыми потомками НПВП, но только по одной линии: направленно действуют на ЦОГ-2, но не затрагивают ЦОГ-1. ЦОГ-1 конституциональный фермент, т. е. постоянно в норме функционирующий в организме, главным образом, влияет на продукцию простогландинов, которые защищают и регулируют нормальные клеточные процессы в ЖКТ и тромбоцитах. В результате, сохраняя лечебное действие, эти препараты не оказывают вредных эффектов на многие органы, в том числе и на желудок. Данные препараты снижают риск и частоту тяжелых поражений желудка — гастритов, язв и кровотечений. Особенно важно применение этих препаратов у больных пожилого и старческого возраста.
Инфликсимаб — относится к принципиально новой группе так называемых биологически активных препаратов иммуномодуляторов. Механизм их действия связан с антагонизмом одного из центральных медиаторов воспаления — ФНО-a. Препарат представляет собой химерные мышино-человеческие IgG1 моноклональные антитела, состоящие из высокоаффинных нейтрализующих мышиных моноклональных антител к ФНО-a и фрагмента молекулы IgGlk человека. Образует устойчивый комплекс как с растворимой, так и с мембран-ассоциированной формами человеческого ФНО-a, снижая его функциональную активность. Понижает концентрацию (связывает и ингибирует синтез) интерлейкина-1 (ИЛ-1); интерлейкина-6, интерлейкина-8 и других индукторов воспаления и тканевой деструкции. Инфликсимаб элиминируется из организма в течение 6 мес. Основными критериями выбора инфликсимаба для проведения терапии у конкретного больного являются: тяжелое течение псориаза, резистентного к обычной терапии, площадь поражения кожного покрова более 50%, продолжительность заболевания не менее 6 месяцев, тяжелый олиго- или полиартрит [13, 19, 20].
Возможно назначение комбинированного препарата диклофенака натрия (50 мг) и мизопростола (200 мкг). При этом мизопростол предупреждает негативное воздействие диклофенака на слизистую оболочку и развитие НПВП-гастропатии.
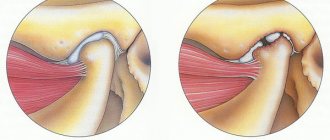
Хондропротекторы. Одним из патологических проявлений ПА является разрушение суставного хряща. Хрящ, подобно другим тканям, ремодулируется в течение роста и развития, иными словами, в нем происходят процессы синтеза и деградации. Напомним, суставной хрящ состоит из двух основных компонентов: межклеточного вещества (матрикса), составляющего 98% объема хрящевой ткани, и клеток: хондроцитов и хондроблатов (2%). Для целостности хряща в течение всей жизни необходимо, чтобы постоянный синтез гликозоаминогликанов, коллагенов и гиалуроновой кислоты был равен теряемому их количеству в результате естественного обмена. ИЛ-1 угнетает катаболизм матрикса [1]. Постоянный синтез гликозоаминогликанов и коллагена зависит от наличия таких веществ, но при очень малых количествах ИЛ-1 их активность угнетается. Воздействовать на хрящ можно на разных стадиях его поражения: первичная профилактика, скрининг асимптомной стадии и профилактическое лечение (например, при остеопорозе) или лечение уже развившейся болезни. Эффективность ряда препаратов из хондропротекторов уже доказана — это хондроитин сульфат, гликозамин сульфат, диацереин, натрия гиалуронат (содержит высокомолекулярную гиалуроновую кислоту), гиалуроновая кислота, вводимая внутрисуставно, и т. д. Следует обратить внимание, что в основном эти препараты являются биологически активными добавками. Отличительной особенностью данной группы препаратов является время наступления эффекта, обычно спустя 2–8 недель от начала лечения, и сохранение эффекта в течение 2–3 месяцев после прекращения терапии [1].
Лечение остеопороза. Для ПА характерно наличие остепороза метафизов. Количество потери костной массы увеличивается с возрастом больного и чаще встречается у лиц женского пола. Рентгенологические методы являются наиболее доступными и широко используются в клинической практике при исследовании костей. Однако при рентгенографии можно обнаружить наличие остеопении только при потере более 30% костной массы, поэтому этим методом чаще всего выявляются поздние признаки остеопороза. Современный метод измерения плотности костной ткани — денситометрия — основан на измерении минерального компонента костной ткани — кальция. Это наиболее чувствительный метод для выявления остеопороза и оценки степени его тяжести. Денситометрия необходима для подтверждения диагноза остеопороза, оценки риска переломов, а также контроля адекватности лечения. При выборе метода лечения остепороза должна быть твердая уверенность в его эффективности в плане предотвращения переломов и их последствий. Ожидаемый результат должен значительно перекрывать потенциальную опасность терапии, ассоциирующуюся с возможными побочными эффектами.
Физиотерапевтические методы и реабилитационные мероприятия. Немаловажным условием успеха лечения больных с ПА является также физиотерапия и комплексные реабилитационные мероприятия. Широко применяемые физиотерапевтические методы лечения ПА уменьшают болевой синдром, мышечный спазм, воспалительные процессы, улучшают микроциркуляцию и трофику, благоприятно воздействуют на метаболические процессы в тканях сустава.
Используют ультрафиолетовое облучение, электрическое поле УВЧ, переменные магнитные поля низкой частоты, электрофорез Анальгина, Новокаина, Тримекаина, Димексида на область пораженного сустава. В период стихания обострения, а также в начальной стадии заболевания, когда явления синовиита слабо выражены или отсутствуют, показаны воздействия электромагнитными полями высоких и сверхвысоких частот (индуктотермия, дециметровая и сантиметровая волновая терапия), импульсные токи низкой частоты — синусоидальные модулированные и диадинамические, магнитотерапия, лазерное воздействие, фонофорез гидрокортизона. Для стимуляции трофики суставного хряща проводят электрофорез лития, кальция, серы, цинка, Гумизоля.
Из различных физиотерапевтических методов хорошо зарекомендовал себя лекарственный электрофорез, сочетающий терапевтическое воздействие постоянного электрического тока и медикаментозного средства, вводимого с его помощью.
При ПА с болевым синдромом без клиники синовиита, пролиферативных явлениях, вазотрофических расстройствах, контрактурах показаны тепловые процедуры, включая аппликации парафина, озокерита, иловой, торфяной грязи. В стадии ремиссии эффективны морские, радоновые, сульфидные, йодобромные, бишофитные ванны. Не следует забывать о благоприятном воздействии на мышечно-суставную ткань лечебного массажа, который уменьшает мышечный спазм, повышает тонус ослабленных мышц, стимулирует трофику пораженных суставов и улучшает функциональные способности больного. Массаж, проводящийся вне обострения ПА, должен быть щадящим по отношению к пораженным суставам; необходимо избегать механического раздражения суставной капсулы; особое внимание следует обращать на работу с прилегающими к суставу мышцами.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Галлямова, доктор медицинских наук, доцент РМАПО, Москва
Чем опасен ПсА
Псориатический артрит протекает по-разному. Но даже незаметное течение может привести со временем к стойкой утрате трудоспособности. Чтобы выяснить степень опасности заболевания, нужно пройти обследование.
Степени псориатического артрита
В течении заболевания выделяют следующие степени активности:
- Незначительная.
Проявляется небольшой болезненностью в пораженных суставах в период двигательной активности. Скованность движений утром после сна длится не более получаса или совсем отсутствует. Лихорадка отсутствует, лабораторные признаки воспалительного процесса минимальные: СОЭ не выше 20 мм/час. - Средняя.
Во время обострений появляется небольшая лихорадка, суставы могут слегка опухать, боли умеренные, появляются и в покое, и в движении. Скованность после сна держится до трех часов, проходит на фоне двигательной активности. Лабораторные показатели изменены значительно: СОЭ до 40 мм/час, повышенное количество лейкоцитов. - Выраженная.
Выраженная лихорадка во время обострения, суставы отекают, кожа над ними краснеет, боли очень сильные, постоянные. Скованность после сна держится больше трех часов. Лабораторные показатели сигнализируют о наличии тяжелой воспалительной реакции.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Возможные осложнения
Нелеченный псориатический артрит может прогрессировать и приводить к полной утрате суставной функции и инвалидности. Во время обострения в некоторых случаях возникают следующие осложнения:
- возникновение суставных подвывихов и вывихов;
- расплавление (лизис) дистальных концов костей пальцев кисти и стопы;
- генерализация процесса — тяжелое прогрессирующее течение с множественным поражением суставов;
- анкилоз — полная утрата суставной функции, нарушение подвижности конечности.
Что делать во время обострения псориатического артрита
При обострении, сопровождающемся высокой температурой, отеком, покраснением, суставными болями, необходимо выполнить следующие рекомендации:
- принять внутрь таблетку лекарства из группы нестероидных противовоспалительных препаратов (НПВП) – Найз, Диклофенак, Мелоксикам, Целебрекс;
- наносить несколько раз в день на больные суставы гель или крем с этими же средствами;
- для уменьшения отека можно принять антигистаминное средство – Кларитин, Зодак и др.;
- вызвать врача на дом.
При обострении заболевания можно принять противовоспалительные средства Найз, Диклофенак, Мелоксикам, Целебрекс, а также антигистаминное средство Кларитин или Зодак
Клиническое наблюдение
Пациентка Д., 11 лет, обратилась на консультацию с жалобами на высыпания на коже туловища, верхних и нижних конечностей без субъективных ощущений.
История развития настоящего заболевания.
Со слов матери, больна с пятилетнего возраста, когда впервые появилась боль в правой пятке с быстрым прогрессированием, в связи с чем обратились к ревматологу по месту жительства, где был выставлен диагноз «ювенильный ревматоидный артрит». В 2012 г. появилась боль и отечность в плечевых, локтевых, голеностопных, лучезапястных суставах, адекватного лечения не получала. В 2013 г. была впервые консультирована в ФГБНУ НИИР им. В.А. Насоновой, где был выставлен диагноз «ювенильный ревматоидный артрит» и была назначена терапия метилпреднизолоном в дозе 4 мг/сут, который получала до декабря 2015 г. Также пациентка получала базисную терапию метотрексатом 10–12,5 мг/нед., нестероидными противовоспалительными препаратами практически постоянно. В течение первых двух лет проводимая терапия давала положительный эффект, но с момента снижения дозы глюкокортикостероидов (ГКС) стали возобновляться вышеперечисленные жалобы с наибольшей манифестацией к декабрю 2015 г. (связывает с отменой ГКС). Таким образом, учитывая тяжесть состояния ребенка, раннее начало заболевания, неблагоприятный прогноз, функциональную недостаточность, высокую клинико-лабораторную активность, девочку госпитализировали для проведения полного клинико-лабораторного обследования и решения вопроса о коррекции терапии. Прогрессирующий характер заболевания, рефрактерность к проводимой терапии, клинический вариант заболевания явились обоснованием к назначению генно-инженерного биологического препарата, а клинические особенности заболевания позволили избрать в качестве предпочтительной альтернативы ингибитор костимуляции Т-лимфоцитов абатацепт из расчета 10 мг/кг на инфузию. В детском отделении ГБУЗ «Московский Центр дерматовенерологии и косметологии» 19.05.2016 инициирована терапия абатацептом в дозе 300 мг на инфузию с хорошей переносимостью и положительным первоначальным эффектом. В последующем терапию получала регулярно до ноября 2021 г. Впервые появление высыпаний на коже кистей и стоп отметила в ноябре 2021 г., в связи с чем был отменен метотрексат и абатацепт, в декабре инфузии абатацепта после купирования дерматита возобновлены. Следующие госпитализации были в феврале 2017-го и феврале 2018-го. Последняя госпитализация в мае 2019 г. в ФГБНУ НИИР им. В.А. Насоновой, где проводилась терапия метотрексатом 15 мг п/к, абатацептом в/в капельно в дозе 500 мг с положительной динамикой в виде улучшения походки, расширения объема движений в суставах, уменьшения экссудативных изменений в суставах, улучшения мышечного тонуса. Настоящее обострение кожного патологического процесса отмечается в течение 2 мес., по поводу артрита принимает терапию: абатацепт 500 мг на инфузию 1 р./мес., метотрексат 15 мг/нед. в/м 1 р./нед. В связи с распространенностью кожного процесса обратилась в ГБУЗ «Московский Центр дерматовенерологии и косметологии», филиал Коломенский.
История жизни пациента.
Девочка от 1-й физиологической беременности, протекавшей удовлетворительно, 1-х срочных самопроизвольных родов. Психомоторное развитие по возрасту. Условия проживания удовлетворительные. Питание регулярное.
Перенесенные заболевания: редкие ОРВИ. Детские инфекции: ветряная оспа в 2012 г. Травм и операций не было. Сопутствующие заболевания: ювенильный ревматоидный артрит.
Профилактические прививки до заболевания проводились по возрастному календарю, реакции на них не отмечалось. Проба Манту 23.10.2018: отрицательная.
Аллергологический и эпидемиологический анамнезы не отягощены. Туберкулез, сифилис, злокачественные опухоли, психические заболевания отрицает. Наследственность: не отягощена.
Данные объективного осмотра:
общее состояние удовлетворительное. Сознание ясное. Положение пациента на момент осмотра активное. Телосложение нормостеническое. Рост 164 см, вес 52 кг, температура тела 36,6 °С, пульс 75 уд./мин, ритмичный, АД 110/85 мм рт. ст. Осмотр по органам и системам: без особенностей.
Лабораторные и инструментальные обследования
Повышение уровня тромбоцитов в крови (440×109/л при норме 150–390×109/л), моноцитов (0,75×109/л при норме 0,09–0,6×109/л), щелочной фосфатазы (306 ед/л при норме до 300 ед/л), ревматоидного фактора (849 МЕ/мл при норме 0–15 МЕ/мл), антител к циклическому цитруллированному пептиду (>300 Ед/мл при норме 0–5 Ед/л) от 27.05.2019.
ЭКГ от 27.05.2019: смена водителя ритма с нижнепредсердного на синусовый. ЧСС 51–66 уд./мин. Нормальное положение электрической оси сердца. Синдром ранней реполяризации желудочков. Нарушение процессов реполяризации желудочков. Нарушение процессов реполяризации миокарда в нижней стенке левого желудочка. В отведении V1 комплекс QRS в виде QS. В положении стоя ритм синусовый.
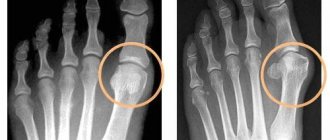
Рентгенография кистей и дистальных отделов стоп
от 27.05.2019: мягкие ткани не изменены. Околосуставной остеопороз. Немногочисленные кисты и единичные эрозии в запястьях. Сужены щели отдельных суставов запястий. Деформация отдельных костей запястий. Заключение: рентгенологическая картина хронического эрозивного артрита с преобладанием изменений в костях запястий.
Рентгенография шейного отдела позвоночника
от 27.05.2019: мягкие ткани не изменены. Выпрямлен физиологический лордоз. Щели межпозвонковых дисков не сужены. Опорные площадки тел позвонков ровные. Структура костной ткани не изменена. Заключение: структурных изменений в шейном отделе позвоночника не выявляется.
Status localis.
Патологический кожный процесс носит островоспалительный распространенный характер. Локализуется на коже передней стенки живота, разгибательной поверхности локтей, передней поверхности бедер, разгибательной поверхности коленей. Представлен папулами розового цвета, размером до 0,1 см, сливающимися в инфильтрированные бляшки розового цвета, округлой формы, с четкими границами, с серебристым шелушением на поверхности. Псориатическая триада положительная. Дермографизм красный. Видимые слизистые розовые, чистые. Ногтевые пластины кистей имеют точечные вдавления по типу «наперстка», ногтевые пластины стоп не изменены. Дефигурация лучезапястных, мелких суставов кистей, коленей, голеностопных суставов, мелких суставов стоп.
Консультация профессора Баткаева Э.А
. от 31.07.2019. Диагноз: «Псориаз, распространенная форма. Псориатический артрит». Рекомендовано: внутрь натуральный энтеросорбент отечественного производства 0,25 г 2 р./сут за 30 мин до еды 10 дней, цетиризин 15 капель 1 р./сут 10 дней, наружно лосьон с бетаметазоном + салициловой кислотой 2 р./сут 10 дней. На фоне проведенной терапии высыпания разрешились до пятен поствоспалительной гиперпигментации, сейчас пациентка находится на наблюдении у ревматолога.
Возможные локализации воспалительного процесса
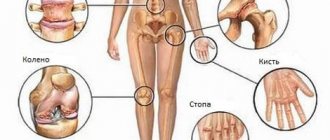
Псориатический артрит может поражать разные суставы:
- Артрит нижних конечностей
– самая частая локализация. Поражаются суставы:- тазобедренный – редкая локализация, проявляется болями и скованностью движений; отечность и покраснение не характерны;
- коленный – из крупных суставных сочленений поражается чаще всего; поражения часто асимметричны и появляются или сразу в одном колене, или развиваются после первичного псориатического артрита суставов стопы (признак лестницы);
- голеностопный – очень часто поражение начинается именно с него; выраженные воспаление и отек сопровождается сильными болями и нарушением движений;
- пятка – в области пятки при артрите голеностопа развивается энтезит – воспаление на внутреннем участке прикрепления к пяточной кости ахиллова сухожилия и подошвенного апоневроза; появляется небольшая припухлость и сильные боли в области пятки;
- межфаланговые суставчики – могут поражаться в первую очередь сразу несколько на одном или нескольких пальцах; развивается дактилит – воспаление пальца, и он приобретает вид сосиски; характерно также поражение конечных отделов пальцев и ногтей.
- Артрит верхних конечностей
– встречается также часто. Поражаются суставы:- плечевой – частая локализация; иногда это единственный пораженных сустав; отек, покраснение, болезненность и утренняя скованность зависят от степени активности патологического процесса;
- локтевой – чаще поражается после мелких суставчиков кисти (симптом лестницы);в области локтя часто развиваются энтезиты, усиливающие болезненность;
- мелкие суставчики кисти и пальцев – псориатический артрит суставов пальцев поражает сразу несколько их на одном пальце, и они приобретают вид сосисок; поражаются также дистальные концы пальцев и ногтевые пластины;.
- Пояснично-крестцовый артрит
– поражаются суставы пояснично-крестцового отдела позвоночника. Появляются боли в пояснице и в области ягодиц, нарушается функция позвоночника – сгибание и разгибание сначала невозможно из-за боли, а затем из-за развития анкилоза. - Крестцово-подвздошный артрит
– развивается достаточно часто, имеет асимметричный характер, проявляется болями в одной стороне спины, отдающими в паховую область.
Все об артрите и его симптомах читайте тут.
Отзывы об эффективности нетрадиционных методов терапии
Ирина: «Моя бабушка страдала псориатическим артритом легкой степени. Поэтому не было надобности использовать сильнодействующие медикаменты. Вместо них она охотно использовала растительные настойки для растираний ― приготовленные из березовых почек и корня лопуха».
Анастасия: «В прошлом году у меня диагностировали псориатический артрит, поражающий пальцы рук. За два месяца я справилась с ним благодаря комплексному лечению. Ходила на физиотерапию в медицинский центр, а дома дополнительно пользовалась мазью собственного приготовления из хмеля, ромашки и эвкалиптового масла».
Народные лекарства ― настои, мази и компрессы, способны значительно снизить проявления псориатического артрита. Однако для абсолютного выздоровления требуется комплексный разносторонний подход, подразумевающий соблюдение специальной диеты, применение наружных средства, прием медикаментов, выполнение лечебных физических упражнений и ведение здорового образа жизни.
Как установить правильный диагноз?
Для диагностики псориатического артрита часто используют УЗИ и рентгенографику
Диагностика псориатического артрита проводится по данным анамнеза (опроса пациента) и характерных признаков заболевания. Подтверждается диагноз лабораторными и инструментальными исследованиями:
- Лабораторные.
Проводятся анализы крови – общеклинические, биохимические, генетические – выявляют признаки воспалительного процесса, наличие или отсутствие ревматоидного фактора (для исключения ревматоидного артрита), антигены, поддерживающие воспалительный процесс. - Инструментальная диагностика:
- рентгенография — кистей, стоп, таза, пояснично-крестцового отдела позвоночника и всех остальных заинтересованных суставов;
- УЗИ – определение объема суставной жидкости и энтезитов;
- МРТ – для раннего выявления суставных изменений позвоночника и крестцово-подвздошных сочленениях.
Лечение псориатического артрита
После установление окончательного диагноза проводится лечение псориатического артрита. Оно должно быть комплексным и подбираться для каждого больного индивидуально. Цель лечения:
- подавление активности воспаления и прогрессирования заболевания;
- предупреждение разрушения суставных сочленений и утраты им своей функции.
Полностью вылечить псориатический артрит невозможно. Но современная медицина располагает возможностями контроля и управления этим заболеванием при условии проведения лечения по назначению и под контролем лечащего врача. Значительное увеличение продолжительности ремиссии вполне реально.
Применяются медикаментозные и немедикаментозные методы лечения псориатического артрита. При необходимости используют народные средства и хирургические методы.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Медикаментозная терапия
Комплексная лекарственная терапия псориатического артрита включает назначение следующих препаратов:
- Лекарства из группы НПВП – назначают во время обострения для подавления воспаления, отека, боли, а также как жаропонижающее средство. Диклофенкак, Ибупрфен, Нимесулид и другие средства назначают в виде таблеток для приема внутрь, внутримышечных инъекций, мазей и гелей для наружного применения.
- Глюкокортикоидные гормоны применяют при выраженных воспалении, отеке и болях, не снимающихся НПВП. Гормоны (Преднизолон, Дексаметазон, Бетаметазон и др.) принимают внутрь, вводят в виде внутримышечных и внутрисуставных инъекций.
- Базисные средства, подавляющие активность иммунной системы (иммунодепрессанты) – Метотрексат, Циклоспорин, Сульфасалазин, Лефлуномид назначают длительными курсами под лабораторным и рентгенологическим контролем.
- Генно-инженерные биологические препараты, в состав которых входят антитела, цитокины и другие биологически активные вещества, принимающие участие в иммунных реакциях и подавляющие активность провоспалительных цитокинов, — Ритуксимаб, Устекинумаб. Эффективная современная терапия ПсА.
Правильно назначенная медикаментозная терапия позволяет полностью контролировать течение заболевания.
Немедикаментозные методы лечения
Лечение псориатического артрита должно быть комплексным и обязательно включать в себя лечебную гимнастику, рефлексотерапию и физиотерапевтические процедуры
В состав комплексной терапии входит также лечение псориатического артрита немедикаментозными методами:
- Режим.
Во время обострения – максимально щадящий режим, при сильном обострении – постельный. Во время ремиссии рекомендовано постепенное повышение двигательной активности. - Питание.
Специальной диеты нет, но рекомендуется придерживаться принципов здорового питания с исключением жирных, жареных, острых, копченых блюд, сладостей, сдобы и алкоголя. - Физиотерапевтические процедуры.
Подбирают наиболее подходящие для состояния пациента процедуры: снимающие воспаление и боль, восстанавливающие суставную функцию, устраняющие последствия стресса и т.д. - Лечебная гимнастика.
Специально подобранные упражнения снимают утреннюю скованность, уменьшают болевые ощущения. Во время ремиссии рекомендовано постепенно увеличивать нагрузки. - Рефлексотерапия.
Сеансы иглоукалывания и другие восточные методики устраняют боли, воспаление, восстанавливают суставную функцию.
Диагностика и лечение
ПсА диагностируется на основании критериев CASPAR, которые были разработаны W. Taylor et al. в 2006 г. [5]. Данные критерии показали высокую чувствительность и специфичность (0,987 и 0,914 соответственно) на ранней и поздней стадиях. В соответствии с ними у больных должны быть признаки воспалительного заболевания суставов, к которым относятся артрит, энтезит, спондилит, а также 3 или более баллов из пяти категорий, представленных в таблице 1.
Псориаз и ПсА относятся к группе Т-клеточноопосредованных заболеваний, в основе патогенеза которых происходит активация клеточного иммунитета в коже и синовиальной жидкости с гиперпродукцией и дисбалансом ключевых цитокинов (провоспалительных и противовоспалительных), к которым относятся фактор некроза опухоли альфа, интерлейкины 1, 1b, 6, 12, 17, 23 и хемокины [6], в связи с этим больные с тяжелыми формами псориаза, особенно с ПсА, нуждаются в длительной системной противовоспалительной и таргетной терапии, включая применение базисных противовоспалительных и современных генно-инженерных биологических препаратов. Поэтому правильная и своевременная диагностика поражения суставов и коморбидной патологии чрезвычайно важна.
Ниже приводится описание клинического наблюдения в клинико-диагностическом отделении ГБУЗ «Московский Центр дерматовенерологии и косметологии» филиала «Коломенский» в 2019 г.
Общие клинические рекомендации
Всем пациентам, страдающим ПсА рекомендовано:
- во время обострения четко выполнять все назначения врача и не заниматься самолечением;
- во время ремиссии проводить курсы противорецидивного лечения; регулярно выполнять комплексы лечебной гимнастики; полезно раз а год проводить санаторно-курортное лечение в санаториях Железноводска, Пятигорска, Кисловодска, Мацесты и др.;
- своевременно пролечивать все имеющиеся сопутствующие заболевания и очаги инфекции, избегать стрессов и тяжелых физических нагрузок;
- правильно своевременно питаться, избавиться от лишнего веса;
- избавиться от вредных привычек: курения и злоупотребления алкоголем.
Совмещаем проверенные техники востока и иновационные методы западной медицины
Подробнее о нашей уникальной методике лечения артритов
Частые вопросы по заболеванию
Можно ли получить инвалидность?
Если имеется нарушение функции сустава, то да, можно.
Какой врач лечит?
Лечат два врача: дерматовенеролог и ревматолог, но основной — ревматолог.
Какие прогнозы обычно дают врачи?
Все зависит от клинической формы заболевания и скорости его прогрессирования. Но в любом случае болезнь можно взять под контроль.
Псориатический артрит – это не приговор, его можно и нужно лечить на любой стадии заболевания. Вполне реально на долгое время (иногда до конца жизни) избавить пациента от обострений, болей в суставах и прогрессирующего снижения их функции. Врачи клиники «Парамита» имеют большой опыт лечения этого заболевания, обращайтесь!
Литература:
- Кунгуров Н. В. и соавт. Генетические факторы этиологии и патогенеза псориаза // Вестник дерматологии и венерологии. 2011. № 1. С. 23–27.
- Юсупова Л. А., Филатова М. А. Современное состояние проблемы псориатического артрита // Практическая медицина. 2013. № 3. С. 24–28.
- Коротаева Т. В. Стандарты терапии псориатического артрита // Научно-практическая ревматология. 2009. № 3. С. 29–38.
- Haroon M., Gallagher P., FitzGerald O. Diagnostic delay of more than 6 months contributes to poor radiographic and functional outcome in psoriatic arthritis. Ann Rheum Dis. 2015;74(6):1045–1050. DOI: 10.1136/annrheumdis-2013-204858.
Темы
Артрит, Суставы, Боли, Лечение без операции Дата публикации: 04.11.2020 Дата обновления: 14.12.2020
Оценка читателей
Рейтинг: 5 / 5 (1)
Рецепты эффективных народных лекарств
В домашней терапии псориатического артрита преимущественно применяются такие широко известные, надежные и эффективные народные средства, как корень сельдерея, почки березы и сирени, болотный сабельник и мокрица.
Настойка из почек сирени
Настойка из почек сирени обладает сильно выраженными обезболивающими и противовоспалительными свойствами.
Для ее приготовления следует собирать сырье в экологически чистой местности ранней весной.
Два стакана почек сирени необходимо залить медицинским спиртом или качественной водкой в количестве 500 мл.
На протяжении двух недель выстаивать в темном месте и время от времени интенсивно взбалтывать. Готовое средство тщательно процедить и применять для растирания пораженных участков.
Настой корней сельдерея
Корню сельдерея справедливо отводится одна из ведущих ролей в народном лечении псориатического артрита. Для приготовления эффективного целебного настоя, нужно одну столовую ложку тщательно промытого и измельченного сельдерея залить двумя стаканами крутого кипятка и поставить в сухое затемненное место. Настаиваться средство должно 4 часа. После этого его следует процедить через ситечко или марлю и перелить в емкость из темного стекла. Принимают по 2 ст.л. настоя перед принятием пищи, дважды в день на протяжении двух недель. Для вкуса и усиления полезного эффекта можно добавлять немного меда.
Отвар из почек березы
Березовые почки богаты аскорбиновой кислотой, жирными кислотами, виноградным сахаром, дубильными веществами, фитонцидами и другими компонентами, обеспечивающими быстрейшее заживление покровов кожи.
Две столовые ложки почек нужно залить двумя стаканами кипятка и настаивать на протяжении одного часа.
Очень удобно для этих целей использовать термос. Готовый отвар необходимо выпить в течение одного дня, разделив на четыре равные части.
Мазь из болотного сабельника
Болотный сабельник является еще одним известным растением, которое применяется при заболеваниях суставов благодаря разогревающему, обезболивающему и ранозаживляющему эффекту.
На его основе легко готовится мазь для лечения псориатического артрита.
Для этого потребуется:
- 1 тюбик или баночка любого гипоаллергенного крема, можно детского;
- 3 капли витамина Е;
- 1 ч.л. меда;
- 1 ч.л. спиртового раствора красного перца.
Ингредиенты тщательно размешать до однородного состояния и наносить на пораженные участки тела 2 раза в день. Хранить это средство необходимо в холодильнике.
Компресс из травы мокрицы
Трава мокрица ― уникальное растительное средство, богатое витаминами С, Е и К, а также цинком, магнием, железом, органическими кислотами, эфирными маслами, липидами и дубильными веществами. При псориатическом артрите из этого растения делают компрессы, способные снимать боль и заживлять поражения.
Свежую траву необходимо распарить и завернуть в марлю, а затем полученный компресс наложить на пораженный участок тела на 20-30 минут.
Обертывания
Для обертываний при псориатическом артрите рекомендуется использовать свежие целые листья капусты и мать-и-мачехи.
Их наносят на чистую поверхность кожи, предварительно распарив и промазав небольшим количеством меда.
Также эффективны обертывания из листьев сирени.
В распаренном состоянии их нужно прикладывать к больным суставам, закреплять бинтом и утеплять полотенцем. Лечебный эффект наступит через две недели.
Лечебные ванны
Значительный лечебный эффект обеспечивают ванны на основе хвойных растений. Для этого необходимо несколько еловых или сосновых веточек залить кастрюлей кипятка, настоять в течение 15-20 минут и вылить в ванну с теплой водой. Делать процедуру рекомендуется не дольше получаса. Для максимального лечебного эффекта требуется 7-8 ванн, между которыми нужен трехдневный перерыв.
Аналогичные ванны можно делать с чередой и ромашкой.