Эндопротез тазобедренного сустава- строение и материал
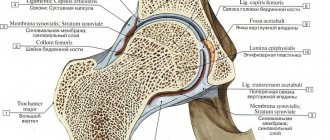
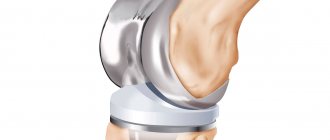
Строение тотального эндопротеза тазобедренного сустава-чашка (вертлужная впадина)с вкладышем, ножка и заменитель головки © Implantcast Насколько важен материал и форма эндопротеза при тотальном эндопротезировании тазобедренного сустава?
Эндопротез тазобедренного сустава состоит из четырех компонентов:
- чашки (вертлужного компонента)
- закрепленного внутри вкладыша
- ножки
- головки тазобедренного сустава
Существует большое количество моделей эндопротезов тазобедренного сустава, т.к. идеальной модели нет. У каждой модели есть свои преимущества и недостатки. Для пациента важно, чтобы опытный врач индивидуально для каждого пациента подобрал модель. Стоимость и качество эндопротезов известных производителей является примерно одинаковым, но каждый врач после многих лет работы имеет свои предпочтения. Даже самая дорогая модель, если она будет установлена непрофессионально, стоять не будет, начнет расшатываться. Самое важное для пациента- это удостовериться в профессионализме врача. В «Центре эндопротезирования Gelenk-Klinik» работают только высококлассные специалисты, проводящие более 100 операций по эндопротезированию в год.
В чём особенности операции?
Тазобедренный сустав – очень нагруженный и в то же время очень подвижный – движения в нём возможны в абсолютно разных плоскостях, что обеспечивается его шаровидной формой. Он окружён очень мощными мышцами, которые обеспечивают поддержание вертикального положения тела при ходьбе.
Целью замены ТБС является:
- избавление от боли и контрактуры (ограниченности движений);
- восстановление способности бедра к несению нагрузки веса тела и к движениям;
- восстановление равенства длины ног;
- обеспечить долгое хорошее функционирование бедра.
Успех эндопротезирования обеспечивается конструкцией и качеством изготовления эндопротеза, применением наиболее долговечных материалов.
А также оптимальной методикой операции, при которой происходит минимальное травмирование окружающих сустав мышечных и сухожильных тканей.
Эндопротезы ТБС достаточно разнообразны. Это обусловлено большой анатомической вариабельностью строения сустава и разнообразными формами его поражения. Правильный выбор подходящего эндопротеза – одна из важнейших составляющих достижения хорошего результата операции.
Чашка эндопротеза (вертлужный компонент)
Вкладыши эндопротеза тазобедренного сустава из керамики, полиэтилена, металла со специальным титановым покрытием золотого цвета © Implantcast
Чашка бесцементного эндопротеза состоит всегда из двух компонентов:
- внешний металлический корпус
- закрепленный внутри вкладыш
Вкладыш может быть изготовлен из керамики, пластика (полиэтилена) или металла
Модель, требующая цементирования, используется в ортопедической Gelenk-Klinik редко. Это, как правило, цельная система из пластика (например, полиэтилен / полиэтилена с или без наплавленного металла сетевой структуры).
Стоимость и состав программ госпитализации
| программы | |||
| госпитализация | бесплатно | бесплатно | 1 200-3 000 руб. в день |
| операция | бесплатно | бесплатно | от 60 000 руб. |
| анестезиологическое обеспечение | бесплатно | бесплатно | 20 000-30 000 руб. |
| эндопротез | бесплатно | бесплатно или самостоятельная оплата | от 60 000 руб. зависит от типа протеза |
| медикаментозное обеспечение | бесплатно | бесплатно | от 15 000 руб. |
| необходимость ожидания | от 2 недель до нескольких месяцев | от 2 недель до нескольких месяцев | не более 1-2 недель |
| многоместная палата | бесплатно | бесплатно | 1 200 руб. в день |
| одноместная палата | 900 руб. в сутки | 900 руб. в сутки | 3 000 руб. в день |
| итоговая стоимость (при размещении в многоместной палате) | бесплатно | бесплатно оплачивается ТОЛЬКО эндопротез | от 180 000 руб. |
| подробности смотрите здесь | |||
Головка бедренной кости эндопротеза
Головка бедренной кости эндопротеза насаживается на верхний конус ножки эндопротеза и скользит в чашке (вертлужной впадине).
Ножка бесцементного эндопротеза тазобедренного сустава © Implantcast
Такая скользящая пара трения
может состоять из различных материалов с различной твердостью и текстурой поверхности. Сегодня наиболее часто используются комбинации керамики с пластиком, металла с пластиком и металл c металлом.
Отличие их состоит в склонности к стиранию и реакцией на внезапные пиковые нагрузки.
Результат операции
Эндопротезирование позволяет восстановить функцию бедра, а, следовательно, и всей ноги. Происходит возврат к полноценной активной жизни:
- прекращается боль;
- исчезает хромота;
- длина ног становится одинаковой;
- вновь становятся возможными свободные и безболезненные движения;
- восстанавливается повседневная и даже спортивная активность,
Современная малотравматичная методика выполнения операции, обеспечивающая сохранность всех мышц, а также применение высококачественных долговечных эндопротезов обеспечивает отличный результат и полностью избавляет от боли и затруднений при движениях.
Применяемые методы анестезии делает операцию безболезненной и безопасной, а современные средства реабилитации обеспечивает быстрое и полное восстановление функции оперированной ноги.
Возврат к обычной активности и работе возможен уже через 1,5-2 месяца после операции.
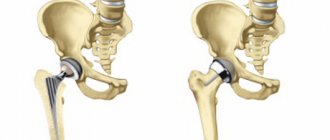
Бесцементная фиксация эндопротеза
При бесцементной фиксации все части эндопротеза находятся непосредственно в контакте с костью. Поэтому поверхности протеза имеют специальное покрытие и обработаны таким образом, что эндопротез вростает в кость. Этот процесс называется «Остеоинтеграция». В качестве покрытия эндопротеза применяются специальные заменители кости, такие как гидроксиапатит и различные титановые сплавы. Все компоненты эндопротеза прессуются в кость по так называемой технике ‘Press-fit-Technik’.
Этот процесс требует определенной подготовки поверхностей кости, соприкасающихся с эндопротезом.
- Для установки ножки эндопротеза костномозговая полость бедренной кости вырезается специальными фрезами по форме эндопротеза. После этого ножка протеза впрессовывается в заранее подготовленную полость, что дает возможность быстро нагружать ногу после операции.
- При установки чашки часто используются так называемая ‘Press-fit’ чашка. Она вбивается и как бы застряет в кости, т.к. по своей конструкции имеет большие размеры, чем соответствующее впадина. Винтовые чашки с самонарезающейся наружной резьбой, который вкручиваются в кость, в Gelenk-Klinik не применяются.
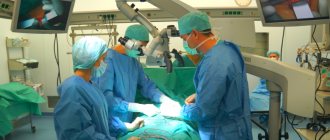
Как выполняется операция?
Эндопротезирование сустава – это высокотехнологичная операция, которая требует от оперирующего хирурга высокой квалификации и серьезного опыта.
Операция состоит из нескольких этапов.
Доступ
Технически операция состоит из нескольких этапов. Вначале выполняется так называемый «доступ» к суставу – это совокупность хирургических методов, таких как рассечение и разведение тканей конечности, делающих ТБС доступным для последующих действий.
Доступ является не менее важным этапом операции, чем последующие. От особенностей доступа зависит объем кровопотери, степень сохранности мышц и связочных структур, в дальнейшем это влияет на качество реабилитации.
Современные методики доступа позволяют минимизировать травматизацию мышц и прочих тканей – это обеспечивает быстрое и полноценное восстановление двигательных функций.
Удаление изменённых структур сустава
Следующим этапом эндопротезирования некоторые части сустава удаляются особым инструментом и производится подготовка костных структур к установке в них составных частей протеза.
Установка эндопротеза
Компоненты эндопротеза фиксируются к кости. Процесс их установки, пожалуй, наиболее ответственная задача для хирурга, поскольку от точности его действий зависят правильность и долговечность работы эндопротеза. Для установки применяется либо методика фиксации “press-fit”, либо посредством костного цемента.
Ушивание тканей
Завершается операция ушиванием тканей, окружающих сустав, в соответствии с их нормальным анатомическим взаиморасположением. На кожу накладываются швы или специальные скобы.
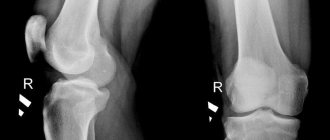
| 05. Рентгенограмма до операции – Диспластический коксартроз III степени. | 06. Рентгенограмма после операции эндопротезирования. |
Цементная фиксация эндопротеза
Костный цемент получают путем смешивания во время операции жидкости и порошка с целью получения быстро затвердевающего пластика, который соединяет поверхность кости с компонентами протеза. В последние десятилетия этот метод цементирования значительно улучшился. До сих пор костный цемент был самым слабым звеном в цепи передачи энергии «протез-цемент-кость». Сегодня мы используем все технические возможности для оптимизации процесса и применяем «Вакуумный метод цементирования».
Цементная фиксация эндопротеза тазобедренного сустава© Implantcast
Смешивание цемента осуществляется в специальном сосуде в вакууме, для чего используется специальный насос. Это уменьшает количество воздушных карманов в цементе в процессе затвердения и, следовательно, повышает прочность отвержденного костного цемента.
Перед нанесением костного цемента кость очищается с помощью импульсного лаважа. Он представляет собой орошающий насос, который под небольшим давлением постоянно впрыскивает воду в колпачок с крышкой. Из этого колпачка одновременно происходит откачивание воды с помощью отсоса. Загрязняющие вещества, такие как остатки крови, костные фрагменты и жировые фракции удаляются. Это позволяет улучшить контакт между поверхностью кости и поверхностью эндопротеза.
Кроме того, при цементировании ножки костномозговая полость бедренной закрывается снизу, поэтому цемент может быть введен под давлением без дополнительного попадания воздуха в подготовленную полость. Это достигается с помощью специального отсасывающего аппарата для удаления компонентов крови и воздуха из операционного поля.
Послеоперационный период
После операции, как правило, в течение от 12 до 24 часов показано пребывание в специализированной палате послеоперационного наблюдения. Далее – возвращение в обычную палату. В течение нескольких дней вслед за этим проводятся необходимая медикаментозная терапия, а главное, — комплекс реабилитационных процедур.
Нет никакой необходимости в долгом постельном режиме. Активизация начинается в первый же день.
Период ограничений непродолжителен и сами ограничения не настолько обременительны – достаточно на время (5-6 недель) исключить некоторые движения в суставе и ограничить нагрузку на ногу при вставании и ходьбе.
Всё это достигается без особого труда и без чувства дискомфорта.
Современный подход к реабилитации гарантирует полное восстановление функции сустава в течение небольшого срока.
Здесь можно во всех подробностях ознакомиться с методикой реабилитации после операции. Если вам предстоит операция, скачайте себе эту полезную брошюру заранее.
Выписка из стационара происходит, как правило, через 5-7 дней. Снятие швов – на 12-14-й день.
Соблюдение всех условий и рекомендаций специалиста, качественно выполненная операция и ответственное отношение к реабилитационному периоду способны полностью восстановить функции сустава, вернуть вам свободу движения и возможность вести полноценную жизнь.
Предрасполагающие факторы
ДО БЕРЕМЕННОСТИ:
Гинекологические и другие болезни будущей матери
(аномалия матки, миома, анемия, ревматическая болезнь);
Неправильное питание и нездоровый образ жизни будущей матери
Неблагоприятная экология
Наследственность по дисплазии.
ВО ВРЕМЯ БЕРЕМЕННОСТИ:
Патологическое течение беременности
(маловодие, угроза выкидыша, токсикозы, прием медикаментов,)
Острые вирусные и другие инфекции (
ОРВИ, грипп, сифилис, др.), особенно с 10 по 15 неделю беременности.
В РОДАХ:
Первые либо трудные роды
Особенности плода
(крупный размер, поперечное положение, ягодичное предлежание, многоплодная беременность)
ПОСЛЕ РОДОВ:
Тугое пеленание
Чем опасен лишний вес
В старшей возрастной группе индекс массы тела часто превышает норму, что впоследствии может помешать приживлению импланта. Кроме того, именно на фоне предожирения или ожирения первой/второй степени в организме развиваются различные патологические процессы, мешающие нормальному течению операции. У таких пациентов зачастую уже есть остеопороз и хрупкость костных тканей, неполадки с сердцем (аритмия или тахикардия), сопутствующие воспалительные процессы.
Прежде чем отправляться на эндопротезирование, лучше сбросить лишние килограммы
| На главную |
(Новости лучевой диагностики 1998 2: 19-21)
Читайте статью о рентгенодиагностике
ацетабулярной дисплазии в номере 1 за 1998 год.
Ультразвуковая диагностика дисплазии тазобедренных суставов.
Улезко Е. А., Бучель Ю. Ю., Фень Е. П.
7-я клиническая больница, городской консультативно-диагностический центр для детей, г. Минск.
Раннее выявление детей с врожденной дисплазией и врожденным вывихом бедра является важной задачей современной ортопедии. Ведь начало лечения данной патологии до 3-х месяцев у 97% детей приводит к отличным и хорошим результатам [1]. Однако, общепринятая рентгенологическая методика диагностики все же не позволяет в полном объеме оценить состояние сустава у ребенка первых трех месяцев жизни.
В последнее время в детской ортопедии у детей первого года жизни начинает широко применяться ультразвуковое исследование тазобедренных суставов, которое позволяет без применения рентгенологических методов решить вопрос о наличии дисплазии, подвывиха или вывиха. Даный метод исключает вредное лучевое воздействие, в том числе гонадную дозу, получаемую при рентгенологическом исследовании тазобедренных суставов. Ультразвуковое исследование позволяет оценить хрящевые структуры, которыми в основном и представлен тазобедренный сустав у детей первых месяцев жизни, а также мышечные и соединительно-тканные компоненты. Метод неинвазивен, возможно его многократное использование и применение функциональных проб [2].
Головка бедренной кости у детей первых месяцев жизни состоит из хрящевой ткани. Ядро окостенения головки бедра чаще появляется на 3-5 месяце. Ультразвуковое исследование позволяет обнаружить ядро окостенения на несколько недель раньше, чем рентгенологическое. Хрящевая часть головки бедра слабо отражает ультразвуковые волны, обеспечивая окно для исследования вертлужной впадины.
Вертлужная впадина состоит из неоссифицированного хряща, который визуализируется в виде зоны пониженной эхогенности, ограниченной краями подвздошной и седалищной костей.
Labrum состоит из гиалинового хряща пониженной эхоплотности и небольшого количества фибринознохрящевой ткани более высокой эхогенности.
По мере роста ребенка костные края вертлужной впадины и проксимальная часть бедра препятствуют проникновению ультразвука и визуализируются как структуры высокой эхогенности. Иногда в полости сустава обнаруживается воздух в виде непостоянных пятен высокой эхогенности, исчезающих при движении конечности, что расценивается как нормальное явление.
Методика ультразвукового исследования тазобедренных суставов, ультразвуковая классификация их врожденной патологии впервые разработаны австрийским врачом Graf в 1984 году и в настоящее время является общепризнанной [3,4].
Ультразвуковое исследование тазобедренных суставов проводится линейным датчиком 5,0 или 7,5 МГц. Ребенок укладывается на бок, нога согнута под углом 20-30о в тазобедренном суставе, что позволяет получить лучший косой срез. Исследование рекомендуется проводить в специальной укладке, которую нетрудно самостоятельно изготовить из поролона или одеяла (Рис. 1
). Поскольку у новорожденных поясничный лордоз отсутствует, оптимальный скан может быть получен при положении плоскости сканирования (датчика) параллельно поясничному отделу позвоночника. Изображение сустава необходимо получить как можно ближе к средней линии сустава. Датчик устанавливается в проекции большого вертела. Вначале исследования может быть полезным перемещение датчика вдоль проксимального отдела бедра, которое визуализируется на поперечном скане в виде серпа высокой эхогенности. Перемещение датчика кзади позволяет получить изображение срединного среза головки бедра, имеющей форму шаровидного образования пониженной эхогенности. Необходимо сделать по крайней мере две качественные сканограммы каждого сустава для дальнейшего сравнения.
| Рис. 1. Положение ребенка во время исследования. Укладка. |
Показаниями к проведению ультразвукового исследования являются: симптомы “щелчка“ и “соскальзывания“ в первую неделю жизни; ограничение отведения бедра; асимметрия ягодичных складок; укорочение ноги; нарушение ротации бедра; рождение в ягодичном предлежании; повышение мышечного тонуса в нижних конечностях; наличие патологии тазобедренных суставов у близких родственников.
В норме (Рис. 2
) головка сустава центрирована в ацетабулярной впадине. Костная часть крыши визуализируется практически горизонтально, хрящевая часть (лимбус) определяется в виде гиперэхогенной полоски, накрывающей головку сустава. Основная линия проводится по краю подвздошной кости, параллельно ей, через центр ацетабулярной впадины. Линия костной крыши проходит через костный выступ и у-образный хрящ и образует угол альфа. Линия хрящевой крыши проводится через костный выступ по основанию лимбуса и образует угол бетта (
Рис. 3
).
| |||||||||||||||||||||||||||||||||||||||||||||||||
Как проводится УЗИ суставов ребенка?
Ребенок лежит на кушетке, а специалист по диагностике деликатно водит в области паха датчиком УЗ-аппарата. В процессе УЗИ выполняется осмотр обоих тазобедренных суставов вкупе с прилегающими костными и мягкоткаными образованиями. Для этого врач поворачивает ребенка со спины то на правый, то на левый бок. В УЗ-аппарате полученные ультразвуковые импульсы преобразуются в электрические и в виде изображения выводятся на монитор. Кроме того, используемый в нашем Центре современный японский аппарат для ультразвуковой диагностики наряду с УЗИ позволяет провести и допплерометрию – дуплексное (двойное) исследование кровотока в артерии, огибающей головку бедра. Это дает врачу дополнительную информацию и позволяет назначить оптимальный курс лечения. Процедура проходит быстро и комфортно для ребенка.
Для каждого детского возраста характерны свои нормы и эхографические особенности УЗИ тазобедренных суставов, причем эти нормы коренным образом отличаются от взрослых показателей. Врачи нашего Центра Здоровья Ребенка обладают всем необходимым оборудованием, а также опытом, знаниями, позволяющими учесть все тонкости проведения и интерпретации детского УЗИ, благодаря чему они всегда смогут подобрать малышу самую эффективную терапию. Ваша задача – своевременно прийти с ребенком на осмотр!
Полезное!
|