Сцинтиграфия – это усовершенствованный метод визуализации, используемый для оценки определенных аномалий скелета. Он использует радиоактивные индикаторы, которые позволяют идентифицировать изменения в метаболизме костей, прежде чем они станут видимыми на рентгенограммах – например, для выявления переломов костных структур.
Процедура может идентифицировать проблемы в любой части скелета, но особенно полезна в тех областях, где клиническое обследование, включая диагностическую анальгезию, часто затруднено, например, таз и спина.
Показания к остеосцинтиграфии
Какой врач назначает процедуру и для чего
Сцинтиграфия костей скелета проводится для выявления разнообразных патологических процессов в костной ткани.
Направление на процедуру обычно выписывает врач-ревматолог в следующих случаях:
- установление причины длительной болезненности в костях;
- уточнение результата рентгенологического обследования при переломах;
- определение степени сложности переломов (обнаружение осколков в мягких тканях);
- выявление нарушений костного метаболизма (обмена веществ) – очаги некроза, болезнь Педжета;
- диагностика остеомиелита (у взрослых), рахита (у детей);
- подозрение на рак костей или присутствие в них метастазов;
- мониторинг эффективности лечения злокачественных заболеваний костного скелета.
Показания
Основное преимущество сцинтиграфии – раннее выявление заболеваний. Благодаря этому методу стало возможным найти проблему до проявления клинических признаков и избежать серьезных последствий для здоровья.
Основные показания к проведению остеосцинтиграфии:
- хроническая боль, причину которой не удалось выявить после проведения других обследований;
- сложные и мелкие травмы костей, которые трудно диагностировать при помощи рентгеновских снимков;
- воспалительные поражения костно-суставного аппарата (ревматоидный артрит, серонегативные спондилоартропатии, остеомиелит и другие);
- подозрение на метастатическое поражение костей (часто при раке предстательной железы у мужчин, раке молочных желез у женщин, лимфоме);
- контроль эффективности полихимиотерапии и лучевого лечения при онкологии;
- первичные опухоли костей (остеосаркома Юинга, миеломная болезнь);
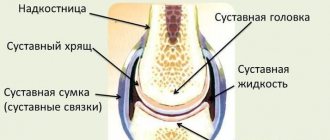
- определение воспаления в области суставных протезов.
Показания для трехфазной сцинтиграфии:
- травмы;
- оценка состояния костного трансплантата;
- воспалительные заболевания костно-суставной системы.
Противопоказания
В связи с использованием РФП специалисты не рекомендуют проводить остеосцинтиграфию:
- беременным – в плановом порядке процедуру не назначают, только по экстренным показаниям;
- кормящим женщинам – на время выведения РФП из организма (2-3 суток) ребенка грудным молоком кормить нельзя. Радионуклиды попадают в секрет молочных желез, такое молоко нужно сцеживать, не давая его малышу;
- склонность к аллергическим реакциям – об этом необходимо предупредить врача еще до обследования, т. к. на РФП может развиться аллергия различной степени тяжести;
- диагностические процедуры с барием – прохождение, например, рентгена желудка с бариевой взвесью за сутки до остеосцинтиграфии может существенно повлиять на качество изображения.
Побочные эффекты остеосцинтиграфии
Сканирование костей предполагает использование радиофармпрепарата, чаще всего — технеция −99m, который вводится в кровь. Уровень излучения радиоактивного индикатора очень низкий, намного ниже, чем при компьютерной томографии. Радиофармпрепарат быстро выводится из организма: через 1-2 дня он полностью покидает тело. Поэтому побочные эффекты, связанные с радиацией, отсутствуют.
Существует небольшой риск возникновения нежелательной реакции, вызванной технецием-99m. После введения препарата у пациента может наблюдаться:
- болезненность или покраснение в месте инъекции;
- ощущение странного привкуса во рту;
- боль или дискомфорт в груди;
- учащенное сердцебиение;
- изменение восприятия запахов.
Эти побочные эффекты встречаются лишь у 1% пациентов. В большинстве случаев они вскоре проходят самостоятельно без лечения.
Методика проведения
РФП вводится внутривенно. После инъекции пациента отпускают на 3 часа домой или просят подождать на территории медицинского центра. За это время желательно выпить 1-1,5 литра воды, чтобы ускорить выведение радионуклидов, которые не поглотились костной тканью. Непосредственно перед процедурой нужно опорожнить мочевой пузырь.
Остеосцинтиграфия выполняется в положении сидя или лежа. Пациенту необходимо соблюдать полную неподвижность, запрещается разговаривать в течение всего времени процедуры (от 30 минут до 1 часа). Медперсонал диагностического кабинета находится в смежном помещении, откуда наблюдает за процессом и состоянием обследуемого через специальное окошко.
Гамма-камера, с помощью которой производится сканирование, представляет собой большой (50см в диаметре) кристалл, который улавливает и регистрирует излучение сразу по всей поверхности тела больного. Полученные данные обрабатываются специальной программой и выводятся на монитор компьютера рентгенолога.
Где делают сцинтиграфию
Проходить сцинтиграфию лучше в медицинском центре, который специализируется в области радиодиагностики.
3.Как проводится обследование?
Сцинтиграфия скелета проводится специалистом по ядерной медицине и расшифровывается им или радиологом.
Перед остеосцинтиграфией необходимо снять все ювелирные украшения и раздеться.
В вену на руке вводится специальное вещество, которое позволяет костям проявляться на снимках. Веществу требуется от 2 до 5 часов, чтобы добраться до костей. В это время вас попросят выпить несколько стаканов воды, чтобы вывести вещество. Непосредственно перед снимками вам нужно будет опустошить свой мочевой пузырь.
Для того, чтобы сделать снимки, вас попросят лечь на стол. Специальная камера сканирует ваши кости. Камера не излучает радиации.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Результаты
Фото: ЗАО «Фарм-синтез»
Заключение врач-рентгенолог выдает на следующие сутки после обследования.
На снимках визуализируется скелет человека целиком. Это очень важно для выявления метастазов, которые чаще располагаются в костях черепа, ребрах и позвоночнике.
Остеосцинтиграфия дает возможность определить точную локализацию очага (в костях или в мягких тканях), а также отличить злокачественное образование от доброкачественного или другого патологического процесса (воспаления, инфицирования, механического повреждения).
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Безопасность ОСГ
После остеосцинтиграфии рекомендуется принять теплый душ с использованием мыла или геля, вымыть голову с шампунем, одежду, в которой проходили процедуру, постирать.
Ватные шарики после инъекции РФП, бинты или лейкопластыри (если использовались) надо утилизировать в урны для радиоактивных отходов, размещенные в клинике. Домой опасные медицинские отходы приносить нельзя.
Также для ускорения процесса выведения РФП из организма необходимо пить больше жидкости. На сутки после обследования желательно исключить или максимально ограничить контакты с беременными женщинами или маленькими детьми.
Остеосцинтиграфия – это единственный высокоинформативный метод диагностики злокачественных заболеваний костной ткани, абсолютно безболезненный и безопасный для пациента. Минимальная лучевая нагрузка позволяет проводить обследование ежемесячно. В сравнении с традиционной рентгенографией доза облучения при сцинтиграфии костей скелета, выполняемой на современной аппаратуре, в десятки раз меньше.
Что такое сканирование кости
Скелетная сцинтиграфия – это особый тип диагностики, в которой используется небольшое количество радиоактивного материала для оценки тяжести различных заболеваний и состояний костей, включая переломы, инфекции и рак.
Содержание:
- Что такое сканирование кости
- Показания и противопоказания к проведению процедуры
- Подготовка к сцинтиграфии костей
- Алгоритм проведения процедуры
- Безопасность проведения диагностики
Диагностическая процедура неинвазивная и, за исключением внутривенных инъекций, обычно безболезненная. Устройство использует радиоактивные материалы, сочетаемые с костной тканью (тропные), называемые радиофармацевтиками или радиоизотопами. За счет них и осуществляется визуализация костей, основываясь на внедрении их в организм пациента и последующим наблюдением за их распространением и взаимодействием со средой. Скелет становится виден на специальном приборе посредством захвата гамма-излучения изотопов, включённых в состав препарата.
Радиоактивная энергия обнаруживается специальной камерой или устройством формирования изображения, которое создает снимок костей, называемых сцинтиграммы. Аномалия кости отображается на снимке в виде затемнения.
Поскольку процедура способна изображать функции организма на молекулярном уровне, она дает возможность идентифицировать болезнь на самых ранних стадиях, следовательно, подобрать максимально эффективное лечение.
Фактически, скелетная сцинтиграфия или сканирование костей часто может обнаруживать аномалии костей намного раньше обычного рентгенологического исследования.
Подготовка к процедуре. Критерии оценки результатов
Решение о проведение сцинтиграфии принимает лечащий врач, исходя из того объема информации, полученной в процессе других исследований пациента. Сама процедура осуществляется в несколько этапов, каждый из которых требует соблюдения четкой последовательности. Начало процедуры предусматривает введение в организм пациента специального препарата, в состав которого входят специальные индикаторы, представляющие собой радиоактивные элементы. Через определенный промежуток времени, в зависимости от типа исследования, осуществляется ядерное сканирование пациента при помощи специального оборудования. Сцинтиграфия костей
в ряде случаев осуществляется при помощи радиоактивного стронция, вводимого в организм пациентов. Реже в качестве основного компонента индикаторов, используется изотоп технеция. Время проведения сканирования составляет 40-50 минут, в зависимости от зоны сканирования и качества полученных снимков. При недостаточной резкости снимков, сканирование повторяется один, два раза.
Оценивая сцинтиграфию костей
, следует отметить критерии оценки результатов диагностики проводимой данным способом. Результаты сканирования оцениваются следующим образом:
- сравнение количества импульсов костных тканей на фоне общей активности индикатора;
- сравнение числа импульсов в зоне поражения, с поведением здоровых тканей;
- оценка количества метастаз.
Переходя к самой процедуре сцинтиграфии, медики тщательно выясняют состояние пациента на имеющиеся аллергические реакции организма на определенные медицинские препараты. В целом, проведение сцинтиграфии костей безопасно для пациента и не оказывает на организм исследуемого негативного влияния. Имеет значение и высокая скорость выведения радиоактивных элементов из организма.
Результаты исследований передаются лечащему врачу для последующего тщательного анализа состояния пациента, стадии развития патологии с целью выбора последующего лечения пациента. При нормальном состоянии пациента, радиоактивный индикатор равномерно распространяется в костных тканях, не выявляя при этом никакой видимой активности. Каждая область человеческого организма содержит определенное количество индикатора. В результате наличия патологических изменений, в качестве реакции, концентрация радиоактивных изотопов в тканях либо уменьшается, либо увеличивается. Скопление радиоактивного индикатора в определенной области точно указывает очаг патологии или воспаления. Рассматривая снимок, количество и выразительность пятен, можно определить наличие переломов, злокачественную опухоль, остеомиелит, другие болезни опорно-двигательного аппарата.
В ряде случаев, наоборот, недостаток количества радиоактивного вещества, указывает на наличие раковой опухоли определенного вида, нарушения в системе кровообращения организма. Сцинтиграфия
костей
представляет собой точный метод диагностики, однако на точность полученных данных могут оказывать негативное влияние следующие факторы:
- наличие в организме пациента в высокой концентрации компонентов бария и висмута, элементов искажающих качество изображения;
- состояние пациента, не позволяющее находится в одной позе длительный промежуток времени;
- наполненный мочевой пузырь, затрудняющий исследования костей области таза.
Фактором, препятствующим проведение сцинтиграфии, может стать беременность. Опасность воздействия радиоактивных элементов на плод исключают возможность использовать для диагностики данную методику. Оценивая возможности данной методики, следует помнить и о некоторых существенных недостатках данного метода. Особо внимание следует уделить тому факту, что само сканирование не осуществляет разделение тканей на нормальные и на пораженные участки. Результаты, полученные в ходе исследований и в процессе анализа, интерпретируются одновременно с имеющимися симптомами заболевания, результатами других исследований, на основе личных наблюдений медиков и жалоб пациента.
В современной медицине сцинтиграфия костей
осуществляется при проведении комплексной диагностики, наряду с традиционными способами диагностирования. Данные, полученные в процессе исследования, подтверждают или отрицают информацию, полученную в результате рентгенологического исследования, применения МРТ и КТ, целого ряда анализов крови и материала на биопсию. Учитывая специфику многих онкологических заболеваний, следует признать, что
сцинтиграфия костей
в ряде случаев не позволяет идентифицировать наличие патологии, поэтому не эффективна в качестве метода исследования.
4.Каковы риски и что может помешать обследованию?
Каковы риски остеосцинтиграфии?
Аллергические реакции на радиоактивное вещество очень редки. Ваш организм избавится от него в течении дня через мочу и кал. Доза радиоактивного излучения, получаемого при сцинтиграфии скелета крайне мала, поэтому не имеет риска.
Что может помешать остеосцинтиграфии?
Сцинтиграфии скелета могут помешать:
- Беременность;
- Барий у вас в организме;
- Невозможность сохранять спокойное положение;
- Полный мочевой пузырь.
Проведение сканирования
Пациенту вводится раствор с радиомаркерами, затем обследуемый укладывается на аппаратный стол. Жидкость разливается по всему организму и задерживается в костных тканях всего на несколько часов. Пока этот процесс происходит, пациенту нужно выпить около литра воды, затем вновь лечь. После распространения раствора делаются снимки гамма-камерой. Длительность сканирования – около 60 минут. В этот период пациенту нельзя шевелиться.
В зависимости от предполагаемой патологии, выбирается один из способов ОСГ:
- Трехфазная съемка (в основном используется при костных воспалениях и контролем за имплантатами).
- Полное сканирование скелета (Whole) делается для выявления месторасположения и разрастания метастазов, контроля за состоянием пациента во время ремиссии.
- Проекционно-прицельные снимки делаются, если нужно получить дополнительные данные об определенных участках.
- Однофотонная эмиссионная КТ (или ОФЕКТ) (в основном выполняется в качестве дополнительного обследования при больших областях поражения костей).
После обследования необходимо сразу переодеться в другую одежду. Поэтому с собой на обследование лучше всего взять вещи, которые не жалко выкинуть. Даже очень тщательная стирка не даст 100-процентной гарантии, что радиация с одежды потом будет полностью удалена. Вещи, которые использовались во время сканирования, остаются в кабинете. Такая одежда сдается в специальные контейнеры для отходов.
После обследования необходимо ежедневно употреблять много жидкости – негазированной воды, компотов, слабосладкого морса или отвара шиповника. Это способствует быстрейшему выведению из организма радиационных нуклидов. Сразу по приходу домой пациент должен тщательно вымыться. Усиленная гигиена продолжается еще с неделю. В первые сутки после обследования нельзя контактировать с женщинами, вынашивающими ребенка и детьми.