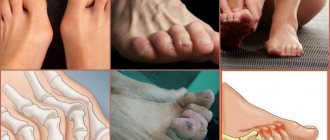
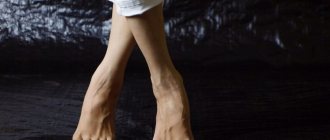
«Шишки» на ногах нужно лечить!
Вальгусная деформация стопы Hallux Valgus – это отклонение наружу большого (первого) пальца стопы. Деформация развивается при плоскостопии 2-3 степени. При этом происходит отклонение первой плюсневой кости стопы, ее головка выступает под кожей в виде шишки.
С течением времени отклонение пальца кнаружи увеличивается, и он приближается к соседнему пальцу. Вальгусное искривление сопровождается развитием артроза сустава и характеризуется болью, которая усиливается при ходьбе. В деформированном суставе развиваются воспалительные и дистрофические процессы. В последующем нарушаются движения в стопе и во всей нижней конечности. Со временем вторичные патологические изменения развиваются в позвоночнике и в тазобедренных суставах.
Причины вальгусной деформации пальцев стопы
Патология чаще всего отмечается у женщин среднего возраста, и ее связывают с ношением узкой тесной обуви на каблуках. Однако неправильно подобранная обувь – это лишь одна из причин. У женщин более слабые связки и мышцы, чем у мужчин, и потому у них вальгусная деформация возникает чаще. Есть несколько факторов, которые предрасполагают к вальгусной деформации:
- Ожирение;
- Поперечное плоскостопие;
- Остеопороз;
- Обменные нарушения, сопровождающиеся дефицитом кальция;
- Наследственность;
- Перенесенные травмы стопы и голеностопного сустава;
- Род занятий, связанный с длительным пребыванием на ногах.
Если палец уже начал отклоняться, есть вероятность, что деформация будет прогрессировать. С помощью лечения в клинике можно избавиться от этого косметического дефекта и предупредить связанные с ним осложнения.
Что нужно знать о коррекции своих стоп
Следующую информацию стоит принять к сведению:
1
. Операция на стопах подразумевает коррекцию уже существующих деформаций, предрасположенность к которым остается;
2
. Госпитализация – после предварительного обследования (в поликлинике);
3
. Анестезия – по усмотрению анестезиолога, в большинстве случаев, спинальная (плюс сон);
4
. В процессе операции необходима фиксация костей с помощью винтов; возможно применение обычных (их удаляют при повторной госпитализации через 3-4 месяца, есть в наличии, предоставляются бесплатно) и внутрикостных специальных (их не удаляют, оплачиваются через банк);
5
. Снятие швов производится через 13-14 дней после проведения операции;
6
. Ни гипса, ни костылей описываемые операции не предполагают (за исключением плосковальгусной стопы).
7
. После операции перевязки производятся по необходимости, однако не чаще чем 2 раза в неделю;
8
. Коммерческие пациенты находятся в стационаре 5-14 дней, некоммерческие – 14-15 дней;
9
. Рекомендуется носить послеоперационной обуви (туфель Барука) 4-6 недель со дня проведения операции;
10
. Оперированную стопу мыть можно не ранее 2х дней после снятия операционных швов. Не смазывайте послеоперационный рубец мазями!;
11
. Через 2 или 3 дня после снятия операционных швов начинается разработка прооперированных пальцев – движения пальцами совершаются с помощью рук и только вверх-вниз!;
12
. После того, как отёк спадет полностью (1,5-3 месяца) будет необходимо изготовить на заказ индивидуальные стельки (супинаторы) — готовые покупать бессмысленно. Носить их нужно постоянно.
13
. Любая, вне зависимости от сложности, операция на стопе влечет некоторые ограничения, которые приходится вводить в повседневную жизнь на месяц-полтора, пока не спадет отёк; в редких случаях отек может держаться 3-4месяца;
14
. Отёк сойдет гораздо быстрее, если вы будете тщательнее следовать предписанному врачом режиму, особенно в первые 2-3 послеоперационные недели. Главное правило – как можно реже опускайте ноги вниз и старайтесь не ходить;
15
. Водить автомобиль можно не ранее чем через 1,5 месяца;
16
. Не рекомендуется выходить на работу ранее, чем через месяц спустя проведения операции (срок зависит от сложности и типа операции);
17
. В некоторых случаях после операции требуется носить дополнительные приспособления – межпальцевый вкладыш, удерживатель 2-3 пальцев и другие;
18
. Носить каблуки 3-4 см можно спустя 3 месяца после проведения операции, высотой 6 см – спустя 6 месяцев; однако стоить помнить, что чем уже носок обуви и выше каблук, тем выше вероятность того, что может произойти рецидив деформации;
19
. Рассасыванию рубцов способствует использование мази «Контрактубекс», однако требуется ее постоянное применение в течение года. За этот же срок рубцы, как правило, уменьшаются в размерах и бледнеют в подавляющем большинстве случаев сами;
20
. За одну операцию иногда бывает невозможно устранить все деформации, нередко требуется выполнение операции в 2-3 этапа;
21
. Если случай не слишком запущен, логичнее прооперировать обе стопы за один раз;
22
. После операции подъем тяжестей, а также лишний вес способствуют развитию плоскостопия и дальнейшему формированию новых деформаций;
23
. Занятия спортом с умеренными нагрузками можно продолжать через 3 месяца после проведения операции; полная физическая активность допускается только по прошествии 6 месяцев;
24
. По статистике осложнения возможны всего в 2% случаев. (Сами осложнения стандартны для хирургических вмешательств);
25
. Стопы первое время будут отекать, после установки пальца в правильное положение размер обуви может увеличиться.
Очень важное замечание — операции на стопах не относятся к косметическим. Задача хирурга — постараться облегчить жизнь людям с деформациями, которые препятствуют ношению обуви, сопровождаются болями. Нужно понимать, что после любого хирургического вмешательства возможны как осложнения, так и рецидивы.
В большинстве случаев что-то можно исправить, улучшить, реже это невозможно. Стопа — очень сложный механизм, который используется беспрерывно в течение жизни (иногда безрассудно — я имею ввиду вредоносную обувь, лишний вес, избыточные физические или спортивные нагрузки), а каждый человек — индивидуален, со своими особенностями анатомии, биомеханики, физиологии, образа жизни и т.д. Именно поэтому не всегда удается получить результат операции, удовлетворяющий и пациента, и хирурга.
Решаясь на операцию, нужно отдавать себе отчет в том, что в результате лечения основные проблемы будут решены, при этом ни о каких гарантиях в хирургии речи быть не может. Не всё в руках врача, есть много объективных, неподвластных хирургу, процессов, на которые повлиять невозможно.
Преимущества диагностики и лечения вальгусной деформации в нашей клинике
- Диагностика
Благодаря современным рентген аппаратам даже небольшие отклонения пальцев стоп отлично видны на рентгенограммах. Чтобы распознать вторичные изменения, мы проводим рентгенологические исследования других отделов опорно-двигательного аппарата – позвоночника, суставов нижних конечностей. - Отсутствие боли
Боли нет ни во время операции, ни после нее. Все хирургические вмешательства проводятся под местной анестезией. В послеоперационном периоде чтобы устранить боль, мы вводим лекарства-анальгетики. Мы используем только современные эффективные и безопасные лекарственные средства. - Восстановление
После операций, проведенных в нашей клинике, восстановление наступает очень быстро. Уже на вторые сутки пациент передвигается без костылей, а спустя две недели может носить нормальную обувь.
Если появилась вальгусная деформация первого пальца, не ждите, когда она увеличится.
Современное оперативное лечение Hallux valgus
Hallux valgus – это болезнь, которая быстро прогрессирует и для многих пациентов заканчивается операцией. Еще совсем недавно такие операции были травматичны и болезненны. Сегодня есть много щадящих радикальных вмешательств, которые быстро возвращают людей к привычному образу жизни.
Когда показано радикальное вмешательство при Халюс вальгус?
- сильно деформированный палец;
- постоянная боль в области первой фаланги;
- воспалительный процесс;
- сформировавшийся артроз или выраженный артрит;
У детей и на начальной стадии болезни консервативная терапия еще может замедлить прогрессирование, но при тяжелом течении только операция может помочь исправить проблему. Хирургическое вмешательство надежно выпрямляет палец, симптомы исчезают, походка становится безболезненной и легкой.
Какие операции применяются при вальгусной деформации?
Сегодня разработано много хирургических модификаций (более 400) эффективных на любой стадии патологии. Методику выбирает врач, учитывая степень деформации, возраст больного, сопутствующие болезни, состояние стопы.
Специалисты делят операции на 3 большие группы:
- задействованы только мягкие ткани;
- затронуты костные структуры;
- сочетанные операции
- Операции на мягких тканях.
Этот вид хирургического вмешательства показан при 1 и 2 стадии болезни. Операции основаны на восстановлении баланса мышц-антагонистов большого пальца стопы. Методики малоинвазивны и проводятся без использования инородных креплений.
- Операции на костных структурах.
- шевронная остеотомия при малых смещениях — иссекают небольшой V-или L-образный фрагмент из кости первого пальца;
- Scarf остеотомия – делают Z-образное иссечение по всей первой плюсневой кости, затем восстанавливается необходимая ось фиксаторами из титана; эти винты пациенты не чувствуют в дальнейшем, поэтому они и не извлекаются, органично вписываясь в конструкцию кости
При более сложной патологии может быть применены:
- артродез – с иссечением суставных поверхностей и фиксацией неподвижного сустава в функционально выгодном положении, обездвиживание практикуется при выраженном артрозе;
- артропластика – сустав заменяется искусственным имплантатом.
- Комбинированные операции
Эти операции сочетают разные модификации и назначаются с учетом особенностей деформации и стопы пациента.
Как проходит операция по избавлению от Hallux valgus?
Вмешательство проходит в условиях ортопедического центра в плановом порядке. После консультации пациента с врачом, подтверждения диагноза с помощью осмотра и рентгенограммы больному назначают дату вмешательства. Во время беседы врачу необходимо рассказать обо всех применяемых лекарствах и о аллергических проявлениях. Перед операцией надо избегать посещения бани и сауны.
План операции разрабатывается под конкретного пациента, с учетом особенностей его болезни и его организма. Не стоит оперировать две ноги одновременно. Как правило, используется местная или проводниковая анестезия. Через два прокола удаляется костный нарост. Подпиливание кости осуществляется микрофрезами под рентгенконтролем. Щадящая операция проходит от 30 до 60 минут, риск осложнений сведен к минимуму. После операции рана зашивается и начинается восстановительный период.
Реабилитационный период
В первый день после хирургического вмешательства показан строгий постельный режим. Через сутки пациент уже может аккуратно становиться на прооперированную ногу. Современные методы оперативного вмешательства позволяют не прибегать в восстановительном периоде к помощи костылей, к гипсовым лонгетам, но несколько недель надо бинтовать голень и стопу для профилактики сильных отеков.
Через неделю пациент может полноценно передвигаться. Швы обычно снимают через 10-14 дней.
Ортопеды советуют прислушаться к следующим рекомендациям в реабилитационном периоде:
- для ноги будет полезно находиться в возвышенном положении, поэтому в состоянии покоя надо использовать валик под нее;
- до снятия швов необходимо предохранять рану от влаги, поэтому принимая душ или ванну изолировать послеоперационную рану;
- после операции можно снимать отек холодными компрессами;
- в течение первого месяца нельзя наступать на стопу полностью, при ходьбе надо переносить вес на пятку;
- в первое время необходимо избегать перегрузок, длительной ходьбы, подъема тяжести;
- через 2 месяца возможно посещение бассейна и занятия аквааэробикой;
- в первые 2-3 месяца желательно пользоваться ортопедической обувью, а затем отдавать предпочтение широким и комфортным туфлям на ровной подошве,
- не забывать пользоваться приспособлениями, назначенными врачом, обязательно с помощью их фиксировать большой палец в правильном положении;
- регулярно выполнять гимнастику для стопы
Специалисты Европейского Центра ортопедии и терапии боли распишут индивидуальный комплекс восстановительных упражнений для стопы, научат самомассажу ступни и проведут необходимый курс физиотерапии для лучшей реабилитации.
Полностью восстановление заканчивается ориентировочно через 6 месяцев. В течение этого времени нельзя заниматься активными видами спорта, бегать и прыгать.
Осложнения и противопоказания
Противопоказания к операции те же самые, как и при других хирургических вмешательствах. Это:
- Облитерирующий атеросклероз;
- Диабетическая стопа;
- Кожные гнойные заболевания;
- Кахексия;
- Острая лихорадка.
Осложнения зависят от выбранной операции, от состояния организма, от сопутствующих болезней.
К ним относятся:
- образование тромбов;
- инфекционные осложнения;
- нарушение иннервации;
- аллергия
Для того, чтобы минимизировать риск осложнений важно доверить операцию высококвалифицированному специалисту.
Избавление от Hallux valgus и отличные результаты лечения
Послеоперационный результат – это:
- минимальные разрезы;
- прекрасный эстетический вид;
- минимальный риск осложнений;
- желаемый эффект.
Щадящие операционные техники надежно и безболезненно возвращают людям легкую походку и здоровые стопы.
Халюс вальгус — лечение и операция
Халюс вальгус — болезненный бугор на суставе большого пальца, не только деформирующий стопу, но и мешающий нормально двигаться. Можно ли его вылечить? Вальгусная стопа часто передается из поколения в поколение от бабушек мамам, от мам – дочерям. У мужчин такое заболевание тоже встречается, но очень редко.
Однако видеть причины появления «косточки» сбоку большого пальца только в наследственности было бы неверно: халюс вальгус
– прямое следствие неправильной пронации и излишней подвижности первой плюсневой кости.
Проблем добавляет модельная обувь, которую так любят женщины. Узкие, тесные «лодочки» на высоких каблуках постоянно деформируют область большого пальца, вызывая раздражения, потертости и мозоли.
Пронация – явление естественное, она возникает всякий раз, когда человек идет или бежит. В это время стопы определенным образом ложатся на поверхность, по-разному распределяя нагрузку. В норме это происходит равномерно, а при гипо- и гиперпронации стопы заваливаются на внешнюю или внутреннюю сторону.
При излишне подвижной плюсневой кости и нарушенной пронации на плюснефаланговый сустав оказывается сильное давление, сухожилия большого пальца растягиваются сильнее, чтобы ослабить напряжение и сохранить неподвижность сустава.
В результате большой палец искривляется, выгибаясь суставом наружу, а его кончик при этом поворачивается в сторону мизинца. Наружу выгибается и плюсневая кость. Вместе с фалангой она образует дугообразное искривление – сначала мягкое, но со временем начинающее окостеневать.
Так развивается халюс-вальгус
: лечение лучше начинать, пока «косточка» еще мягкая, — так легче вернуть стопы к нормальному состоянию, не опасаясь рецидивов.
Как проявляется халюс вальгус?
Пораженная стопа выглядит специфически:
- Верхняя ее часть расплющена
- Сустав большого пальца имеет выпуклость – экзостоз, кожа на нем уплотнена и часто отечна, красновата
- Кончик пальца «смотрит» на мизинец
Сами пациенты жалуются сначала на периодическую, а потом постоянную ноющую боль в стопах, которая сильнее после долгой ходьбы и ослабевает после отдыха. Со временем появляются ночные боли. Чем значительнее смещена головка первой плюсневой кости, тем сильнее боль: она становится резкой, жгучей.
Различают три стадии заболевания, которые определяются величиной угла между первой и второй плюсневыми костями и угла наклона большого пальца к первой плюсневой кости:
| Стадии | Угол между I-II плюсневыми костями, град. | Угол между большим пальцем и I плюсневой костью, град. |
| I | <15 | <25 |
| II | <20 | >25 |
| III | >20 | >35 |
Халюс вальгус: лечение
Перед началом лечения обязательно обследование – физикальное и аппаратное. Физикальная часть включает в себя осмотр больных стоп, ощупывание, фиксацию жалоб пациента.
Выполнение рентгеновского снимка, исследования на МРТ и КТ дают важную информацию касаемо степени выраженности артрозных изменений, состояния мягких и костных тканей стопы.
На начальных стадиях у молодых пациентов возможно и желательно консервативное лечение, а если развилась третья степень халюс вальгус – операция неизбежна. Рекомендуется консервативная терапия и в старческом возрасте.
Консервативная терапия. Она дает неплохой эффект, когда движение в первом плюснефаланговом суставе ограничено еще не сильно. Лечение халюс вальгуса направлено на снятие болей и предотвращение дальнейшего усугубления патологии:
- Применение согревающих мазей с анестетиками
- Физиотерапевтические сеансы – курсы озокерита, парафина, фоно- и электрофореза, УВЧ и магнитотерапии
- Ношение ортопедической обуви со специальными вкладышами, корректирующими положение большого пальца
- Занятия ЛФК
Пациентам с лишним весом рекомендуется его снизить, чтобы уменьшить нагрузку на стопы.
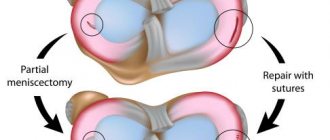
Хирургическое лечение. Оно эффективно на любой из стадий, которые проходит халюс вальгус: операция может проводиться только на мягких тканях стопы, только на кости (остеотомия) или комбинированно. Выбор способов лечения основывается на результатах обследования и всегда учитывает состояние вальгусной стопы.
Операцию на мягких тканях рекомендуют только в самом начале халюс вальгуса, когда еще можно ограничиться иссечением или перемещением сухожилия приводящей мышцы большого пальца для восстановления равномерности натяжения мышц. Иногда в дополнение к этому удаляют экзостоз и слизистую сумку в первом плюснефаланговом суставе.
Операция халюс вальгуса – единственная мера лечения на второй-третьей стадиях болезни. Шевронная и скарф-остеотомия выполняются в травматологии или ортопедическом отделении.
Шевронная остеотомия – удаление части дистального отдела плюсны. При скарф-остеотомии выполняется зигзагообразный распил первой плюсневой кости, после чего фрагменты соединяют и получают угол между костями. Прооперированный участок кости фиксируют титановыми винтиками.
Халюс вальгус: после операции
Существует ряд правил, которые непременно придется соблюдать после того, как удален халюс вальгус: после операции пациентам рекомендуется:
- Передвигаться в специальном ортезе не менее шести недель
- Прооперированную ступню нагружать разрешается сразу же, однако нагрузки нужно выбирать щадящие и чередовать их с отдыхом
- Во время отдыха ногу держать приподнятой – хорошо подходит для этого низкий столик или небольшая подушечка под икру
Швы снимают спустя 10-12 дней.
Халюс вальгус: реабилитация
Цель реабилитационной программы – не только восстановление способности нормально ходить, но и предотвращение возможных рецидивов, которые случаются часто, если снова вернуться к тесной обуви на высоком каблуке.
Важно щадить стопы после того, как прооперирован халюс вальгус: реабилитация длится не меньше трех месяцев и при добросовестном выполнении всех рекомендаций заканчивается полным восстановлением подвижности сустава первого пальца, улучшением двигательных функций, исчезновением болей в стопах во время ходьбы и после нее.
Специалисты рекомендуют:
- Ношение широкой обуви со специальными стельками и вкладышами
- Ежевечерние контрастные ванночки для стоп для восстановления нормального кровообращения
- Выполнение упражнений для улучшения подвижности суставов стопы (кинезитерапия)
- Массаж стоп
Добиться полного восстановления и застраховать себя от повторного развития халюс вальгуса можно только методичными занятиями, пересмотром своих «обувных» привычек и бережным отношением к ногам – дозированными нагрузками, обязательным и достаточным отдыхом после ходьбы.
Подготовка к операции
Если вы решили сделать операцию, то вам необходимо пройти полное обследование – сделать анализы крови и мочи, рентгенограмму грудной клетки, ЭКГ. По результатам этих исследований терапевт сделает заключение о состоянии вашего здоровья. Проконсультируйтесь с врачом о препаратах, которые вы принимаете постоянно: прием одних надо продолжить, а некоторые перед операцией следует отменить.
Специальные рентгенограммы стоп должны быть с вами во время операции – это может помочь в ходе вмешательства.
Ваше восстановление дома
Успех лечения во многом зависит от того, насколько четко вы следуете инструкциям и рекомендациям врача в первые несколько недель после операции. Вы будете регулярно встречаться со своим врачом, чтобы быть уверенной, что стопа заживает правильно.
Перевязки: Вас выпишут с повязками на стопе, удерживающими пальцы в правильном положении. У вас также будет специальная послеоперационная обувь или жесткая фиксирующая лонгета для защиты стопы. Швы снимают обычно через 2 недели после операции, но стопа может нуждаться в дополнительной повязке или жесткой фиксации в течение 6–8 недель. Чтобы заживление шло успешно, не следует разбинтовывать или мочить повязки. Это может привести к попаданию инфекции или возврату деформации. Когда вы принимаете душ, желательно закрыть повязку полиэтиленовым пакетом или пищевой пленкой.
Нагрузка: Ортопед может посоветовать в первые несколько дней после операции использовать ходунки или костыли. Постепенно, по мере того как стопа станет заживать, можно будет увеличивать нагрузку на нее. И все же стоит ограничить ходьбу в первые недели после операции.
Отек и обувь после операции: В первые дни после операции старайтесь как можно дольше держать ноги повыше и прикладывайте к стопе лед для снижения отека и воспаления.
Небольшое воспаление мягких тканей стопы в первые 6 недель после операции – нормальное явление. Когда снимите повязку и специальную обувь, носите кроссовки или ботинки из мягкой кожи в течение нескольких месяцев, пока стопа окончательно не заживет. Не надевайте модельную обувь на высоком каблуке в течение 6 месяцев после операции. Следуйте подсказкам о правильной обуви, указанным выше, тем самым вы предотвратите возврат деформации.
Операция
Почти все операции мы проводим в режиме «стационара одного дня» или даже амбулаторно. Это значит, что вы поступаете в клинику за несколько часов до операции, вас еще раз осматривает врач, заполняется медицинская документация и вы оказываетесь в операционной.
Большинство операций проводятся под проводниковой анестезией: это означает, что стопа ничего не чувствует, а вы находитесь в сознании и дышите самостоятельно. Общая или спинальная анестезия используется редко. Бригада анестезиологов присутствует рядом на случай необходимости коррекции обезболивания.
После операции вас отвезут в палату. Выпишут вас в тот же или на следующий день.