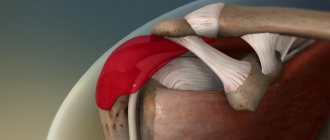
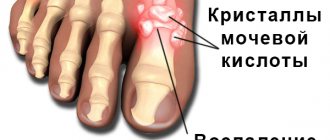
Корешковый синдром — комплексная патология, этимология которой может быть различной. Деструктивное изменение позвоночных дисков возникает поэтапно, поэтому чаще всего диагностируется при возникновении болей.
Причины корешкового синдрома:
- патологические изменения в области позвоночника из-за остеохондроза;
- дефект задней стенки полости позвоночного столба в виде грыжи;
- гипоактивность из-за сидячей работы и отказа от спорта;
- существенная деформация позвоночника из-за спондилоартроза;
- опухоли, травмы и рубцы в области основы осевого скелета;
- серьезные последствия остеопороза в виде перелома позвонков;
- протекание инфекционных болезней:туберкулеза, остеомиелита;
- чрезмерное силовое воздействие на позвоночник длительное время;
- часто повторяющееся переохлаждение организма (работа на морозе);
- генетическая предрасположенность к заболеванию;
- особенность возрастных изменений человека.
Место дислокации патологии:
1. Шейный отдел. Главный симптом поражения этой зоны — боли в шее, ощутимые в подлопаточной области и плечах. Больной регулярно чувствует покалывание рук, и у него регулярно возникает желание размять мышцы шеи. Кожа у пациента становится бледной, а волосы редеют. Самостоятельно выявить проблему легко, потому что достаточно высоко поднять руку со стороны пораженной зоны. Если затронут шейный отдел, то подобную манипуляцию выполнить будет сложно или невозможно
2. Грудной отдел. При прощупывании этой части тела легко определяются главные очаги поражения. Распространенная ошибка людей заключается в том, что они путают заболевание с межреберной невралгией и приступают к самолечению. Симптомы поражения грудного отдела схожи также с сердечными коликами, поэтому их без консультации у врача пытаются устранить Корвалолом.
3. Поясничный отдел. Уязвимость данной зоны очевидна. Корешковый синдром поясничного отдела позвоночника — это выматывающие боли и частые осложнения патологии. По мере прогрессирования сдавливания нерва человеку затруднительно передвигаться без посторонней помощи.
Диагностика заболевания:
1. Рентген. Производят его в двуплановой проекции: косой и прямой.
2. МРТ. При невозможности поставить диагноз при спинномозговом поражении используют магнитно-резонансную томографию.
Профилактика болезни:
- смена профессиональной деятельности, подразумевающей регулярную нагрузку на позвоночник;
- регулярное занятие спортом без излишних силовых упражнений;
- посещение плавбассейна и сеансов массажа;
- устранение признаков ожирения с помощью ЛФК и специальных диет;
- ношение одежды по сезону и согласно погодных условий;
- правильный подбор обуви и отказ от громоздких моделей.
Как воздействуют физиопроцедуры
Электрофорез. Метод подразумевает накладывание на тело электродов, подключенных к специальному аппарату. Подаваемый ток, воздействующий на нервы и суставы, действует по угасающей траектории без болезненных для пациента ощущений.
Рефлексотерапию. Лечение с помощью специальных игл обычно проводит мануальный терапевт. Места проколов определяют после выявлении проблемных зон в позвоночнике.
Ультразвук. Особенно эффективен он при устранении болевых ощущений в крестцово-поясничной зоне. Интенсивность подачи волн определяет специалист. Пациент при этом может чувствовать незначительную вибрацию. Противопоказания процедуры — злокачественные опухоли, беременность и серьезные заболевания крови.
Магнитотерапию. Назначают ее при отечности зон защемления нерва, воспалительном процессе и болевых симптомах. Созданное специальным оборудованием магнитное поле в течение 10-20 минут воздействует на проблемные точки. Особенности процедуры — возможность ее проведения в одежде и гипсовой повязке.
Лечение грязью. Целебные ванны необходимы для успокоения нервной системы, которая пострадала от периодически возникающих приступов боли в позвоночнике или шее.
Радоновые ванны. Активное лечение с помощью их применения устраняет воспалительные процессы и решает неврологические проблемы.
Массаж. Необходим он для укрепления спинных мышц и устранения признаков нарушения кровообращения в тканях.
Причины возникновения
Самая распространенная причина шейного КС — остеохондроз. На фоне снижения высоты межпозвонковых дисков уменьшается диаметр межпозвоночных отверстий, что предрасполагает к ущемлению спинномозговых корешков. Другой фактор компрессии — межпозвоночная грыжа. Это одно из осложнений остеохондроза, провоцирующее тяжелые последствия для здоровья, например, дискогенную миелопатию. Синдром этот развивается и при спондилезе в результате ущемления нервных окончаний остеофитами или деформированными структурами дугоотростчатых суставов. Предпосылками для КС становятся:
- позвоночно-спинномозговые травмы, сильные ушибы, подвывихи позвонков;
- врожденные и приобретенные аномалии позвоночника, в том числе кифоз и сколиоз;
- остеомиелит;
- доброкачественные и злокачественные новообразования;
- гормональные сбои.
В роли провоцирующих шейный КС факторов выступают малоподвижный образ жизни, чрезмерные физические нагрузки, ожирение. Воспаление спинномозговых корешков нередко возникает на фоне сифилиса, туберкулеза, спинального менингита.
Лечебная физкультура при компрессии нервов
Острый корешковый синдром лучше предупредить, чем устранять его последствия. В период восстановления после рецидива полезно выполнять следующие упражнения:
1. В положении лежа. Разместившись на коврике, следует выпрямить ноги и разместить руки вдоль тела. Упражнение состоит из напряжения-расслабления пресса не менее 15 раз. Далее согнутые колени необходимо пружинить в обратном направлении от верхней части туловища в течение пары минут.
2. На четвереньках. После принятия этой позиции следует неторопливыми движениями поиграть в кошку, которая выгибает-опускает спину. Упражнение выполняют до возникновения приятного изнеможения.
3. Перекат на мяче. Предмет не должен содержать травмирующую поверхность. Положив его за спину, следует на полу совершать плавные перекаты по мячу назад-вперед.
4. Упражнение с обручем. Времена халахупа еще не наступили после пережитого рецидива. Лучше подобрать легкий предмет с ровной поверхностью. Крутят обруч в течение пары минут.
5. Вис на турнике. Десяти минут такого упражнения дважды в день достаточно для укрепления позвоночника и получения позитивного результата при частых болях в его области.
Симптоматика болезни
Корешковые синдромы разнятся сочетанием симптомов, появление которых спровоцировано раздражением определенного спинального корешка. На выраженность клинических появлений влияют межкорешковые связи, индивидуальные особенности локализации нервных окончаний, степень их сдавления, форма и толщина корешков.
Постоянные головные боли
Головные боли обычно возникают при сопутствующих КС синдроме сдавливания позвоночной артерии и кислородном голодании головного мозга. Они могут быть отраженными, то есть иррадиировать из поврежденных остеофитами соединительнотканных структур. Головные боли часто напоминают мигрени, но в отличие от них ненадолго исчезают. Дискомфортные ощущения вначале локализованы в затылке, а затем распространяются на область висков и лоб.
Головные боли и головокружения — частые признаки остеохондроза.
Атрофия мышц подбородка
На стороне пораженного корешка мышечно-тонические изменения более выражены. Это иногда становится причиной кривошеи. Но деструктивным изменениям подвергаются и мышцы подбородка, особенно при сдавлении или воспалении спинальных корешков, расположенных в области позвонков C4, реже — C5. На начальном этапе КС наблюдается гипертонус скелетной мускулатуры. Постепенно выпадают сократительные функции, а на фоне мышечной усталости формируется второй подбородок.
Онемение кожи, языка
Для шейного корешкового синдрома характерно появление парестезии — расстройства чувствительности. Спонтанно возникают ощущения онемения, жжения кожи лица и языка. Парестезия обусловлена раздражением поверхностно залегающего нерва и может исчезать при перемене положения тела. Избавиться от дискомфортных ощущений позволит только проведение лечения основной патологии — шейного остеохондроза.
Жжение языка при шейном остеохондрозе.
Нарушение работы верхних конечностей
При сильном ущемлении спинального корешка возникает жгучая боль, иррадиирущая в предплечье, а затем и руки. Чтобы снизить ее выраженность, человек намеренно ограничивает движения. В кистях появляются ощущения «ползающих мурашек», онемения, покалывания. Со временем ослабевают мышцы рук, расстраиваются двигательные функции.
Отечность
Если остеофитом или грыжевым выпячиванием травмируются соединительнотканные структуры, то быстро образуются воспалительные отеки. Они провоцируют еще большее ущемление спинномозговых корешков и повышение выраженности боли. Такие отеки не визуализируются в отличие от тех, которые формируются при повреждении крупных кровеносных сосудов, расположенных близко к поверхности кожи.
Сердечные и легочные нарушения, нарушение глотательного рефлекса
Такие неврологические расстройства обычно возникают при КС грудного отдела и довольно редко наблюдаются при сдавлении нервов, локализованных около шейных позвонков. Причиной снижения функциональной активности сердечно-сосудистой и дыхательной систем становится нарушение иннервации. Клинически это проявляется спонтанным поверхностным дыханием, различными аритмиями. Нарушение глотательного рефлекса часто сопровождается непродуктивным кашлем, першением в горле.
Нарушения со стороны психики
Постоянное ожидание боли негативно отражается на психоэмоциональном состоянии человека. Он становится мнительным, раздражительным, апатичным, по утрам чувствует себя разбитым из-за развившейся бессонницы.
В тяжелых случаях врачи диагностируют у пациентов неврозы, депрессивные состояния. Поэтому они часто включают в терапевтические схемы больных с шейным КС седативные средства, транквилизаторы, антидепрессанты.
Боли
На начальном этапе развития патологии возникают слабые дискомфортные ощущения. По мере усугубления деструктивных изменений в дисках и позвонках их выраженность значительно возрастает. Любое неловкое или резкое движение головой (наклон, поворот) приводит к появлению жгучей, острой, пронизывающей боли. Пациенты описывают ее врачам, как «удар током». Она распространяется на спину, верхнюю часть грудной клетки, плечи, иногда ощущается даже в пальцах рук.
Чтобы снизить интенсивность боли, возникает мышечный спазм. Ограничением движения организм пытается избавиться от дискомфортных ощущений. Но обычно напряжение скелетной мускулатуры приводит к усилению сдавления спинномозговых корешков и повышению выраженности болевого синдрома.
Мануальная терапия
При мягком воздействии на мышцы корешковый синдром позвоночника лечат следующим образом:
1. Разминка мышц. Для ее осуществления их изначально расслабляют, воздействуя при этом на триггерные точки спины. Затем происходит высвобождение фасции путем миофасциального релиза.
2. Обработка позвоночного столба. Лечить таким образом его помогают мягкие техники (ММТ), которые кардинальным образом отличаются от классических методов. Синдром корешкового нерва при новом подходе блокируют не растяжением связок, а их сближением. Таким же образом проводят воздействие на мышечный корсет.
3. Воздействие на суставы. Для устранения боли также используют мягкие техники терапии. ММТ по системе Маллигана проводится при помощи специального ремня. Преимущества методики — безопасное снятие нагрузки с проблемных зон при мобилизации сустава.
Симптомы и признаки компрессии нервных корешков
Клинические симптомы компрессии корешков зависят от степени развития основного заболевания и выраженности процесса сдавливания. Минимальные признаки компрессии нервных корешков включают в себя боль, отсутствие чувствительности, парестезии и нарушение рефлексов.
При отсутствии своевременного лечения признаки компрессии нервных корешков постепенно нарастают. На пике сдавливания может возникнуть ощущение полного онемения и нарушения функции того участка тела, за иннервацию которого отвечает поврежденное нервное волокно.
Боль при радикулопатии носит острый характер. Она может быть жгучей, пронизывающей, стреляющей. Отличительная особенность – стремление к быстрому распространению по ходу нервного волокна. Так, при поражении корешков в пояснично-крестцовом отделе позвоночника болезненность быстро захватывает область ягодицы, бедра и голени. Постепенно неприятные ощущения достигают пальцев ног.
Следующий характерный симптом – нарушение осанки. Мышечный каркас спины стремиться за счет усиления тонуса компенсировать недостаточность (пролапс или протрузию) межпозвоночной диска. Поэтому возникает избыточное напряжение с одной стороны и расслабление с другой стороны. Нарушение осанки может быть стойким и перерастающим в искривление позвоночного столба.
Затем начинается вторичная ишемическая дистрофия тканей. Могут возникать нарушения функций внутренних органов грудной и брюшной полости, малого таза. У пациентов, страдающих от хронической радикулопатии, часто возникают колиты, энтериты, панкреатит, дискинезия желчевыводящих путей, синдром гиперактивности мочевого пузыря, бесплодие и нарушение эректильной дисфункции (у мужчин).
Назначение бандажа
Специальный корсет назначают при необходимости уменьшить нагрузку на поясничный столб. Различают три вида лечебного бандажа:
1. Ортопедический. После оперативного вмешательства при корешковом синдроме без такого поддерживающего корсета не обойтись. При серьезных проблемах с сердечно-сосудистой системой использование ортопедической конструкции может быть запрещено.
2. Радикулитный. При его ношении позвонки вернутся на свои правильные позиции. Во время восстановления нарушенного кровообращения спазмы мышц будут устранены.
3. Воротник Шанца. Разновидность ортопедического шейного бандажа не вызывает аллергию и назначается при нарушениях неврологического характера. Существует выбор между надувным вариантом корсета, жесткой конструкцией и мягкой моделью.
Корешковый остеохондроз: меры профилактики
Уже развившийся остеохондроз полностью вылечить практически нельзя. При адекватной терапии удается достигнуть длительной ремиссии, которая может длиться годами и даже десятилетиями. Однако для исключения обострения остеохондроза необходимо пересмотреть свой образ жизни и строго выполнять рекомендации врача.
Мерами профилактики остеохондроза являются:
- рациональное сбалансированное питание, включающее все необходимые микроэлементы и витамины для нормальной работы организма;
- отказ от вредных привычек;
- дозированные физические нагрузки (лечебная гимнастика, плаванье, прогулки на свежем воздухе);
- снижение нагрузки на позвоночник;
- при наличии сидячей работы делать перерывы каждый час и менять позу (можно делать простой комплекс упражнений ЛФК);
- нормализация массы тела;
- использование удобной обуви (рекомендуется отказаться от обуви на высоком каблуке).
Диета при заболевании
Сдавливание нервных корешков часто происходит у любителей перекусов на скорую руку. Вреда он не принесет, если речь идет о легком салате. В список запрещенных продуктов при озвученной патологии входят блюда на жирной основе, сдобренные приправами и солью. Исключение составляют лавровый лист, укроп и кориандр.
Корешковый синдром симптомы ослабит, если при пике заболевания поголодать пару дней. После озвученного периода пищевого воздержания можно без фанатизма включить в рацион ягоды, фрукты и овощные соки. Когда проявление заболевания значительно ослабнет, следует разнообразить меню рыбой, нежирным мясом, супами без бобовых культур. При полной ремиссии есть можно все за исключением соленостей, который способны спровоцировать отек. Из напитков рекомендуется остановить выбор на компотах из сухофрктов.
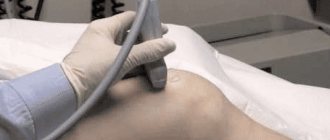
Методы диагностики
Первичный диагноз выставляется на основании результатов ряда функциональных тестов, которые проводятся для оценки чувствительности и ограничения движений. При пальпации определяются триггерные точки, расположенные около остистых отростков, тонически-мышечные изменения в области пораженного позвоночного сегмента. На поражение определенного корешка указывают локализация болезненных ощущений и зоны со сниженной чувствительностью. Расположение корешкового синдрома выявляется также проведением электронейромиографии, определяющей общее функциональное состояние периферической нервной системы и мышц.
Основной задачей диагностики становится обнаружение причины шейного КС. Для этого проводятся инструментальные исследования:
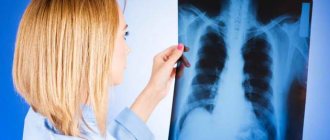
- рентгенография позвоночника назначается для оценки состояния позвоночных структур, обнаружения остеохондроза, спондилоартроза, спондилолистеза, врожденных и приобретенных аномалий шейного отдела позвоночника;
Рентгеновский снимок шейного отдела позвоночника.
- МРТ и КТ наиболее информативны при выявлении межпозвоночных грыж, гематом, кровоизлияний в спинной мозг, менингорадикулита, доброкачественных и злокачественных новообразований.
МРТ шейного отдела.
При подозрении на инфекционное воспаление спинномозговых корешков проводятся лабораторные исследования. Они позволяют выявить видовую принадлежность патогенных микроорганизмов или вирусов, их чувствительность к фармакологическим препаратам.
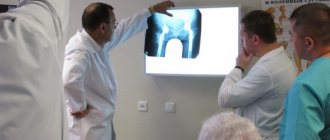
Консультация у специалиста
Врач во время визита пациента проводит следующую работу:
1. Беседа. Посредством задавания наводящих вопросов специалист выясняет для себя анамнез заболевания. Далее он уточняет общее состояние пациента и ведет диалог о проблемах со здоровьем на данный момент.
2. Изучение снимков. Если больной принес их с собой, то врач анализирует представленную информацию. Затем на основе полученных данных заполняется индивидуальная карта больного.
3. Пальпирование. Включает оно в себя осторожное исследование пораженных зон позвоночника. После визуального осмотра пациенту предлагают пройти мышечное тестирование.
4. Подбор варианта лечения. Вслух проговариваются все его принципы, и дается ответ на интересующие пациента вопросы.
Когда обращаться к врачу
Боли, возникающие при поражении шейных спинальных нервов, настолько сильные, что для их купирования необходима срочная медицинская помощь. Но неврологи и вертебрологи рекомендуют обращаться к ним при первых признаках развития остеохондроза. Это дискомфорт в области шеи после физических нагрузок, при перемене погоды, после интенсивных спортивных тренировок. Если лечение будет проведено на этом этапе, то удастся избежать тяжелых, иногда необратимых осложнений остеохондроза.