Диагностика и лечение подагрического артрита
Подагра — хроническое прогрессирующее заболевание, связанное с нарушением пуринового обмена, которое характеризуется повышением мочевой кислоты в крови и отложением в тканях опорно-двигательного аппарата и внутренних органах натриевой соли мочевой кислоты (уратов) с развитием рецидивирующего острого артрита и образованием подагрических узелков (тофусов).
Подагра относится к «старым» болезням и известна со времен глубокой древности. Термин «подагра» происходит от греческих слов pus, что означает стопа, и agra — захват. Таким образом, уже в названии заболевания подчеркивается одно из кардинальных проявлений подагрического артрита. Подагра рассматривается не только как недуг, при котором патологический процесс локализуется в опорно-двигательном аппарате, но и как системное заболевание, характеризующееся поражением жизненно важных органов, и прежде всего почек. Распространенность подагры в различных регионах варьирует в широких пределах и во многом связана с особенностями питания населения, составляя в среднем 0,1%. В США этот показатель равен 0,84% (возможно, эта цифра завышена).
Подагрой болеют преимущественно мужчины (отношение мужчины/женщины составляет 9:1). У мужчин и в норме наблюдается более высокий уровень мочевой кислоты. У женщин репродуктивного возраста повышенное содержание эстрогенов способствует увеличению почечного клиренса уратов. В постменопаузальном периоде уровень мочевой кислоты у них такой же, как и у мужчин соответствующего возраста. Поэтому, если пик заболеваемости у мужчин падает на возраст 35–50 лет, то у женщин — на 55–70 лет. Однако подагра может развиваться и в более молодом возрасте и отмечается даже у детей.
Как известно, мочевая кислота является конечным продуктом расщепления пуринов и выделяется из организма почками. У здоровых лиц за 24 ч выделяется с мочой 400–600 мг мочевой кислоты. Для понимания патогенеза подагры следует остановиться на клиренсе мочевой кислоты. Он характеризует объем крови, способный очиститься в почках от мочевой кислоты за 1 мин. В норме этот показатель равен 9 мл/мин. Источником образования мочевой кислоты в организме являются пуриновые соединения, которые поступают с пищей или образуются в организме в процессе обмена нуклеотидов. В плазме крови мочевая кислота находится в виде свободного урата натрия. В норме верхняя граница этого показателя для мужчин составляет 0,42 ммоль/л (7 мг%) и для женщин — 0,36 ммоль/л (6 мг%). Содержание мочевой кислоты выше этих цифр расценивается как гиперурикемия и рассматривается в качестве фактора высокого риска развития подагры. Так, по данным Фремингемского исследования, развитие подагрического артрита наблюдается у 17% мужчин и женщин с урикемией 7,0–7,9 мг%, у 25% — с 8–8,9 мг% и у 90% — при уровне мочевой кислоты выше 9,0 мг%.
При наличии стойкого повышения мочевой кислоты в сыворотке крови выше для данного индивидуума уровня она начинает откладываться в тканях в виде свободного урата натрия, который в мочевых путях переходит в мочевую кислоту.
Выделяются следующие клинические варианты подагры:
- асимптоматическая гиперурикемия (гиперурикозурия);
- межприступная подагра;
- острый подагрический артрит;
- хроническая тофусная подагра.
Гиперурикемия может длительное время протекать без каких-либо субъективных и объективных симптомов и лишь случайно диагностироваться при обследовании больного. Однако она не столь безобидна, как это может показаться на первый взгляд, и нередко ассоциируется с нарушениями жирового и углеводного обмена, а также, что еще более серьезно, приводит к уратной нефропатии. Следует отметить условность дефиниции «асимтоматическая подагра». Для ее выявления необходимо повторно исследовать уровень мочевой кислоты, особенно у «подагрической личности», т. е. у мужчин молодого возраста с пристрастием к алкоголю, ожирением и артериальной гипертонией. В некоторых случаях период асимптоматической (химической) гиперурикемии длится несколько лет и только после этого происходит клиническая презентация подагры. Следует иметь в виду, что гиперурикемии обычно предшествует гиперурикозурия. Поэтому у больных с мочекислым диатезом нужно повторно исследовать уровень мочевой кислоты не только в крови, но и в моче с целью своевременного выявления подагры.
Содержание мочевой кислоты в крови может повышаться под влиянием различных факторов, как внутренних, так и внешних. Эти факторы способствуют либо увеличению образования эндогенных пуринов, либо замедлению их выделения почками. С этих позиций выделяют два типа гиперурикемии — метаболический и почечный. Метаболический тип характеризуется повышением синтеза эндогенных пуринов при наличии высокой урикозурии и нормальном клиренсе мочевой кислоты. Напротив, при почечном типе наблюдается низкий клиренс мочевой кислоты и, следовательно, нарушение выделения мочевой кислоты почками. Представленные типы гиперурикемии имеют первостепенное значение в выборе противоподагрических модифицирующих болезнь препаратов, используемых в терапии этого заболевания.
Причины повышенного биосинтеза пуринов
Наследственные факторы:
- снижение активности гипоксантин-гуанин-фосфорибозилтрансферазы;
- высокая активность фосфорибозилтрансферазы;
- дефицит глюкозо-6-фосфата.
Нозологические формы и клинические синдромы:
- усиление обмена нуклеотидов (истинная полицитемия и вторичные эритроцитозы, острые и хронические лейкозы, лимфомы, гемолитическая анемия, гемоглобинопатии, пернициозная анемия и др.);
- опухоли;
- псориаз и псориатический артрит;
- системная красная волчанка, системная склеродермия;
- гиперпаратиреоз;
- ожирение;
- болезнь Гоше;
- инфекционный мононуклеоз;
- гипоксия тканей.
Лекарства, диета и хронические интоксикации:
- этанол;
- диета с большим содержанием пуринов;
- фруктоза;
- никотиновая кислота;
- цитотоксические препараты;
- варфарин;
- этиламин-1,3,4-тиадиазол.
Причины замедления выведения мочевой кислоты почками
Нозологические формы и клинические синдромы:
- хроническая почечная недостаточность;
- заболевания почек с преимущественно интерстициальными и канальцевыми нарушениями (поликистоз почек, анальгетическая нефропатия, гидронефроз);
- свинцовая нефропатия;
- обезвоживание;
- диабетический кетоацидоз;
- гиперпродукция молочной кислоты;
- преэклампсия;
- ожирение;
- гиперпаратиреоз;
- гипотиреоз;
- саркоидоз;
- хроническая бериллиозная интоксикация.
Лекарства и хронические интоксикации:
- тиазидовые диуретики;
- циклоспорин;
- низкие дозы салицилатов;
- противотуберкулезные препараты (пиразинамид);
- этанол;
- леводопа.
Выделяют также первичную и вторичную подагру. При первичной подагре какое-либо фоновое заболевание, предшествующее ее развитию, отсутствует. В основе такой подагры лежит семейно-генетическая аномалия пуринового обмена, детерминированная несколькими генами, или так называемый «конституциональный диспуризм». Исследования уратного гомеостаза показали аутосомно-доминантный тип наследования таких аномалий. В частности, это наблюдается при врожденных нарушениях в содержании энзимов, занимающих ключевое положение в метаболизме пуринов. Так, при снижении активности гипоксантин-гуанин-фосфорибозилтрансферазы происходит увеличение ресинтеза пуринов из нуклеотидов, что способствует развитию синдрома Леша-Найхана. Этот синдром встречается только у детей и у лиц молодого возраста и обычно заканчивается уратной нефропатией с летальным исходом. При высоком содержании фосфорибозилпирофосфата также наблюдается метаболический тип гиперурикемии, так как этот фермент участвует в синтезе предшественников мочевой кислоты. Что касается вторичной подагры, то она является одним из синдромов другого заболевания, «второй болезнью», развивающейся при многих патологических процессах и чаще всего при хронической почечной недостаточности.
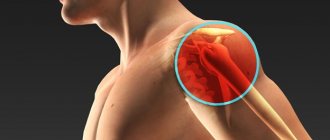
Большое значение в распознавании подагры, особенно ее ранней стадии, имеет клиническая картина острого подагрического артрита. Она хорошо известна, однако частота диагностических ошибок в первый год заболевания достигает 90%, а через 5–7 лет правильный диагноз ставится только в половине случаев. Поздняя диагностика связана с недооценкой классических ранних признаков заболевания, а также с многообразием дебюта и течения подагры. Ее диагностика строится на особенностях клинической картины заболевания, повышенного содержания мочевой кислоты в крови и обнаружения кристаллов урата натрия в тканях. На практике широко применяются следующие так называемые Римские диагностические критерии подагры:
- острый приступ артрита с поражением плюснефалангового сустава большого пальца стопы;
- подагрические узлы (тофусы);
- гиперурикемия (уровень мочевой кислоты в сыворотке крови выше физиологической нормы);
- обнаружение кристаллов уратов в синовиальной жидкости или в тканях.
Диагноз подагры считается достоверным при наличии любых двух из четырех критериев.
Менее распространены диагностические критерии подагры, предложенные Американской коллегией ревматологов (АСК) в 1977 г., которые скорее характеризуют острый воспалительный артрит или его рецидивирующие атаки, нежели подагру в целом. Согласно этим критериям, достоверный диагноз ставится при наличии 6 из 12 признаков:
- более одной атаки острого артрита;
- развитие максимально острого воспалительного процесса в течение первых суток;
- моноартрит;
- покраснение кожи над пораженным суставом;
- боль или опухание первого плюснефалангового сустава;
- асимметричное поражение первого плюснефалангового сустава;
- асимметричное поражение суставов предплюсны;
- наличие образований, напоминающих тофусы;
- асимметричное опухание в пределах сустава (рентгенологический признак);
- субкортикальные кисты без эрозий;
- гиперурикемия;
- стерильная суставная жидкость.
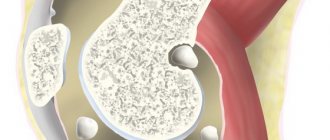
В первые 3–4 года подагра протекает по типу рецидивирующего острого воспалительного моноартрита с полным обратным развитием и восстановлением функции суставов, при этом межприступный период продолжается от нескольких месяцев до 1–2 лет. В дальнейшем этот период укорачивается, в процесс вовлекаются все новые и новые суставы и воспалительные явления локализуются не только в суставах стоп, но распространяются на суставы верхних конечностей, что обычно совпадает с образованием тофусов. Тофусы представляют собой депозиты кристаллов мочевой кислоты. Они появляются в среднем спустя 6 лет после первого приступа подагры, но иногда и через 2–3 года. Ураты чаще всего откладываются на поверхности суставного хряща, в синовиальной оболочке, синовиальных влагалищах, сухожилиях, а также в субкортикальной области эпифизов костей. Наиболее часто они располагаются на ушных раковинах и на задней поверхности локтевых суставов. Тофусы подразделяются на единичные и множественные, а также классифицируются в соответствии с их размерами, при этом к мелким относят тофусы до 1 см в диаметре, к средним — от 1 до 2,5 см и к крупным — более 2,5 см. Подагрические узлы с локализацией в опорно-двигательном аппарате являются основным элементом формирования хронического подагрического артрита. Тофусы могут располагаться в почках и других висцеральных органах.
Хроническое течение подагры не ограничивается только вовлеченностью суставов и формированием тофусов, но и характеризуется поражением внутренних органов. Подагрическая нефропатия является наиболее важным с прогностической точки зрения проявлением подагры и самой распространенной причиной летальных исходов при этом заболевании. Среди отдельных вариантов подагрической нефропатии выделяют острую мочекислую блокаду канальцев почек, мочекислый нефролитиаз, обусловленный отложением солей мочевой кислоты в чашечках и лоханках почек, хроническую уратную нефропатию и диффузный гломерулонефрит. Острая мочекислая блокада канальцев почек происходит, например, при распаде опухоли вследствие массивной медикаментозной или рентгенотерапии. Хроническая уратная нефропатия связана с отложением уратов в интерстиции почек, а развитие диффузного гломерулонефрита — с иммунными нарушениями у лиц с дисрегуляцией пуринового обмена. Такой гломерулонефрит по своей иммуноморфологии чаще всего является мезангиопролиферативным и при нем выявляют депозиты IgG и комплемента. Следует иметь в виду, что подагра часто ассоциируется с такими патологическими состояниями, как артериальная гипертония, ожирение, гиперлипидемия, жировая дистрофия печени, атеросклероз, нарушения мозгового кровообращения, алкогольная зависимость.
Течение подагры характеризуется разнообразием темпов развития болезни. Возможно относительно доброкачественное течение с редкими приступами, небольшой гиперурикемией и урикозурией и длительным сохранением функциональной недостаточности опорно-двигательного аппарата. В других случаях, напротив, с самого начала заболевания наблюдаются частые атаки острого артрита с сильными болями или непрерывные атаки с множественным поражением суставов на протяжении нескольких недель или месяцев (подагрический статус). Рефрактерное к проводимой терапии течение подагры приводит к быстрому развитию функциональной недостаточности суставов и почек.
В основе выделения вариантов течения подагры лежат: количество приступов артрита в течение года, число пораженных суставов, выраженность костно-хрящевой деструкции, наличие тофусов, патология почек и ее характер.
Варианты течения подагры
Легкое: приступы артрита 1–2 раза в год и захватывают не более 2 суставов, нет поражения почек и деструкции суставов, тофусы отсутствуют или они единичные и не превышают 1 см в диаметре.
Средней тяжести: 3–5 приступов в год, поражение 2–4 суставов, умеренно выраженная костно-суставная деструкция, множественные мелкие тофусы, поражение почек ограничено почечно-каменной болезнью.
Тяжелое: частота приступов более 5 в год, множественное поражение суставов, множественные тофусы крупных размеров, выраженная нефропатия.
Основными задачами терапии подагрического артрита являются:
- купирование острых приступов болезни;
- снижение содержания уратов в организме;
- лечение хронического полиартрита;
- воздействие на внесуставную патологию.
Купирование острого подагрического артрита проводится противовоспалительными средствами. Для этих целей используются: колхицин — колхицин, колхикум-дисперт; нестероидные противовоспалительные препараты (НПВП) — вольтарен, дикловит, диклоран, целебрекс, мовалис); кортикостероиды — полькортолон, преднизолон, метилпреднизолон; или комбинация НПВП и кортикостероидов — амбене. Как колхицин, так и НПВП способствуют обратному развитию острого артрита в течение нескольких часов, в то время как у не прошедших лечение больных он может длиться несколько недель. До недавнего времени полагали, что лучшим препаратом для купирования приступа острого артрита при подагре является колхицин. Ярко выраженный и быстрый (в течение 48 ч) эффект колхицина рассматривался как один из диагностических признаков этого заболевания. Колхицин способен предупредить дальнейшее развитие острого приступа подагры при его назначении в первые 30–60 мин атаки. Его лечебное действие обусловлено угнетением фагоцитарной активности нейтрофилов. При остром приступе подагры мононатриевые соли уратов, фагоцитированные нейтрофилами, приводят вследствие мембранолитического их действия к гибели этих клеток и высвобождению лизосомальных ферментов, которые отвечают за развитие острого воспаления.
Из НПВП предпочтение отдают индометацину (индотард, метиндол) и диклофенаку (вольтарен, диклоран, диклофен). Эти препараты назначают в дозе 200–250 мг/сут, причем в первые часы приступа применяют большую часть суточной дозы. Проведенные контролированные исследования не выявили более высокой эффективности традиционных НПВП по сравнению с селективными ингибиторами ЦОГ-2 (нимесил, нимулид, целебрекс), например целекоксибами (коксиб, целебрекс). Однако окончательное суждение о сравнительной эффективности этих препаратов можно вынести только в ходе дальнейших исследований. Суточная доза колхицина составляет 4–6 мг/сут, причем 2/3 этой дозы больной принимает до 12 ч дня в первый день приступа. Обычно разовая доза составляет 0,6 мг и ее принимают каждый час до явного снижения подагрического воспаления. После значительного уменьшения воспаления дозу колхицина начинают снижать по 0,6 мг 2 раза в день, вплоть до полной отмены. Нередко у больных не удается наращивать суточную дозу до оптимальной из-за появления побочных реакций. Основными побочными эффектами колхицина являются тошнота, рвота, понос, возможны также геморрагический гастроэнтерит, лейкопения, нейропатия. При подагрическом статусе, характеризующемся непрерывными атаками острого артрита, рефрактерными к терапии НПВП, возможно внутривенное введение колхицина.
Противоподагрическая терапия (базисная, модифицирующая болезнь) направлена на профилактику рецидивов острого артрита, снижение содержания мочевой кислоты в крови, предупреждение дальнейшего формирования тофусов и их обратное развитие. Все противоподагрические препараты делятся на две большие группы: урикодепрессоры (урикостатики) и урикозурики. Урикодепрессоры тормозят синтез мочевой кислоты путем ингибирования фермента ксантиноксидазы, превращающего гипоксантин в ксантин, а ксантин в мочевую кислоту. Урикозурики повышают экскрецию мочевой кислоты, подавляя обратную реабсорбцию уратов почечными канальцами.
К препаратам первой группы относится аллопуринол (аллопуринол, аллопуринол-эгис, аллупол, пуринол, ремид, тиопуринол, милурит), который занимает лидирующее положение среди дру-гих противоподагрических средств. Показанием к применению аллопуринола являются метаболическая подагра, высокая гиперурикемия, частые острые атаки артрита, мочекислая болезнь, генетически обусловленный дефицит гипоксантин-гуанин-фосфорибозилтрансферазы. Применение аллопуринола возможно и у больных с подагрической нефропатией с начальными проявлениями хронической почечной недостаточности и небольшой азотемии. Начальная доза аллопуринола составляет 300 мг/сут. В случае неэффективности такой дозы ее увеличивают до 400–600 мг/сут, а при достижении клинического эффекта постепенно снижают. Поддерживающая доза определяется уровнем гиперурикемии и обычно составляет 100–300 мг/сут.
Аллопуринол способствует исчезновению атак острого артрита или их заметному ослаблению, обратному развитию тофусов и отчетливому их размягчению, снижению уровня мочевой кислоты до субнормальных цифр, нормализации показателей мочевого синдрома, урежению почечных колик и выделительной функции почек. У некоторых больных он поначалу вызывает повышение уровня мочевой кислоты и обострение подагрического артрита, поэтому на первом этапе терапии его комбинируют с противовоспалительными препаратами, в частности с низкими дозами колхицина или НПВП. По этой причине его не следует принимать при остром подагрическом артрите. При лечении аллопуринолом нередко развиваются побочные реакции, которые проявляются желудочно-кишечной токсичностью, аллергическими реакциями (кожная сыпь, эозинофилия), гепатотоксичностью с повышением сывороточных аминотрансфераз.
Урикозурические препараты, представляющие собой слабые органические кислоты, имеют меньшее значение в терапии подагры, чем урикостатики. Их не следует назначать при высоком содержании мочевой кислоты в крови, а также при нефропатии даже с начальными проявлениями почечной недостаточности. Из урикозурических препаратов сульфинпиразон и пробенецид особенно широко используются в США. Сульфинпиразон (сульфинпиразон, апо-сульфинпиразон, антуран) назначают по 200–400 мг/сут в два приема. Его, как и другие урикозурические средства, принимают с большим количеством жидкости, которую для профилактики нефролитиаза следует ощелачивать. Побочные реакции встречаются относительно часто и проявляются желудочной и кишечной диспепсией, лейкопенией, аллергическими реакциями. Противопоказанием к назначению сульфинпиразона является язвенная болезнь желудка и, конечно, подагрическая нефропатия.
Пробенецид (бенемид) является производным бензойной кислоты. Препарат назначается по 1,5–2,0 г/сут. Бензойная кислота содержится в клюкве, а также в ягодах и листьях брусники. Поэтому отвары и морсы из ягод и листьев этих растений показаны больным подагрой и в большей степени больным с подагрической нефропатией, тем более что помимо бензойной кислоты они содержат гиппуровую кислоту, обладающую урикосептическими свойствами. Урикозурическая активность присуща блокатору рецептора ангиотензина II и фенофибрату (грофибрат, нофибал). Наиболее эффективны производные бензбромарона, которые обладают не только урикозурическими свойствами, но и урикодепрессорными. Они используются в качестве монотерапии или в сочетании с аллопуринолом. Таким комбинированным препаратом является алломарон. Алломарон содержит 20 мг бензбромарона и 100 мг аллопуринола, его обычно принимают по 1 таблетке 2 раза в день.
Составной частью комплексной терапии подагры являются ощелачивающие препараты и ощелачивающие растворы, которые способны снизить риск развития нефропатии и, в частности, мочекаменной болезни. К этим препаратам относятся магурлит, блемарен и уралит. Их применение должно регулярно контролироваться показателем рН мочи. Помимо этих средств, можно принимать питьевую соду 2–4 г в день или щелочные минеральные воды.
При выраженных симптомах артрита необходимо также проводить местное лечение (долобене, финалгон, диклоран плюс, долгит крем, немулид гель, бишофит-гель).
Диете при подагре придают наибольшее значение по сравнению с другими ревматическими болезнями. Она предусматривает снижение общего калоража пищи, тем более что при подагре обычно наблюдается повышенная масса тела. Необходимо уменьшить поступление в организм экзогенных пуринов и животных жиров. Жиры снижают экскрецию мочевой кислоты почками. Крайне осторожно следует подходить к употреблению любых алкогольных напитков, включая пиво и красное вино. Исключают из пищевого рациона печенку, почки, жирные сорта мяса, мясные бульоны, копчености, горох, бобы, чечевицу, шпинат, цветную капусту, шпроты, сельдь. Следует ограничить потребление мяса до 2–3 раз в неделю, при этом лучше употреблять его в отварном виде.
Сочетание строгой диеты с длительным применением противоподагрических препаратов, а также активное воздействие на заболевания, которые повышают содержание мочевой кислоты в крови, способны существенно замедлить темпы прогрессирования костно-хрящевой деструкции, предупредить дальнейшее формирование тофусов и сохранить функциональное состояние опорно-двигательного аппарата и почек.
В. В. Бадокин, доктор медицинских наук, профессор РМАПО, Москва
Средства способствующие выведению мочевой кислоты и удалению мочевых конкрементов (камней)
Главная Медицинская энциклопедия Лекарственные препараты Лекарственные средства, влияющие на функцию почек
АВИСАН (Avisanum)
Содержит сумму веществ, полученных из плодов амми зубной (Ammi Visnaga L.).
Фармакологическое действие. Обладает спазмолитическим (снимающим спазмы) свойством. Расслабляя мускулатуру мочеточников, способствует продвижению и отхождению камней мочеточников.
Показания к применению. Спазм (резкое сужение просвета) мочеточников, почечная колика.
Способ применения и дозы. Внутрь по 0,05-0,1 г 3-4 раза в день после еды в течение 1-3 нед.
Для облегчения удаления камней из мочевых путей рекомендуется одновременно с приемом ависана назначить больному большое количество жидкости. При отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек больной выпивает в течение 2-3 ч 1,5-2 л воды или чая. Этот прием повторяют через несколько дней. Больной должен находиться под наблюдением врача.
Побочное действие. В отдельных случаях диспепсические явления (расстройства пищеварения).
Форма выпуска. Таблетки, покрытые оболочкой, по 0,05 г в упаковке по 25 штук.
Условия хранения. В сухом, защищенном от света месте.
АЛЛОПУРИНОЛ (AUopurinolum)
Синонимы: Милурит, Апурин, Зилорик, Аллопур, Атизурил, Фолиган, Готикур, Лизурин, Петразин, Принол, Пирал, Пуринол, Уридозид, Уриприм, Ксантурат.
Фармакологическое действие. Ингибируя ксантиноксидазу, тормозит синтез мочевой кислоты, что способствует уменьшению содержания уратов в сыворотке и предотвращает их отложение в почках.
Показания к применению. Для лечения и профилактики заболеваний, сопровождающихся гиперурикемией (повышенным содержанием мочевой кислоты в крови) и образованием уратных камней (состоящих из солей мочевой кислоты): первичная и вторичная подагра, мочекаменная болезнь с образованием конкрементов (камней), содержащих ураты, первичная и вторичная гиперурикемия.
Способ применения и дозы. Внутрь после еды по 0,1 г 3-4 раза в день, суточная доза может быть увеличена до 0,8 г (в четыре приема).
В тяжелых случаях подагры, при значительных отложениях уратов в тканях и высокой гиперурикемии (свыше 7 мг%) назначают до 0,6-0,8 г дробно (не более 0,2 г на прием) в течение 2-4 нед., затем переходят на поддерживающие дозы (0,1-0,3 г в день), которые дают длительно (в течение нескольких месяцев).
При прекращении приема аллопуринола урикемия (повышенное содержание мочевой кислоты в крови) и урикозурия (повышенное выведение мочевой кислоты с мочой) возвращаются к исходному уровню, поэтому лечение должно быть длительным. Пропуски в приеме препарата свыше 2-3 дней нежелательны.
При лечении аллопуринолом необходимо поддерживать диурез (мочеотделение) на уровне не менее 2 л в сутки; желательно, чтобы реакции мочи была нейтральной.
Побочное действие. В начале лечения обострение болезни, иногда диспепсические явления (расстройства пищеварения), эозинофилия (увеличение числа эозинофилов в крови), кожные высыпания, лихорадка (резкое повышение температуры тела).
Противопоказания. Почечная недостаточность с нарушением выделительной функции, беременность.
Форма выпуска. Таблетки по 0,1 г в упаковке по 50 штук.
Условия хранения. Список Б. В защищенном от света месте.
БЕНЗОБРОМАРОН (Benzobromarone)
Синонимы: Нормурат, Хипурик, Дезурик, Азабромарон, Эксурат, Максурик, Минурик, Уриконорм, Урикозурик, Уринорм.
Фармакологическое действие. Бензобромарон оказывает сильное урикозурическое действие (повышает выведение мочевой кислоты). Эффект обусловлен главным образом торможением всасывания мочевой кислоты в проксимальных (расположенных в центральной части почки) почечных канальцах и увеличением выделения мочевой кислоты почками. Кроме того, препарат ингибирует (подавляет активность) ферментов, участвующих в синтезе пуринов. Под влиянием бензобромарона усиливается выведение мочевой кислоты через кишечник.
Показания к применению. Применяют при гиперурикемии (повышенном содержании мочевой кислоты в крови) (при артритах /воспалении сустава/ с гиперурикемией, гематологических заболеваниях, псориазе и др.) и подагре.
Способ применения и дозы. Назначают взрослым внутрь во время еды, начиная с 0,05 г (50 мг = ‘/2 таблетки) 1 раз в день, а при недостаточном снижении содержания уратов в крови — по 1 таблетке в день.
При острых приступах подагры назначают иногда короткими курсами по 1/2 таблетки 3 раза в день в течение 3 дней.
Во время лечения для предупреждения отложения конкрементов (камней) в мочевых путях больной должен выпивать не менее 2 л жидкости в день.
Побочное действие. Препарат обычно хорошо переносится. В отдельных случаях возможны желудочно-кишечные расстройства (понос), кожные аллергические реакции. При подагре в первые дни могут усилиться боли в суставах, в этих случаях назначают нестероидные противовоспалительные препараты.
Противопоказания. Беременность, кормление грудью, тяжелые поражения печени и почек. Не следует назначать препарат детям.
Форма выпуска. Таблетки по 0,1 г в упаковке по 30 штук и таблетки, содержащие по 0,08 г (80 мг) микронизированного бензобромарона (хипурик).
Условия хранения. В защищенном от света месте.
БЛЕМАРЕН (Blemaren)
Синонимы: K-Na гидрогенцитрат, Солуран.
Фармакологическое действие. Способствует нейтрализации мочи, позволяет поддерживать рН (показатель кислотнощелочного состояния) в пределах 6,6-6,8, что создает оптимальные условия для повышения растворения мочевой кислоты. Длительное применение препарата приводит к растворению мочекислых камней и предотвращает их появление.
Показания к применению. Мочекаменная болезнь с преобладанием уратов, предупреждение образования мочекислых камней.
Способ применения и дозы. Дозы устанавливают индивидуально, в среднем 3-6 г (1-2 дозированных ложки) 2-3 раза в день после еды. Препарат разводят в воде или фруктовом соке. Лечение проводят под контролем рН мочи 3 раза в день с помощью индикатора, прилагаемого к препарату.
Следует избеагать щелочной реакции мочи (рН выше 7,0), так как это способствует образованию фосфатов.
Побочное действие. Редко — расстройства со стороны желудочно-кишечного тракта.
Противопоказания. Хроническая инфекция мочевыводяших путей ращепляюшими мочевину бактериями,
острая и хроническая почечная недостаточность, недостаточность кровообращения.
Форма выпуска. В упаковке по 300 г с приложением дозированной ложки, контрольного календаря и индикатора для определения рН. Состав из расчета на 100 г гранул: кислота лимонная обезвоженная — 39,90 г, калия гидрокарбонат — 32,25 г, натрия цитрат обезвоженный — 27,85 г.
Условия хранения. В хорошо укупоренной таре в сухом месте.
ГОРЦА ПТИЧЬЕГО ТРАВА (Herba Polygon! avicularis)
Содержит флавоноловые гликозиды — кверцетин, гиперозид, авикулярин; дубильные вещества.
Фармакологическое действие. Противовоспалительное и способствующее отхождению конкрементов (камней) средство.
Показания к применению. В качестве противовоспалительного, способствующего отхождению конкрементов средства при камнях в почках и мочевом пузыре.
Способ применения и дозы. Применяют в виде настоя (10,0:20,0-15,0:20,0) по 2 столовые ложки 3 раза в день перед едой.
Во время лечения для предупреждения отложения конкрементов в мочевых путях больной должен выпивать не менее 2 л жидкости в день.
Форма выпуска. В упаковке по 100 г.
Условия хранения. В сухом, прохладном месте.
МАРЕНЫ КРАСИЛЬНОЙ ЭКСТРАКТ СУХОЙ (Extractum Rubiae tinctorum siccum)
Экстракт из корневищ и корней многолетних травянистых растений марены красильной (Rubia tinctorum L.) и марены грузинской (Rubia iberica Fisch.), сем. мареновых (Rubicea). Содержат не менее 3% производных антрацена.
Фармакологическое действие. Оказывает спазмолитическое (снимающее спазмы) и мочегонное действие; способствует разрыхлению мочевых камней, содержащих фосфаты кальция и магния.
Показания к применению. Мочекаменная болезнь.
Способ применения и дозы. Внутрь по 0,25-0,75 г 2-3 раза в день в 1/2 стакана теплой воды. Курс лечения — 20-30 дней.
Побочное действие. Окрашивает мочу в красноватый цвет.
Форма выпуска. Таблетки по 0,25 г в упаковке по 100 штук.
Условия хранения. В хорошо укупоренной таре.
ТАБЛЕТКИ «МАРЕЛИН» (Tabulettae»Marelinum» obductae)
Комбинированный препарат, содержащий экстракт марены красильной сухой, экстракт травы хвоща полевого сухой, экстракт золотарника сухой, магния фосфат однозамешенный, коргликон, келлин, салициламид.
Фармакологическое действие. Оказывает спазмолитическое (снимающее спазмы) и противовоспалительное действие. Способствует отхождению почечных конкрементов (камней), состоящих из кальцийоксалатов и кальцийфосфатов. Уменьшает или снимает боли при почечной колике. При щелочной реакции мочи сдвигает рН (показатель кислотнощелочного состояния) в кислую сторону.
Показания к применению. Мочекаменная болезнь.
Способ применения и дозы. При наличии конкрементов принимают по 2-4 таблетки 3 раза в день внутрь (перед едой) ежедневно в течение 20-30 дней. Лечение проводят повторными курсами с интервалом 1-1,5 мес.
Для профилактики рецидивов (повторного отложения камней) после оперативного удаления камней или их самопроизвольного отхождения назначают по 2 таблетки
3 раза в день ежедневно в течение 2-3 мес. При необходимости курс лечения повторяют через 4-6 мес.
Для облегчения выведения камней из мочевых путей рекомендуется одновременно с приемом препарата повышенное введение жидкости в организм. При отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек больной должен принимать не менее 1,5-2 л жидкости (минеральной щелочной воды, чая, фруктовых соков).
Больным с воспалительными заболеваниями желудочно-кишечного тракта препарат назначают после еды (возможны диспепсические явления /расстройства пищеварения/ и обострения язвенной болезни).
Противопоказания. Острый и хронический гломерулонефрит (заболевание почек).
Форма выпуска. Таблетки, содержащие: экстракта марены красильной сухого — 0,0325 г, экстракта травы хвоща полевого сухого -0,015 г, экстракта золотарника сухого — 0,025 г, магния фосфата однозамешенного — 0,01 г, коргликона — 0,000125 г, келлина — 0,0025 г, салициламида -0,035г, покрытые оболочкой, в стеклянных банках по 120 штук.
Условия хранения. В сухом, прохладном, защищенном от света месте.
ЦИСТЕНАЛ (Cystenal)
Фармакологическое действие. Спазмолитическое (снимающее спазмы), противовоспалительное и диуретическое (мочегонное) средство.
Показания к применению. Мочекаменная болезнь.
Способ применения и дозы. Внутрь за полчаса до еды по 3-4 капли (при приступе 20 капель) на кусочке сахара; при частых приступах 10 капель 3 раза в день.
Для облегчения выведения камней из мочевых путей рекомендуется одновременно с приемом препарата повышенное введение жидкости в организм. При отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек больной должен принимать не менее 1,5-2 л жидкости (минеральной щелочной воды, чая, фруктовых соков).
Противопоказания. Гломерулонефрит (заболевание почек), выраженное нарушение функции почек, язвенная болезнь желудка.
Форма выпуска. Во флаконах по 10 мл. Состав: настойки корня марены красильной — 0,093 г, магния салицилата — 0,14 г, эфирных масел — 5,75 г, спирта этилового — 0,8 г, масла оливкового до 10 мл.
Условия хранения. В обычных условиях.
МАГУРЛИТ (Magurlit)
Фармакологическое действие. Препарат рассчитан на сдвиг рН (показателя кислотно-щелочного состояния) мочи в сторону щелочной реакции, а также на торможение образования и растворение камней, состоящих из оксалата кальция, а также из смеси мочевой кислоты с оксалатом кальция.
Показания к применению. Применяют магурлит для растворения и предупреждения повторного образования мочевых камней в случаях со стойкой кислотностью мочи (рН менее 5,5).
Способ применения и дозы. Принимают внутрь. Средняя доза для взрослых — 6-8 г в день (2 г рано утром, 2 г после обеда и 2 или 4 г поздно вечером). Запивают водой (или фруктовым соком).
Для дальнейшего уточнения дозы определяют ежедневно рН мочи с помощью индикаторной бумажки, прилагаемой к препарату, сопоставляя окрашивание с приложенной шкалой цветности; рН свежей мочи, определяемый утром, днем и вечером до приема препарата, должен при правильной дозировке находиться в пределах от 6,0 до 6,7-7,0. Превышения этого значения нужно
избегать, так как при щелочной реакции мочи (рН выше 7,0) могут образовываться фосфатные камни. Для поддержания рН на указанном уровне дозу препарата необходимо подбирать индивидуально.
Для облегчения выведения камней из мочевых путей рекомендуется одновременно с приемом магурлита повышенное введение жидкости в организм. При отсутствии противопоказаний со стороны сердечно-сосудистой системы и почек больной должен принимать не менее 1,5-2 л жидкости (минеральной щелочной воды, чая, фруктовых соков).
Препарат можно применять длительно — непрерывно или с перерывами.
Лечение должно проводиться под врачебным контролем.
Побочное действие. В процессе лечения могут наблюдаться нарушения деятельности желудочно-кишечного тракта, обычно проходящие без прекращения курса лечения.
Противопоказания. Хронические инфекции мочевыводящих путей, недостаточность кровообращения (из-за большого количества натрия и калия в препарате).
Форма выпуска. В пакетах по 2 г препарата в упаковке по 100 штук с приложением индикаторных бумажек, шкалы цветности и пинцета.
Условия хранения. В хорошо упакованной таре.
ОЛИМЕТИН (Olimetinum)
Синонимы: Энатин, Роватин, Ровахол.
Фармакологическое действие. Оказывает мочегонное, противовоспалительное, спазмолитическое (снимающее спазмы), желчегонное действие.
Показания к применению. Почечнокаменная и желчнокаменная болезнь.
Способ применения и дозы. Внутрь до еды по 2 капсулы 3-5 раз в день. С целью профилактики (после отхождения камней) по 1 капсуле в день в течение длительного времени.
Противопоказания. Нарушения мочеотделения, острые и хронические гломерулонефриты (заболевание почек), гепатиты, язвенная болезнь желудка.
Форма выпуска. Капсулы по 0,5 г в упаковке по 12 штук. Состав одной капсулы: масла мяты перечной — 0,0085 г, масла терпентинного очищенного — 0,01705 г, масла эфирного аирного -0,0125 г, масла оливкового — 0,46025 г, серы очищенной -0,0017 г.
Условия хранения. В сухом, прохладном, защищенном от света месте.
ПИНАБИН (Pinabinum)
50% раствор тяжелой фракции эфирных масел (из хвои сосны или ели) в персиковом масле.
Фармакологическое действие. Оказывает спазмолитическое (снимающее спазмы) действие на мускулатуру мочевыводяших путей, бактериостатическое (препятствующее размножению бактерий) действие.
Показания к применению. Почечнокаменная болезнь, почечная колика.
Способ применения и дозы. Внутрь по 5 капель 3 раза в день на сахаре за 15-20 мин до еды. Курс лечения — 4-5 нед.; при почечной колике однократно до 20 капель на сахаре.
Побочное действие. Большие дозы препарата могут вызвать раздражение слизистой оболочки желудка и кишечника, гипотензию (понижение артериального давления).
Противопоказания. Нефриты, нефрозы (заболевания почек).
Форма выпуска. Во флаконах по 25 мл 50% раствора в персиковом масле.
Условия хранения. Список Б. В прохладном месте.
СУЛЬФИНПИРАЗОН (Sulfmpyrazone)
Синонимы: Антуран, Антуранил, Антуридин, Энтуран, Пирокард, Сульфазон, Сульфизон и др.
Фармакологическое действие. Является активным урикозурическим (выводящим мочевую кислоту) средством.
Показания к применению. Применяют для лечения подагры. Усиливает выделение через почки мочевой кислоты, особенно в первой стадии лечения.
Способ применения и дозы. Назначают внутрь обычно в суточной дозе 0,3-0,4 г (в 2-4 приема). Принимают после еды; желательно запивать молоком.
Следует учитывать, что малые дозы салицилатов ослабляют урикозурическое действие сульфинпиразона. Действие пероральных антикоагулянтов, пероральных антидиабетических средств, сульфаниламидов, пенициллина препарат усиливает.
Побочное действие. Обычно сульфинпиразон хорошо переносится, но возможно обострение язвенной болезни желудка и двенадцатиперстной кишки.
В начале лечения подагры возможно учашение приступов. При «назначении курса лечения прежде всего необходимо ввести в организм достаточное количество жидкости и провести подшелачивание мочи (прием натрия гидрокарбоната); при кислой реакции мочи возможно выпадение конкрементов (камней) в мочевых путях.
Противопоказания. Язвенная болезнь желудка и двенадцатиперстной кишки, повышенная чувствительность к бутадиену и близким к нему препаратам, тяжелые поражения печени и почек.
Форма выпуска. Таблетки по 0,1 г.
Условия хранения. В защищенном от света месте.
УРОДАН (Urodanum)
Фармакологическое действие. Входящие в состав препарата соли лития и пиперазин в сочетании с мочевой кислотой образуют легкорастворимые соединения и способствуют ее выведению из организма.
Показания к применению. Подагра, мочекаменная болезнь, хронические полиартриты (воспаление нескольких суставов).
Способ применения и дозы. Внутрь перед едой по чайной ложке в ‘/2 стакана воды 3-4 раза в день. Применяют длительно (30-40 дней). При необходимости курс повторяют.
Форма выпуска. Гранулы по 100 г. Состав: пиперазина — 2,5 г, гексаметилентетрамина — 8 г, натрия бензоата — 2,5 г, лития бензоата — 2 г, динатрия фосфата (безводного) — 10 г, натрия гидрокарбоната — 37,5 г, кислоты виннокаменной — 35,6 г, сахара — 1,9 г.
Условия хранения. Обычные.
УРОЛЕСАН (Urolesanum)
Фармакологическое действие. Комбинированный растительный препарат. Обладает антисептическими (обеззараживающими) свойствами, повышает диурез (мочеотделение), подкисляет мочу, увеличивает выделение мочевины и хлоридов, усиливает желчеобразование и желчеотделение, улучшает печеночный кровоток.
Показания к применению. Различные формы мочекаменной и желчнокаменной болезни, солевые диатезы, острые и хронические пиелонефриты (заболевание почек) и холецистит (воспаление желчного пузыря), холангиогепатит (сочетанное воспаление печени и желчных
протоков) и дискинезия (нарушение подвижности) желчных путей.
Способ применения и дозы. По 8-10 капель на кусок сахара под язык 3 раза в день до еды. Курс лечения зависит от тяжести заболевания и продолжается от 5 дней до 1 мес. При почечных и печеночных коликах разовый прием можно увеличить до 15-20 капель.
Побочное действие. Возможны легкое головокружение, тошнота. В этом случае назначают обильное горячее питье и покой.
Форма выпуска. Флаконыкапельницы оранжевого стекла по 15 мл. Состав из расчета на 100 г: масла пихтового — 8 г, масла мяты перечной — 2 г, масла касторового — 11 г, спиртового экстракта семян дикой моркови — 23 г, спиртового экстракта шишек хмеля — 32,995 г, спиртового экстракта травы душицы — 23 г, трилона — Б 0,005 г.
Условия хранения. В защищенном от света месте при температуре не выше +20 °С.
ФИТОЛИЗИН (Phytolysinum)
Смесь водных травяных экстрактов и эфирного масла, содержащая производные флавона, инозит, силикаты, сапонины, цинеол, борнеол, терпинеол, камфен и др. Содержит экстракты растений: корня петрушки, корневища пырея, травы полевого хвоща, листьев березы, травы горца птичьего и др., а также масла — мятное, шалфейное, сосновое, апельсиновое и ванилин.
Фармакологическое действие. Оказывает мочегонное, противовоспалительное, болеутоляющее и бактериостатическое (препятствующее размножению бактерий) действие, а также облегчает разрыхление и удаление мочевых конкрементов (камней).
Показания к применению. Воспаление мочевыводящих путей, почек, почечных лоханок и мочевого пузыря, разрыхление мочевых конкрементов и облегчение их выведения с мочой.
Способ применения и дозы. Чайную ложку пасты растворяют в ‘/2 стакана теплой сладкой воды. Принимают 3-4 раза в день после еды. Принимают длительно.
Противопоказания. Острые воспалительные заболевания почек, нефрозы (заболевание почек), фосфатный литиаз (фосфатные камни в почках).
Форма выпуска. Паста в тюбиках по 100 г.
Условия хранения. В прохладном месте.
ЭТАМИД (Aethamidum)
Синонимы: Этебенецид.
Фармакологическое действие. Тормозит реабсорбцию (обратное всасывание) мочевой кислоты в почечных канальцах, способствует выведению ее с мочой и уменьшению содержания в крови.
Показания к применению. Хроническая подагра, полиартриты (воспаление нескольких суставов) с нарушением пуринового обмена, мочекаменная болезнь с образованием уратов.
Способ применения и дозы. Внутрь после еды по 0,35 г 4 раза в сутки в течение 10-12 дней. После 5-7-дневного перерыва лечение продолжают в течение 7 дней. В случае необходимости по назначению врача дозу увеличивают.
Побочное действие. Возможные диспепсические и дизурические (расстройства пищеварения и мочеиспускания) явления, проходящие самостоятельно.
Форма выпуска. Таблетки по 0,35 г в упаковке по 50 штук.
Условия хранения. В сухом месте.
| Версия для печати | Данная информация не является руководством к самостоятельному лечению. Необходима консультация врача. |
Фармакотерапия подагры
Лечение подагры кажется исчерпанной темой. На протяжении последних 25 лет не было создано ни одного принципиально нового антиподагрического препарата. Тем не менее практика показывает, что не все вопросы в терапии подагры решены. Одна из важных проблем состоит в своевременной и точной диагностике заболевания.
Наиболее распространены так называемые Римские диагностические критерии подагры (1961 г.) (см. врезку). По поводу указанных диагностических критериев необходимо сделать ряд замечаний.
Они не учитывают закономерно возникающее при подагре поражение почек и, в частности, тот существенный факт, что у 40% больных обнаружение почечных камней предшествует первому суставному приступу. Верхние границы нормы урикемии, приведенные в Римских критериях, определены при использовании ручных методов (колориметрического и энзиматического уриказного). Применение наиболее распространенных теперь автоматизированных методов определения мочевой кислоты привело к перерасчету нормальных значений – они повышаются на 0,4–1,0 мг% или на 24–60 мкмоль/л (см. таблицу).
К ошибкам в диагностике подагры ведет незнание того факта, что во время острого приступа уровень мочевой кислоты у многих больных (по разным данным, у 39–42%) снижается до нормальных цифр.
Самым надежным методом диагностики считается обнаружение кристаллов уратов с помощью поляризационной микроскопии
. Но нужно принимать во внимание относительно невысокую чувствительность этого метода исследования (69%), зависимость результатов от опытности и тщательности микроскописта, а также от количества кристаллов и их размеров. Кристаллы моноурата натрия в синовиальной жидкости можно обнаружить (как правило, вне клеток) у больных с поражением суставов другой этиологии при одновременно существующей бессимптомной гиперурикемии, например, при псориатическом артрите, гиперпаратиреозе, саркоидозе, злокачественных опухолях, почечной недостаточности.
Яркий эффект колхицина, ранее считавшийся диагностическим признаком подагры, теперь в качестве такового не рассматривается, так как может наблюдаться при псевдоподагре и ряде других острых артритах.
Методы купирования острого подагрического артрита
Существует два классических подхода к купированию приступа подагры: назначение колхицина или нестероидных противовоспалительных препаратов (НПВП)
.
В настоящее время признано, что в целом эффективность этих двух методов одинакова. Различия заключаются только в скорости наступления эффекта и переносимости. Колхицин начинает действовать быстрее: между 12 и 48 ч (НПВП – между 24 и 48 ч), но несомненно чаще вызывает побочные явления.
В единственном двойном слепом, плацебо-контролируемом исследовании колхицин
оказался эффективным у 2/3 больных острой подагрой (плацебо – у 1/3 больных); лечение было более успешным в случае его начала в первые 24 ч после развития приступа. У более 80% больных перед полным устранением артрита возникали тошнота, рвота, диарея или боли в животе (M. J. Ahbern и соавт.). Стандартный метод применения колхицина при остром приступе подагры состоит в назначении 0,5 мг препарата каждый час. Лечение проводят до наступления эффекта, развития побочных проявлений или достижения максимальной дозы (обычно не более 6 мг на протяжении 12 ч; у больных с почечной недостаточностью и пожилого возраста доза должна быть меньше).
Среди НПВП предпочтение отдается наиболее эффективным в противовоспалительном отношении: раньше, как правило, назначали фенилбутазон (сейчас его почти не применяют из-за риска гематологических осложнений), в настоящее время чаще назначают диклофенак натрия
или
индометацин
(в дозах до 200 мг в сутки). Известен метод одновременного применения колхицина (в низких дозах 1–1,5 мг в день) и НПВП.
Судя по данным опросов американских и канадских врачей, преобладающее большинство из них назначают при остром подагрическом артрите НПВП (E. McDonald и С. Marino; М. Harris и соавт.). Во Франции, наоборот, среди 750 опрошенных ревматологов 63% отдают предпочтение колхицину, 32% – совместному применению этого препарата и НПВП, и только 5% – изолированному назначению НПВП (S. Rozenberg и соавт.).
Известно два альтернативных метода купирования приступа подагры: внутривенное введение колхицина и применение глюкокортикостероидов
(внутрисуставно, внутрь или парентерально) или
АКТГ
.
Первое сообщение об успешном внутривенном применении колхицина было опубликовано в 1954 г. После нескольких лет увлечения этим методом от него почти отказались в связи с возможностью развития тяжелых осложнений (в первую очередь угнетения кроветворения), в ряде случаев приводивших к смертельному исходу. Однако и сейчас к этому методу все же прибегают, например, при развитии тяжелого артрита после хирургических вмешательств, когда противопоказаны другие противовоспалительные средства.
Рекомендуется строго придерживаться следующих правил
(S. Wallace и J. Singer):
• однократная доза не должна превышать 2 мг, а суммарная – 4 мг (обычно сначала вводят 1 мг колхицина, растворенного в 20 мл изотонического раствора хлорида натрия, в течение не менее 10 мин);
• если накануне данный пациент получал колхицин внутрь, применять этот препарат внутривенно не следует; после внутривенного введения полной дозы нельзя применять колхицин ни в каком виде как минимум 7 дней;
• при наличии заболеваний почек или печени доза колхицина должна быть уменьшена (наполовину, если клиренс креатинина ниже 50 мл/мин; если же этот показатель ниже 10 мл/мин, колхицин не применяют); у пациентов пожилого возраста перед внутривенным применением колхицина желательно исследовать клиренс креатинина (если это невозможно, дозу снижают вдвое);
• следует принимать меры предосторожности для устранения опасности попадания колхицина вне вены. Начало действия внутривенно вводимого колхицина отмечается в пределах 6–12 ч.
Намного безопаснее использование глюкокортикостероидов. Помимо давно, хотя и нечасто практикуемого внутрисуставного введения этих препаратов, возможен прием их внутрь: обычно назначают преднизолон
в начальной суточной дозе 30–50 мг. Через 1–2 дня дозу быстро снижают, в среднем через 10 дней препарат отменяют. Показанием к такому методу купирования приступа подагры является невозможность применить НПВП или колхицин из-за непереносимости этих препаратов, почечной недостаточности или язвенного поражения желудочно-кишечного тракта (в последнем случае кортикостероиды вводят парентерально). По данным одного из исследований, терапия преднизолоном внутрь приводила у всех больных к улучшению в пределах 48 ч, полное исчезновение симптомов артрита в большинстве случаев отмечали в среднем через 3,8 дня и не позже 7 дней. Рецидив артрита сразу после отмены преднизолона наблюдали только в одном случае. Переносимость была хорошей, побочные явления (преходящая гипергликемия) выявлены лишь у 1 из 12 пациентов (G. Groff и соавт.).
Собственно противоподагрическая терапия
Несмотря на многолетний опыт проведения терапии подагры, не до конца ясными остаются два принципиальных момента:
когда начинать лечение при бестофусной подагре, и какой препарат лучше избрать при отсутствии гиперэкскреции уратов.
Безусловным показанием к началу противоподагрической терапии считается обнаружение тофусов
(см. рисунок). С практической точки зрения целесообразно относить к тофусам не только подкожно расположенные узелки, но и типичные для подагры деструктивные изменения, обнаруживаемые на рентгенограммах суставов, а также характерные изменения почек (уратная нефропатия и уролитиаз). Последнее особенно важно, так как именно
поражение почек определяет прогноз течения подагры
у многих больных.
Показано проведение соответствующих обследований:
рентгенография тех суставов, которые наиболее часто подвергались атакам, исследования почек и анализы мочи. Хорошо известно, что подагрическая нефропатия характеризуется малосимптомным течением. Поэтому важно обращать внимание даже на небольшие изменения в анализах мочи (микропротеинурия, микролейкоцитурия, микрогематурия, и, особенно, стойкая резкокислая реакция мочи – рН 4,5–5,5, при норме 7,4–7,5), внимательно изучать анамнез (почечные колики, боли в области почек, макрогематурия), не забывать контролировать артериальное давление и проводить ультразвуковое исследование почек в поисках конкрементов.
Примерно в 20% случаев камни у больных подагрой состоят из оксалата и фосфата кальция. Однако в большинстве случаев в камнях этого состава выявляют центральное уратное “ядро” (S. Noda и соавт.), этим объясняют снижение частоты образования кальциевых камней при лечении аллопуринолом.
По поводу времени начала терапии при бестофусной подагре имеются три различных мнения. В соответствии с первым из них специфическая терапия должна откладываться до тех пор, пока не будет исчерпано симптоматическое профилактическое лечение или не будет отмечено образование тофусов. Это мнение обосновывается тем, что тофусы и хронический артрит развиваются лишь у меньшинства больных подагрой.
Большинство специалистов ставят назначение противоподагрической терапии в зависимость от частоты атак подагры в течение года, считая “критическим” число 3–4.
Третье, реже других встречающееся мнение состоит в том, что специфическую терапию нужно начинать уже вслед за первой суставной атакой, поскольку и после стихания приступа можно обнаружить микротофусы и кристаллы уратов в синовиальной оболочке – признак хронизации воспаления. Однако убедительных доказательств развития деструкции суставов при бессимптомном течении подагры не имеется. В связи с тем, что у ряда больных второй приступ подагры может наступить лишь через много лет после первого, и учитывая серьезность решения о применении противоподагрической терапии (пожизненный характер, риск развития побочных реакций), такой подход к лечению подагры на практике не используется.
Профилактическая противовоспалительная терапия
подразумевает, чаще всего, ежедневное применение
колхицина
в небольшой суточной дозе (0,5–1,5 мг). Переносимость длительного приема колхицина в этих дозах, как правило, удовлетворительная, побочные явления (преимущественно диарея) наблюдаются лишь у 4% пациентов. Частота осложнений возрастает в случае нарушений функции почек. Именно у таких больных чаще развиваются угнетение кроветворения, проксимальная миопатия (слабость в проксимальных группах мышц и повышение креатинфосфокиназы) и периферическая нейропатия. К 1990 г. известны 16 случаев смерти от осложнений терапии колхицином в небольших дозах. Рекомендуется соблюдать осторожность и у пациентов с нарушениями функции печени, а также при одновременном применении циметидина, толбутамида и эритромицина (замедляют метаболизм колхицина).
Выбор между аллопуринолом и урикозурическими препаратами
Для решения этого вопроса прибегают к измерению суточной экскреции мочевой кислоты.
Это позволяет установить ту относительно небольшую субпопуляцию больных подагрой, у которых выведение уратов повышено (более 800 мг за сутки в случае проведения исследования без ограничений в диете или 600 мг после предварительного применения малопуриновой диеты), что считается признаком гиперпродукции мочевой кислоты. Перед этим исследованием следует убедиться в нормальной функции почек (в случае снижения клиренса креатинина уменьшение экскреции мочевой кислоты не исключает ее гиперпродукции), а также исключить возможные лекарственные влияния на выведение уратов. Считается, что у таких больных должен применяться только аллопуринол, а урикозурические препараты опасны из-за повышенного риска развития нефропатии и уролитиаза.
Аллопуринол
.
Доза аллопуринола подбирается индивидуально и может составлять от 100 до 800 мг в сутки. Рекомендуется начинать терапию с относительно небольшой дозы (100–300 мг в день), не допуская очень резкого снижения урикемии: оптимально не более 0,6–0,8 мг% в течение 1 мес терапии. Это позволяет уменьшить риск развития приступов подагры после назначения противоподагрических препаратов (Н. Yamanaka и соавт.). Подбирая дозу аллопуринола, нужно иметь в виду, что максимальный эффект достигается не позже чем через 14 дней.
Побочные явления отмечаются примерно у 5–20% пациентов, причем отмена аллопуринола требуется почти у половины из них. Наиболее часты аллергические кожные сыпи (обычно макулопапулезного характера), диспепсические явления, диарея и головная боль. Серьезные осложнения редки, они учащаются при почечной недостаточности и у пациентов, принимающих тиазидные диуретики. Наибольшую опасность представляет симптомокомплекс, считающийся отражением гиперчувствительности к аллопуринолу: сочетание дерматита, признаков повреждения печени, нарушений функций почек, лейкоцитоза, эозинофилии или угнетения кроветворения.
Поскольку у ряда больных аллопуринол является единственным эффективным препаратом в лечении подагры, в случае развития гиперчувствительности к нему может оказаться необходимым проведение “десенсибилизации”, иногда позволяющей возобновить терапию. Такая процедура целесообразна при развитии нетяжелых реакций, преимущественно рецидивирующего дерматита. Готовят водные суспензии препарата очень небольших концентраций (0,05 мг в 1 мл). Медленно (1 раз в 3 дня) и постепенно (каждый раз не более чем в 2 раза) концентрации аллопуринола повышают. Вся процедура “оральной десенсибилизации” занимает около 30 дней (Т. Gillott и соавт.).
Если нет гиперурикозурии, аллопуринол и урикозурические препараты показаны в равной степени, выбор между ними определяется в основном личными предпочтениями и опытом врача. Объективных сравнений, позволяющих в полной мере взвесить все достоинства и недостатки этих двух групп средств, почти не проводилось. Известно мнение о предпочтительности назначения урикозурических средств пациентам в возрасте не старше 60 лет, при удовлетворительной функции почек (клиренс креатинина не менее 50 мл/мин) и при отсутствии мочекаменной болезни.
Бензбромарон
. Бензбромарону уделяется наибольшее внимание по следующим причинам:
• он не только усиливает выведение уратов почками (тормозит канальцевую реабсорбцию), но также тормозит синтез пуриновых оснований и всасывание мочевой кислоты из кишечника;
• его дозу можно не уменьшать при умеренной почечной недостаточности (в отличие от аллопуринола);
• ему не присущи серьезные побочные реакции (у 3–4% пациентов развивается диарея и зудящие кожные сыпи);
• препарат удобен в применении (суточная доза, составляющая обычно 100–200 мг, принимается однократно).
Преимущества бензбромарона перед аллопуринолом были установлены в двух недавно проведенных исследованиях. В первом из них (открытое исследование в параллельно наблюдавшихся группах) эффективность бензбромарона (в дозе 100 мг в день) сравнивали с результатами применения аллопуринола (в дозе 300 мг в день) у 86 мужчин с хронической подагрой при отсутствии гиперэкскреции мочевой кислоты. С помощью бензбромарона удалось достичь более значительного снижения уровня мочевой кислоты, чем при лечении аллопуринолом: урикемия уменьшилась соответственно на 5,04 и на 2,75 мг%. Улучшение функции почек и отсутствие образования новых камней отмечено только у пациентов, получавших бензбромарон (F. Perez-Ruiz и соавт., 1998). Следует заметить, что к недостаточной эффективности аллопуринола, установленной в этом исследовании, могло привести использование неполной дозы препарата (не более 300 мг). По степени снижения урикемии бензбромарон (в суточной дозе 100–200 мг) оказался эффективнее аллопуринола (100–300 мг/день) и у больных хронической подагрой при наличии почечной недостаточности (F. Perez-Ruiz и соавт., 1999). Причем бензбромарон был эффективен у больных, получавших диуретики (в этих случаях эффект аллопуринола был явно хуже), и оказывал достаточное действие при неэффективности аллопуринола.
Другие урикозурические средства
По-прежнему в терапии подагры используют пробенецид – самое “старое” урикозурическое средство, с применения которого в 1949 г. началась “эра” специфической терапии этого заболевания.
Пробенецид
назначают в первоначальной дозе 0,25 г 2 раза в день. При недостаточном снижении уровня мочевой кислоты в крови каждые 1–2 нед дозу препарата повышают на 0,5 г (максимальная суточная доза составляет 3 г). Недостатками пробенецида считается нередко развивающаяся резистентность, а также относительно частое возникновение нежелательных явлений (примерно у 8% больных отмечается желудочная диспепсия, а у 5% – аллергические кожные сыпи). Среди редких серьезных побочных реакций описаны некроз печени, нефротический синдром и апластическая анемия. Пробенецид может удлинять действие пенициллина, цефалоспоринов, рифампицина и ряда других лекарственных средств, а также повышает концентрацию в крови напроксена и индометацина. Ацетилсалициловая кислота полностью блокирует урикозурический эффект пробенецида.
Сульфинпиразон
является аналогом метаболита фенилбутазона, что объясняет возможность развития таких побочных эффектов, как угнетение кроветворения и нарушения функции печени, и привело к постепенному урежению использования этого препарата. Начальная суточная доза сульфинпиразона составляет 100 мг, ее разделяют на 2 приема в течение дня. Через 3–4 дня, при отсутствии достаточного снижения уровня мочевой кислоты в крови, суточную дозу постепенно (каждую неделю) повышают на 100 мг (но не более 800 мг). Препарат способен тормозить агрегацию тромбоцитов, что ценно, учитывая частое наличие у больных подагрой сердечно-сосудистых заболеваний. Наиболее частым побочным эффектом является желудочная диспепсия.
В лечении подагры возможно применение комбинации аллопуринола с урикозурическими средствами
(обычно с сульфинпиразоном или бензбромароном, но не с пробенецидом). Такой метод оправдан у особо тяжелых больных, после установления торпидности к монотерапии. В этих случаях требуется тщательный подбор доз отдельных препаратов, так как урикозурические средства усиливают экскрецию аллопуринола. Возможна также и комбинация отдельных урикозурических средств. Специальных исследований, оценивающих достоинства и недостатки подобных комбинаций противоподагрических препаратов, не проводилось.
При назначении как аллопуринола, так и урикозурических средств следует помнить о двух важных обстоятельствах.
Первое. Вследствие увеличения выведения мочевой кислоты уже в первые дни применения этих препаратов повышается риск образования камней и развития уратной нефропатии. В связи с этим необходимо предварительное обследование состояния почек и мочевыводящих путей (определение уровня креатинина, его клиренса, ультразвуковое исследование почек), а также исследование pH мочи. Для исследования pH мочи можно использовать бумажные анализаторы, обычно прилагаемые к коммерческим цитратным препаратам. У пациентов со стойко низким pH мочи
(меньше 6) перед назначением антиподагрических препаратов
желательно добиться ее ощелачивания путем применения цитратов
, бикарбоната натрия или ацетозоламида (ингибитора карбоангидразы). Эти препараты применяют, регулярно проверяя pH мочи, оптимальный уровень которого составляет 6,2–6,6. В целях профилактики камнеобразования необходимо также обильное питье (диурез должен составлять не менее 2 л в сутки). Превентивные меры предпринимаются в течение всего времени подбора оптимальной дозы противоподагрического препарата (обычно не менее 1–2 мес).
Второе. После назначения противоподагрических средств на протяжении 6–12 мес повышается риск развития атак подагры. Поэтому, как правило, рекомендуется не начинать терапию при еще незакончившемся артрите
и использовать в течение нескольких месяцев с профилактической целью
колхицин
в небольших дозах (0,5–1,5 мг в день) или НПВП. Показано, что применение колхицина позволяет предупредить возникновение острых артритов примерно у 85% пациентов, которым начата антиподагрическая терапия. Вместе с тем ряд специалистов высказывают сомнение в целесообразности обязательного применения профилактической терапии, указывая на относительно небольшой риск обострения подагры и потенциальную токсичность колхицина.
Критерии эффективности противоподагрической терапии
В первые месяцы терапии основным критерием эффективности считается достижение оптимального уровня мочевой кислоты в крови
. Он составляет не более 6 мг% (у мужчин), а в идеале – 4–5 мг%. Если концентрация мочевой кислоты не падает ниже 6,8 мг%, растворение уратов во внеклеточной жидкости и тканях не происходит, и сохраняется опасность прогрессирования подагры. После 6 мес терапии ее эффективность определяется также урежением приступов подагры, рассасыванием подкожных тофусов, сохранностью функции почек и отсутствием прогрессирования уролитиаза.
Список литературы Вы можете найти на сайте https://www.rmj.ru
Литература
1. Ahbern M.J., Reid C., Gordon T.P. Does colchicine work? Results of the first controlled study in gout. Austr. N. Z. J. Med. 1987; 17: 301–4.
2. Gillott T.J., Whallett A., Zaphiropoulos G. Oral desensitization in patients with chronic tophaceous gout and allopurinol hypersensitivity. Rheumatology 1999; 38: 85–6.
3. Groff G.D., Frank W.A., Raddatz D.A. Systemic steroid therapy for acute gout: a clinical trial and review of the literature. Seminars in Arthr. Rheum. 1990; 19: 329–36.
4. Harris M.D., Siegel L.B., Alloway J.A. Gout and hyperuricemia. Am. Fam. Physician. 1999; 15: 925–34.
5. McDonald E., Marino C. Stopping progression to tophaceous gout. When and how to use urate-lowering therapy. Postgrad. Med. 1998; 104: 117–27.
6. Noda S., Hayashi K., Eto K. Oxalate crystallization in the kidney in the presence of hyperuricemia. Scanning Microsc. 1989; 3: 829–36.
7. Perez-Ruiz F., Alonso-Ruiz A., Calaabozo M. et al. Efficacy of allopurinol and benzbromarone for control of hyperuricemia: a pathogenic approach to the treatment of primary chronic gout. Ann. Rheum. Dis. 1998; 57: 545–9.
8. Perez-Ruiz F., Calaabozo M., Fernandez-Lopez J. et al. Treatment of chronic gout in patients with renal function impairment: an open, randomized, actively controlled study. J. Clin. Rheumatol. 1999; 5: 49–55.
9. Rozenberg S., Lang T., Laatar A., Koeger A.T. et al. Diversity of opinions on the management of gout in France: a survey of 750 rheumatologists. Rev. Rhum. 1996; 63: 255–61.
10. Singer J.Z., Wallace S.L. The allopurinol hypersensitivity syndrome. Unnecessary morbility and mortality. Arthr. Rheum. 1996; 29: 82–7.
11. Talbott J.H., Terplan K.L. The kidney in gout. Medicine 1960; 39: 405–68.
12. Wallace S.L., Singer J.Z. Review: systemic toxicity associated with the intravenous administration of colchicine – guidelines for use. J. Rheumatol. 1988; 15: 495–9.
13. Yamanaka H., Togashi R., Hakoda M. et al. Optimal range of serum urate concentrations ti minimize risk of gouty attacks during anti-hyperuremic treatment. Adv. Exp. Med. Biol. 1998; 431: 13–8.
14. Yu: T-F., Gutman A.B. Uric acid nephrolitiasis in gout: pridisposing factors. Ann. Intern. Med. 1967; 67: 1133–48.
15. Yu: T-F. Urolitiasis in hyperuricemia and gout. J. Urol. 1981; 126: 424–30.
| Приложения к статье |
| Римские критерии диагноза подагры: 1. Гиперурикемия (мочевая кислота в крови более 7 мг% у мужчин и более 6 мг% у женщин) 2. Наличие подагрических узелков (тофусов) 3. Обнаружение кристаллов уратов в синовиальной жидкости или тканях 4. Наличие в анамнезе острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и стихнувшего за 1-2 дня Диагноз подагры считается достоверным, если выявляются, по крайней мере, два любых признака. |
| Тофус на ушной раковине |
Метаболические эффекты антигипертензивных препаратов
Стенограмма авторской передачи профессора Гиляревского Сергея Руджеровича, состоявшейся 29 февраля 2012 года.
Драпкина О.М.: — Здравствуйте, дорогие коллеги! В эфире программа «Доказательная кардиология», и ее автор, и ведущий профессор Гиляревский, ну, и такой со-ведущий профессор Драпкина Оксана Михайловна.
Гиляревский С.Р.: — Добрый вечер, уважаемые коллеги.
Драпкина О.М.: — Здравствуйте! Мы уже много, получается, лет выходим в эфир в это время. Кратность передач немного изменена. Ну, а сегодня, Сергей Руджерович, мы, наверное, поговорим о метаболизме, вообще о метаболизме.
Гиляревский С.Р.: — Даже, может быть, и не вообще, а мы коснемся такой на первый взгляд очень банальной темы как метаболические эффекты антигипертензивных препаратов. Тема эта, уже казалось, на каждой конференции обсуждается, и каждый, кто представляет определенный класс антигипертензивных препаратов, всегда говорят, что вот класс, он самый метаболически нейтральный, и в общем, когда обсуждают проблему, то обычно все-таки оценивают или обсуждают влияние антигипертензивных препаратов на уровень глюкозы в крови, на риск развития сахарного диабета и на уровень калия в крови, на электролитные нарушения, если особенно диуретики.
Драпкина О.М.: — Это можно назвать плейотропными эффектами?
Гиляревский С.Р.: — Ну, трудно сказать…
Драпкина О.М.: — Ну, множественные…
Гиляревский С.Р.: — Ну скорее это побочные эффекты, а не плейотропные.
Драпкина О.М.: — Но если они улучшают чувствительность к инсулину.
Гиляревский С.Р.: — А, если улучшают чувствительность к инсулину, наверное, да. Мне кажется, что когда мы говорим об антигипертензиных препаратах, все-таки очень важно говорить в первую очередь об их безопасности. Действительно, трудно не согласиться, что есть некоторые плейотропные эффекты у некоторых препаратов, которые все-таки иногда заставляют удивиться и обсудить то, что мы сделали.
Хотелось бы обратиться к результатам мета-анализа, потому что когда обсуждают побочные эффекты, то очень часто прибегают именно к мета-анализу, потому что если клинические эффекты довольно хорошо выявляются в ходе выполнения крупных рандомизированных исследований, то статистическая мощность даже крупных исследований не всегда достаточна для того, чтобы выявить определенные побочные эффекты. И поэтому в этой ситуации как раз часто обращаются к мета-анализам или каким-то крупным обсервационным, популяционным исследованиям.
Хорошо известный мета-анализ, который был посвящен эффектам антигипертензивных препаратов, их влиянию на риск развития сахарного диабета. И по сравнению с диуретиками, которые, как известно, в наибольшей степени увеличивают риск развития сахарного диабета, другие препараты в меньшей степени влияли на риск развития сахарного диабета, в том числе и плацебо, и, конечно, наиболее положительный эффект, наибольший, отмечался у блокаторов рецепторов, у сартанов и ингибиторов АПФ. Причем можно даже вспомнить, что один из сартанов, валсартан, в исследовании NAVIGATOR, даже было доказано, что его применение у лиц с преддиабетом приводит к снижению риска развития сахарного диабета на 14%.
Поэтому вопросы влияния антигипертензивных препаратов на метаболические показатели волнуют, в общем-то, всех. И в связи с этим тот информационный повод для нашей сегодняшней передачи — это опубликование очень крупного исследования «случай-контроль», который был основан на анализе реальной базы данных, популяционной базы данных Соединенного Королевства, в который заносили данные о частоте развития подагры и вообще о разных диагнозах, в том числе и у больных с артериальной гипертонией, которые получали разные антигипертензивные препараты.
И в ходе выполнения этого исследования попытались ответить на вопрос, как же разные препараты влияют на риск развития подагры. То есть вот такая основная цель была этого анализа. Здесь, наверное, надо вспомнить, вообще какую роль играет мочевая кислота, как фактор риска развития сердечно-сосудистых заболеваний и, казалось бы, с институтских лет мы хорошо знаем, что подагра – это гиперурикемия, это фактор риска сердечно-сосудистых заболеваний. Однако в 1999 году были опубликованы результаты фремингемского исследования, в котором подвергалась сомнению независимость подагры, гиперурикемии, как фактор риска развития сердечно-сосудистых заболеваний. Может быть, это было связано с тем, что в это исследование включались лица, имеющие достаточно высокий риск развития осложнений сердечно-сосудистых заболеваний, и поэтому гиперурикемия, подагра уже не добавляла что-то как фактор риска, но, тем не менее, позднее были опубликованы несколько исследований, в которых, в большинстве из которых были получены данные о том, что гиперурикемия — это независимый фактор риска развития сердечно-сосудистых заболеваний, но пока все-таки точного ответа нет.
Но, как бы там ни было, если гиперурикемия – это даже и не зависимый фактор риска развития сердечно-сосудистых заболеваний, то по крайней мере, развитие подагры, уж это точно очень неприятное заболевание, которое ухудшает качество жизни больного, требует применения дополнительных лекарственных средств, ну и сопровождается часто болевыми ощущениями, гиперурикемия ухудшает функцию почек. Так что здесь действительно, если есть возможность предотвратить развитие подагры, то независимо от того, является она самостоятельным фактором риска или не является, это очень важно.
Драпкина О.М.: — Вы сейчас говорили, Сергей Руджерович, я вспоминала там 1999 год, это понятно, наше студенчество, еще раньше. Но в этом году мы отмечаем 180 лет со дня рождения Сергея Петровича Боткина, и он в своих клинических лекциях, это был 1867 год, говорил, что гипертоническая болезнь ассоциируется с образом, где много мочевой кислоты. Видимо тогда это уже определяли. Я так сейчас вспоминаю, могли ли тогда это определять, в лекциях?
Гиляревский С.Р.: — Но по крайней мере кристалл могли.
Драпкина О.М.: — Тем более, с его такими отличными пропедевтическими качествами, он смотрел ураты, тофусы. Георгий Федорович Ланг, то же самое говорил, и Мясников, то есть про подагру-то в общем…
Гиляревский С.Р.: — Так и в нашей реальной практике у больных подагрой, у них очень часто была ишемическая болезнь сердца, но вот возникает вопрос: у кого повышение уровня мочевой кислоты сопровождается большим влиянием на риск развития осложнений сердечно-сосудистых заболеваний — у мужчин или у женщин.
Драпкина О.М.: — Вот мне кажется, у мужчин.
Гиляревский С.Р.: — А вот как часто бывает, кажется по одному, а на самом деле, оказывается, что у женщин. Наверное, это связано с тем, что у мужчин риск осложнений сердечно-сосудистых заболеваний выше, поэтому, наверное, гиперурикемия, она уже растворяется в этом. И кстати, в исследовании LIFE, где напомним, лозартан сравнивается с атенололом, там как раз у женщин-то влияние уровня мочевой кислоты оказывалось больше как фактор риска развития осложнений сердечно-сосудистых заболеваний. Так что в любом случае такая проблема существует, и она была отчасти решена в ходе выполнения этого исследования. Очень крупные исследования: были включены данные почти о 25 тыс. больных с впервые установленным диагнозом подагры и о 50 тыс. подобранных по демографическим характеристикам лицах контрольной группы, которая… эти данные были получены в сетевой базе данных здравоохранения Соединенного Королевства. И, причем, в ходе выполнения этого анализа, даже для того, чтобы уточнить, не было ли каких-нибудь ошибок, потому что врачи могут устанавливать диагноз подагры, ну, просто так вот. Есть видят что-то с пальцем, там артроз, узелки Гебердена, а им кажется, что все…
Ну, я, конечно, все утрирую, но ошибки могут быть, если они не основаны на тщательном анализе, на определении мочевой кислоты там. Поэтому здесь для уточнения выполняли еще дополнительный анализ, в который включали данные только больных, которые получали лечение по поводу подагры. И, тем не менее, результаты оказались примерно такими же, на самом деле результаты отчасти сенсационные. Оказалось, что антагонисты кальция снижают риск развития подагры на 13%. Ну, и лидер здесь оказался лозартан, блокатор рецепторов ангиотензина II, диуретики, это закономерные результаты, диуретики более чем в 2 раза увеличивали риск развития подагры, бета-блокаторы на 150%, то есть в полтора раза, ингибиторы АПФ на 1,2% и блокаторы рецепторов ангиотензина II – увеличивали, да.
Драпкина О.М.: — То есть это прямо уникальное действие лозартана?
Гиляревский С.Р.: — Да, уникальное действие, и действительно имеются данные о том, что выраженность урикозурического действия лозартана может быть сходна с таковой у классического урикозурического препарата пробенецида, который хорошо известен, то есть этот эффект, он существует. И даже пытались установить причины этого, причины такого эффекта, и стало очевидным, что этот эффект не связан с блокадой рецепторов ангиотензина II, поскольку, как мы видели, в ходе выполнения этого анализа, другие блокаторы рецептора ангиотензина II не приводили к снижению, даже на их фоне отмечалось увеличение риска развития подагры и в том числе и такие известные препараты, как валсартан, который снижал риск развития диабета, телмисартан, кандесартан. Только лозартан.
Точно так же и прием ингибиторов АПФ тоже не сопровождался снижением уровня мочевой кислоты. Так вот в ходе выполнения нескольких экспериментальных исследований было показано, что применение лозартана приводит к блокаде транспортера мочевой кислоты в почках – URAT-1, и таким образом подавляется действие этого транспортера в апикальной части канальцевых клеток за счет прямого ингибирования, что характерно и для других урикозурических средств, например пробенецида и бензбромарона.
Драпкина О.М.: — Была, конечно, шпорцевая лягушка.
Гиляревский С.Р.: — Ну, вот я посмотрел в интернете, когда это увидел, действительно такая лягушка есть, о ее биологических особенностях. Почему-то она удобная модель для изучения URAT-1. Таким образом, это уникальное действие. Здесь, конечно, возникает вопрос, если… вы, кстати, не оговорили, а что понимают под гиперурикемией? Какую концентрацию мочевой кислоты?
Драпкина О.М.: — Смотря в каких единицах она измеряется.
Гиляревский С.Р.: — Считается, что примерно 600, около 647 мг на децилитр, это та концентрация мочевой кислоты, которая при температуре 37 градусов выпадает в осадок, т.е. кристаллообразование именно при таком уровне мочевой кислоты. По-моему, 6,7 мг на децилитр. Это и принято за точку отсчета.
Кстати, в одном из исследований было показано, что увеличение концентрации мочевой кислоты выше такого уровня по сравнению с уровнем менее 4,3, сопровождается статистически значимым увеличением риска развития сердечной недостаточности примерно на 50% и риска развития инсульта, но не ишемической болезни сердца почему-то. Так что вот на это надо обращать внимание.
Возникает вопрос: хорошо, а зачем надо давать гипертензивный препарат, который дополнительно и проявляет свой плейотропный эффект, снижает уровень мочевой кислоты. Не лучше ли дать больному нормальный препарат для лечения подагры: аллопуринол, о котором мы говорили, или пробенецид и снизить уровень мочевой кислоты. Но все-таки считается, что на сегодняшний день вот такая концентрация — бессимптомная гиперурикемия, даже при концентрации 6,7, — не является показанием для назначения аллопуринола, то есть, по-моему, это должен быть уровень около 900 мг на децилитр или должна быть клинически явная подагра.
Так что, скажем, для первичной профилактики при развитии подагры вот эти препараты не очень рекомендуются при умеренно повышенном уровне мочевой кислоты. В общем, как правило, в реальной практике вы видите ну 500, ну 400 с чем-то. Поэтому, конечно, здесь роль лозартана, она очень высока. Конечно, когда мы говорим о применении лозартана, то, наверное, надо вспомнить еще ряд исследований и вообще доказательную историю этого препарата. Она ведь началась очень интересно с исследования ELITE, и тогда в этом исследовании, — оно было не очень большим, — было, по-моему, менее 1 тыс. больных, и хотели посмотреть, насколько лозартан будет лучше переноситься, чем каптоприл.
Он лучше переносился у больных с сердечной недостаточностью, но неожиданно установили, что он совершенно статистически значимо снижает по сравнению с каптоприлом риск смертельных исходов, в том числе внезапной смерти, и тогда казалось, что наступил конец эпохи ингибиторов АПФ, сартаны будут решать все проблемы, связанные с влиянием на ренин-ангиотензиновую систему.
Но потом было исследование ELITE-2, более крупное исследование, исследование обладало статистической мощностью для выявления риска развития неблагоприятных исходов, в том числе и для оценки смертности, и там не получилось, и каптоприл даже имел какие-то преимущества перед лозартаном. Дальнейшая история, тоже по крайней мере, при сердечной недостаточности, было выполнено исследование HEAAL, где сравнивали дозу 150 мг и 50 мг, то есть та доза, которая была не лучше, чем каптоприл, — и доказали, что при использовании такой высокой дозы лозартана есть статистически значимые улучшения прогнозов. Поэтому, наверное, и при лечении артериальной гипертонии все-таки доза 100 мг должна применяться чаще, а при сердечной недостаточности, даже формально, все-таки надо использовать более высокие дозы, естественно с учетом уровня калия в крови. Так что для лечения артериальной гипертонии это, конечно, имеет большое значение. Так что не всегда препарат первый из какого-то класса, он теряет свою актуальность, это интересно, потому что это тоже развитие доказательной медицины.
Драпкина О.М.: — Сергей Руджерович, значит ли это, согласно тем данным, которые вы тоже показываете, уровень мочевой кислоты, ну, предположим, не превышает восьми, пусть будет так – он будет больше семи, но девяти. Гипертоник, тучный, скажем, гипертония высокого риска, с учетом влияния на уровень мочевой кислоты, наверное, такому больному будет предпочтительнее комбинация лозартана с блокатором кальциевых каналов.
Гиляревский С.Р.: — Да, конечно, мы не очень обговорили влияние антагонистов кальция, но они тоже обладают такой возможностью, так что вот эта идея назначения амлодипина с ингибитором АПФ или сартаном, она хороша. И с этой точки зрения сочетание амлодипина и лозартана, оно имеет у лиц со склонностью к гиперурикемии, наверное, аддитивное. В ходе выполнения этого исследования не оценивали, как влияет сочетанное применение антагонистов кальция и лозартана, но …
Драпкина О.М.: — Но комбинации у нас такой нет, фиксированной.
Гиляревский С.Р.: — Для лозартана, насколько я знаю, нет. Так что вот это тоже повод задуматься.
Драпкина О.М.: — Надо, наверное, обратиться, уважаемые коллеги, если есть вопросы, пишите нам в чат, мы ответим. Пользуйтесь моментом, а если вопросов нет или они поступят позже, мы также в следующих передачах ответим, да, Сергей Руджерович?
Гиляревский С.Р.: — Да.
Драпкина О.М.: — Ну, может быть, анонсировать, что будет ждать наших зрителей, наших коллег в следующей передаче?
Гиляревский С.Р.: — Да, можно анонсировать. Мы хотели обсудить проблему, которая тоже казалось бы, уже исчерпана, это роль стентирования коронарных артерий в лечении ишемической болезни сердца, но тоже есть некоторые информационные поводы для того, чтобы вернуться к обсуждению этой проблемы.
Драпкина О.М.: — Ждем вас в среду. До встречи.
Гиляревский С.Р.: — До встречи. До свидания.