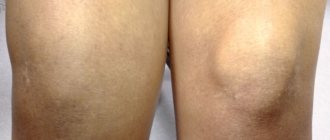
Суставы верхней конечности
Грудинно-ключичный сустав. Образован грудинным концом ключицы и вырезкой грудины. Простой седловидный сустав с суставным диском, благодаря диску двигается как шаровидный. Объем движения ограничен. Укреплен связками: межключичной, реберно-ключичной, передней и задней грудинно-ключичными.
Акромиально – ключичный. Простой сустав плоской формы, может превращаться в синхондроз, укреплен связками: клювовидно-ключичной, акромиально-ключичной. Движения сильно ограничены, в основном совершаются вокруг саггитальной оси – скольжение.
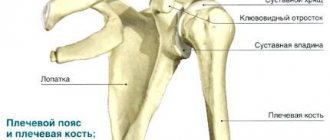
Плечевой сустав. Образован головкой плеча и суставной впадиной лопатки. Сустав шаровидный, малоконгруэнтный, по краю впадины широкая суставная губа. Укреплен клювовидно-плечевой связкой. Движения сустава обычно сочетаются с движением лопатки, что в сумме позволяет конечности описывать полусферу. Через полость сустава проходит сухожилие длинной головки двухглавой мышцы, что укрепляет сустав. В суставе плечо двигается вокруг трех осей (сгибание разгибание, приведение и отведение, пронация и супинация).
Локтевой сустав. Образован плечевой, локтевой и лучевой костями. Он включает три сустава: плечелоктевой
(блоковидный, соединяет блок плеча и блоковидную вырезку локтевой кости),
плечелучевой
(шаровидный, между головкой мыщелка плеча и суставной впадиной лучевой кости),
проксимальный лучелоктевой сустав
(цилиндрический, головка лучевой и лучевая вырезка локтевой кости). Так как между лучевой и локтевой костями натянута перепонка, саггитальная ось в плече-лучевом суставе не используется. В результате возможно сгибание – разгибание порядка 1400 – плечелоктевой+плечелучевой, пронация – супинация порядка 1400 (может быть до 1800) – плече-лучевой и луче-локтевой. Связки локтевого сустава: локтевая и лучевая – коллатеральные, кольцевая связка лучевой кости.
Дистальный лучелоктевой сустав. Цилиндрический. Также участвует в пронации – супинации предплечья, образует с проксимальным комбинированный цилиндрический сустав.
Лучезапястный сустав. Сочленение лучевой кости и 3 кости запястья: ладьевидная, полулунная, трехгранная. Диск под локтевой костью срастается с суставной поверхностью локтевой кости. Это сложный эллипсовидный двуосный сустав: сгибание и разгибание, приведение и отведение.
Среднезапястный сустав. Между двумя рядами костей запястья – сложная поверхность неправильной формы (плоский).
Связочный аппарат кисти очень сложен, главные связки – коллатеральные связки запястья – лучевая и локтевая. Поперечная связка – удерживает запястье – формирует с ладонной стороны запястный канал, через который идут нервы и сосуды.
Запястно-пястные суставы. Между костями второго ряда запястья и основаниями пястных костей. Все плоские, малоподвижные 5-100, исключение – большой палец. Седловидный сустав, имеет отдельную суставную полость и 2 оси вращения, 40-600. выдерживает нагрузку 60-100 кг, но возможны вывихи, которые часто становятся привычными.
Пястно-фаланговые суставы. Шаровидные, 3 оси вращения, но пронация и супинация осуществляется только пассивно. Укреплен коллатеральными и ладонными связками.
Межфаланговые суставы. Блоковидные, 1 ось вращения. Сгибание – разгибание – 110-1200 в проксимальном, 80-900 в дистальном. По 3 связки: медиальная, латеральная, ладонная.
Лучевая анатомия локтевого сустава
Лучевая анатомия суставов
- Рентгеноанатомия локтевого сустава
- Нормальная анатомия локтевого сустава
- МРТ-анатомия локтевого сустава
- Ультразвуковая анатомии локтевого сустава
- Лучевые критерии нормы структур локтевого сустава
Если вас интересуют УЗИ-сканеры, можем вам порекомендовать сканеры фирмы Sonoscape. На сайте sonopro.ru большой выбор УЗИ сканеров по доступным ценам. Менеджеры компании помогут с выбором и окажут полную информационную и техническую поддержку.
РЕНТГЕНОАНАТОМИЯ ЛОКТЕВОГО СУСТАВА
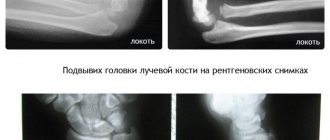
Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов. Образуют его дистальный эпифиз плечевой кости и проксимальные суставные концы обеих костей предплечья. Дистальный метафиз плечевой кости имеет два надмыщелка — относительно большой и крутой медиальный и более плоский латеральный. В средней части дорсальной и ладонной поверхности метафиза плечевой кости расположены две ямки — венечная и ямка локтевого отростка, разделенные тонкой костной перегородкой, образующей дно этих ямок.
Дистальный эпифиз плечевой кости имеет сложную форму. Латеральная часть его является головкой мыщелка плечевой кости (или так называемым латеральным мыщелком плеча), а медиальная имеет форму блока. Входящая в сустав головка лучевой кости плоская, круглая сочленяется с головкой мыщелка плечевой кости и с лучевой вырезкой проксимального конца локтевой кости. Головка лучевой кости переходит в шейку, у которой имеется хорошо выраженная, с выпуклой наружной поверхностью бугристость. Проксимальный конец локтевой кости имеет блоковидную вырезку и два отростка. Венечный отросток характеризуется небольшими размерами. Он расположен у ладонной поверхности блоковидной вырезки. Массивный локтевой отросток образует верхнедорсальную часть проксимального конца локтевой кости. К дорсальной его поверхности, играющей роль апофиза, прикрепляется сухожилие трехглавой мышцы. На лучевой стороне проксимального конца локтевой кости, непосредственно под блоковидной вырезкой, находится полуцилиндрическая лучевая вырезка, сочленяющаяся с боковой поверхностью головки лучевой кости.
Таким образом, в состав локтевого сустава входят три сочленения, имеющие общую полость сустава: плечелучевой, плечелоктевой и проксимальный лучелоктевой суставы (рис. 19.26).
Рис. 19.26. Рентгенограмма локтевого сустава взрослого.
1 — плечевая кость; 2 — головка плечевой кости (латеральный мыщелок плеча); 3 — локтевой отросток локтевой кости; 4 — медиальный надмыщелок плечевой кости; 5 — головка лучевой кости; 6 — заднее «жировое тело»; 7 — переднее «жировое тело».
После окончания формирования локтевого сустава возможна оценка всех рентгенологических показателей его анатомического строения. На переднезадней рентгенограмме к таким показателям относится, прежде всего, соотношение пространственных положений плеча и предплечья, которое характеризуется величиной угла, образующегося пересечением продольных осей названных сегментов верхней конечности. В норме угол открыт в лучевую сторону при значении его 175-162°. Контуры и структура метаэпифизов костей, образующих локтевой сустав, ровные, плавно-закругленные, с большей или меньшей степенью выпуклости. Структура дистального метафиза плечевой кости характеризуется наличием так называемых аркад — системы очень мощных дугообразных силовых линий, выпуклостью обращенной вверх, а также отображением дна венечной ямки и ямки локтевого отростка в виде овального участка пониженной оптической плотности и верхнего края второй ямки — в виде дугообразной полосы. Архитектонику структуры дистального эпифиза плечевой кости проксимальных метафизов костей предплечья образуют системы вертикально ориентированных силовых линий.
На рентгенограммах в боковой проекции пространственное положение дистального мета-эпифиза плечевой кости характеризуется величиной угла, образующегося при пересечении продольной оси диафиза и линии, соединяющей дно ямок плечевой кости с центром суставной поверхности латерального мыщелка плеча. Нормативные значения этого угла (открытого в вентральную сторону) — 35—45°. Дистальный эпифиз плечевой кости отображается на боковой рентгенограмме в виде четырех окружностей. Самая большая и наиболее вентрально расположенная соответствует латеральному мыщелку плечевой кости, самая маленькая и наиболее четко очерченная — выемке между валами блока.
Для плече-локтевого сочленения показателем нормы анатомических соотношений является равномерность ширины рентгенологической суставной щели, проецирующейся между контуром блоковидной вырезки локтевой кости и нижней частью контура окружности, соответствующей латеральному валу блока дистального эпифиза плечевой кости. Критерием нормы анатомических соотношений в плечелучевом сочленении служит расположение центра суставной ямки головки лучевой кости на уровне границы между первым и вторым квадрантами головки мыщелка плечевой кости (считая от вентрального края суставной поверхности головки). Приведенный показатель действителен только при условии выполнения рентгенограммы при положении предплечья к плечевой кости под углом, близким к 90°.
Этапы оссификации костей локтевого сустава Возраст с 3 месяцев до 1 года характеризуется следующими изменениями.
В течение первых 9—12 месяцев после рождения метаэпифизы костей, образующих локтевой сустав, в общем сохраняют степень оссифицированности, достигнутую к концу внутриутробного развития. Не считая увеличения размеров диафизов и хрящевых моделей эпифизов и апофизов, происходит только незначительное окостенение шейки лучевой кости. Хрящевое строение в этот период имеют оба надмы-щелка плечевой кости, дистальный ее эпифиз, головка и часть шейки лучевой кости, полностью венечный отросток, а также дорсальная и частично верхняя часть локтевого отростка локтевой кости.
Рис. 19.27. Рентгенограммы локтевого сустава.
а — 1 год: 1 — плечевая кость; 2 — метафиз плечевой кости; 3 — локтевая кость; 4 — лучевая кость; 5 — ядро оссификации латерального мыщелка плеча.
б — 1 год. Появляется ядро оссификации латерального мыщелка плеча: 1 — ядро латерального мыщелка плеча.
в, г — 3 года: 1 — ядро головки латерального мыщелка плечевой кости; 2 — область медиального надмыщелка; 3 — ядро головки лучевой кости.
С 1 года до 4 лет основным проявлением энхондрального костеобразования является начало окостенения дистального эпифиза плечевой кости и головки лучевой кости (рис. 19.27). В дистальном эпифизе плечевой кости в эти сроки оссифицируется только головка мыщелка и частично латеральный вал блока. Центр оссификации головки лучевой кости появляется в возрасте 3 лет и локализуется в центральном ее отделе, в возрасте 4 лет возможно начало оссификации медиального надмыщелка плечевой кости, хотя средние ее сроки — 6—7 лет. Хрящевое строение до 4 лет сохраняют оба надмыщелка плечевой кости; полностью медиальный вал блока дистального эпифиза плечевой кости и около половины объема хрящевых моделей латерального вала и головки мыщелка; преобладающая часть головки и около 1/3 длины шейки лучевой кости; венечный отросток и верхнедорсальная часть локтевого отростка локтевой кости.
Показателем соответствия локального костного возраста паспортному возрасту у детей в возрасте 1 года служит наличие центров оссификации головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, у детей 3 лет — наличие ядра окостенения головки лучевой кости.
7—11 лет. Возраст 6 лет является сроком начала окостенения медиального надмыщелка плечевой кости (рис. 19.28). В 7 лет появляются множественные центры окостенения медиального вала блока дистального эпифиза плечевой кости, локализующиеся преимущественно в латеральных двух третях его хрящевой модели. Примерно в 8 лет они сливаются между собой, и в это же время появляется первое ядро окостенения апофиза локтевого отростка локтевой кости (рис. 19.29). К 10 годам окостеневает почти весь медиальный вал блока и начинается окостенение верхней части локтевого отростка локтевой кости за счет появления одного, иногда двух отдельных центров оссификации. В течение этого возрастного периода заканчивается также окостенение головки лучевой кости и значительно увеличивается степень оссифицированности головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, окончательно оформляется архитектоника костной структуры метафизов и частично эпифизов костей, образующих локтевой сустав.
Хрящевое строение к 11 — 12 годам сохраняют: латеральный надмыщелок плечевой кости; краевые отделы медиального вала блока дистального эпифиза плечевой кости; небольшой участок дистального эпифиза плечевой кости между оссифицированными частями латерального и медиального валов блока; около 1/2 объема локтевого отростка локтевой кости и большая часть венечного отростка, метаэпифизарные и апофизарные ростковые зоны (рис. 19.30).
Рис. 19.28. Рентгенограммы локтевого сустава (6 лет). Появляется ядро медиального надмыщелка.
а: 1 — ядро (апофиз) медиального надмыщелка; 2 — ядро (эпифиз) головки лучевой кости; 3 — ядро (эпифиз) латерального мыщелка плечевой кости; 4 — метафиз дистальный плечевой кости, б: 1 — ядро (апофиз) медиального надмыщелка; 2 — ядро (эпифиз) головки лучевой кости; 3 — ядро (эпифиз) латерального мыщелка плечевой кости; 4 — локтевая кость.
Рис. 19.29. Рентгенограммы локтевого сустава (6 лет). Появляется ядро медиального надмыщелка.
а — 7 лет: 1 — ядро латерального мыщелка плечевой кости; 2 — ядро медиального надмыщелка; 3 — ядро головки лучевой кости; 4 — переднее «жировое тело»; 5 — венечный отросток локтевой кости; 6 — локтевой отросток локтевой кости.
б — 8 лет: 1 — мелкие ядра множественные эпифиза плечевой кости; 2 — появляется ядро оссификации апофиза локтевого отростка локтевой кости.
Рис. 19.30. Рентгенограмма локтевого сустава (11 лет).
1 — множественные ядра апофиза локтевого отростка локтевой кости; 2 — зона роста мыщелков плечевой кости.
При оценке соотношения пространственных положений плеча и предплечья в данной возрастной группе следует учитывать, что нормативные показатели величины угла между продольными осями этих сегментов 175°. Показателем соответствия локального костного возраста паспортному возрасту у детей 7 лет служит наличие ядер окостенения медиального вала блока дистального эпифиза плечевой кости и медиального надмыщелка; у детей 8-9 лет — полное окостенение головки лучевой кости и наличие ядра окостенения апофиза локтевого отростка локтевой кости; у детей 9 — Шлет — наличие двух (трех) ядер окостенения апофиза локтевого отростка (см. рис. 19.30).
Рис. 19.31. Рентгенограммы локтевого сустава (14 лет).
1 — слияние ядер окостенения локтевого отростка локтевой кости; 2 — венечный отросток локтевой кости; 3 — медиальный надмыщелок; 4 — латеральный надмыщелок.
12—14 лет. В течение этого возрастного периода завершается окостенение метаэпифизов костей, образующих локтевой сустав (кроме синостозирования метаэпи-физарных и апофизарных ростковых зон). Происходит слияние всех центров окостенения медиального и среднего отделов медиального вала блока эпифиза плечевой кости и появляются центры оссификации его краевых отделов, сливающихся с основной частью вала к 14, реже к 15 годам. Дорсальное и проксимальное ядра окостенения апофиза локтевого отростка локтевой кости достигают размеров его хрящевой модели. Происходит окостенение латерального надмыщелка плечевой кости и венечного отростка локтевой кости.
К 14 годам хрящевое строение сохраняют: небольшая полоска хрящевой ткани между медиальным и латеральным валами блока эпифиза плечевой кости, аналогичная хрящевая прослойка между оссифицированными дорсальной и верхней частями апофиза локтевого отростка локтевой кости и метаэпифизарные ростковые зоны (рис. 19.31).
В 15—17 лет начинается и в основном заканчивается синостозирование метаэпифизарных и апофизарных ростковых зон.
При оценке соотношений пространственных положений плеча и предплечья используются такие же нормативные показатели, как и у взрослых.
Нормальная анатомия локтевого сустава
Локтевой сустав представлен тремя сочленениями: плечелоктевым, плечелучевым и луче-локтевым. Все три сочленения сообщаются друг с другом и окружены общей капсулой. Кроме того, головка лучевой кости окружена кольцевой связкой, которая удерживает ее у локтевой кости. Венечный отросток и локтевая коллатеральная связка играют важную роль в стабилизации локтевого сустава. Двуглавая мышца плеча и плечелучевая мышца способствуют сгибанию, трехглавая и локтевая мышцы — разгибанию. Пронацию осуществляют круглый и квадратный пронаторы, супинацию — супинатор и двухглавая мышца.
Мышцы, которые оказывают действие на локтевой сустав, можно разделить на 4 группы:
- — передняя группа — двухглавая и плечевая мышцы;
- — латеральная группа — супинатор, плечелучевая мышца и разгибатели запястья;
- — медиальная группа — круглый пронатор, сгибатели запястья и длинная ладонная мышца;
- — задняя группа — трехглавая и локтевая мышцы.
Основной крупной артерией является плечевая артерия. Она располагается кпереди от плечевой мышцы и медиально по отношению к медиальной мышце и делится на лучевую и локтевую артерии сразу ниже локтевого сустава.
Крупными нервами, которые пересекают локтевую область, являются:
- — срединный нерв (п. medianus), идущий кпереди от плечевой мышцы;
- — лучевой нерв (п. radialis), расположенный в области локтевого сустава между плечевой и плечелучевой мышцами;
- — локтевой нерв (п. ulnaris), который проходит сзади от медиального надмыщелка. Борозда локтевого нерва располагается по заднемедиальной поверхности плечевой кости.
Мышцы-разгибатели и их сухожилия начинаются в области латерального надмыщелка плечевой кости, мышцы-сгибатели — у медиального надмыщелка. Это имеет особое значение в развитии тендинопатий в области прикрепления мышц, например у спортсменов, занимающихся теннисом и гольфом.
Апоневроз двуглавой мышцы играет важную роль. Он начинается медиально и несколько дистально от сухожилия двухглавои мышцы плеча и пересекает плечевую артерию и срединный нерв (проходит в косом направлении над плечевой артерией и срединным нервом). В области локтевой ямки, которая ограничена латерально плечелучевой мышцей, а медиально — круглым пронатором, сухожилие двухглавои мышцы располагается латерально, плечевая артерия располагается рядом с сухожилием, а срединный нерв лежит медиально.
Лучевая артерия в большинстве случаев является продолжением плечевой артерии, а локтевая артерия отходит от плечевой под прямым углом. Боковая подкожная вена и медиально расположенная основная вена являются подкожными венами локтевой области. Срединный нерв проходит между головкой круглого пронатора и локтевой артерией, непосредственно под локтевой головкой круглого пронатора. В разогнутом положении внутренний, наружный над-мыщелки и локтевой отросток находятся на одной горизонтальной линии, в согнутом положении они расположены таким образом, что являются вершинами равнобедренного треугольника.
Рис. 19.32. КТ локтевого сустава в аксиальной плоскости.
а: 1 — головка лучевой кости; 2 — локтевая кость; 3 — m. brachioradialis; 4 — т. pronator teres.
б: 1 — латеральный надмыщелок плечевой кости; 2 — медиальный надмыщелок плечевой кости; 3 — m. brachialis; 4 — сухожилие т. triceps; 5 — жировая клетчатка (переднее «жировое тело»).
Плечелоктевой сустав — это блоковидный (винтообразный) сустав, у которого имеется блоковидная вырезка с гладким гребнем, в которой скользит блок плечевой кости. В разогнутом положении локтевой сустав образует cubitus valgus. Суставная поверхность головки лучевой кости и головчатого возвышения частично конгруэнтны. Кольцевая связка охватывает суставную окружность головки лучевой кости и прикрепляется к переднему и заднему краям лучевой вырезки локтевой кости. Ее ширина около 10 мм.
Суставные поверхности покрыты гиалиновым хрящом. Суставная капсула в передних и задних отделах тонкая. Спереди она укреплена волокнами от плечевой мышцы и сзади — волокнами локтевой мышцы. Латерально капсула укреплена коллатеральной связкой, которая удерживает сустав.
Внутренняя суставная капсула образует синовиальные складки над экстрасиновиальным жиром в локтевой, лучевой и венечной ямках (рис. 19.32). Менископодобная плотная складка проецируется постоянно на плечелучевой сустав. Сумка встречается в области локтевого отростка обоих надмыщелков плечевой кости и головки лучевой кости. Дополнительная сумка может наблюдаться под мышцей — коротким лучевым разгибателем запястья, так же как и под локтевой мышцей.
МРТ-анатомия локтевого сустава
Исследования локтевого сустава производят в корональной, сагиттальной и аксиальной плоскостях. Так как локтевой сустав блоковидный, оптимальным положением для исследования аксиальной и корональной (рис. 19.33, 19.34) плоскостей является разгибание. В сагиттальной плоскости (рис. 19.35) анатомические структуры также хорошо идентифицируются и при согнутом локтевом суставе. Рекомендуемые плоскости указаны в табл. 19.5.
Рис. 19.33. МРТ локтевого сустава. Аксиальная плоскость.
а: 4 — m. brachialis; 8 — медиальный надмыщелок; 10 — локтевой отросток локтевой кости; 17 — m. brachioradialis; 19 — т. anconeus; 20 — nervusulnaris; 21 — сухожилие т. biceps brachii; 22 — т. pronator teres.
б: 1 — головка лучевой кости; 2 — локтевая кость; 3 — п. medianus; 4 — arteria, vena, п. radialis; 17 — m. brachioradialis; 21 — сухожилие m. biceps brachii; 22 — m. pronator teres.
Рис. 19.34. MPT локтевого сустава. Корональная плоскость.
1 — головка лучевой кости; 2 — латеральный мыщелок плечевой кости; 3 — блок (медиальный мыщелок) плечевой кости; 4 — m. brachialis; 5 — сухожилие т. extensorisdigitorum; 6 — венечный отросток локтевой кости; 7 — ligamentum collateral ulnare; 8 — медиальный надмыщелок плечевой кости.
Суставная капсула. Обычно не видна, кроме тех случаев, когда в ней имеется выпот или она утолщена. В норме сложно отделить капсулу от плечевой мышцы спереди и от сухожилия трехглавой мышцы сзади. Жировые прослойки между синовиальными линиями и фиброзные слои капсулы видны сзади в локтевой ямке и спереди в венечной ямке плечевой кости. На сагиттальных срезах ямки формируют изображение, напоминающее фигуру «талии».
Сумки локтевого сустава. Бурсы локтевого сустава разделяются на поверхностные и глубокие. Знание их расположения очень важно, так как необходимо дифференцировать их от кист и других патологических состояний. Поверхностными сумками являются: медиальная надмыщелковая, латеральная надмыщелковая, сумка локтевого отростка (рис. 19.36) Сумка локтевого отростка потенциально имеет три типичные локализации: подкожную, внутрисухожильную и подсухожильную. Подсухожильная сумка лучше видна на поперечных и сагиттальных срезах и может быть принята за жидкость при суставном выпоте, но если жидкость не видна кпереди от сустава, то, скорее, речь идет о бурсите. Поражение подкожной сумки в области внутреннего и наружного надмыщелка необходимо дифференцировать от изменений связочного аппарата. В норме эти сумки не видны, их можно увидеть при наличии воспалительного процесса, и они отчетливо определяются на Т2-ВИ.
Артерии трудно дифференцировать от вен, располагающихся рядом.
Нервы. Визуализация нерва зависит от количества периартикулярной жировой клетчатки. Срединный и лучевой нервы лучше визуализируются на проксимальных, поперечных срезах. Локтевой нерв лучше виден на поперечных срезах, сразу дорсальнее внутреннего надмыщелка.
Рис. 19.35. МРТ локтевого сустава. Сагиттальная плоскость.
а: 4 — m. brachialis; 9 — блок плечевой кости; 10 — локтевой отросток локтевой кости; 11 — сухожилие m. brachialis; 12 — т. biceps brachii; 13 — т. triceps brachii; 14 —диафиз плечевой кости; 15 — диафиз локтевой кости; 16 — заднее «жировое тело»; 17 — переднее «жировое тело»,
б — локтевой сустав, сагиттальная плоскость (с подавлением сигнала от жира): 11 — сухожилие m. brachialis; 16 — заднее «жировое тело» (сигнал от жира подавлен); 18 — переднее «жировое тело»; 19 — венечный отросток локтевой кости; 20 — локтевой отросток локтевой кости,
в — локтевой сустав, сагиттальная плоскость (через латеральный мыщелок): 1 — головка лучевой кости; 2 — латеральный мыщелок плечевой кости; 4 — m. brachialis; 12 — т. biceps brachii; 13 — т. triceps brachii; 14 — диафиз плечевой кости; 16 — m. extensor digitorum; 17 — т. brachio-radialis; 18 — т. extensor carpi ulnaris; 19 — т. anconeus.
г — MPT локтевого сустава, сагиттальная плоскость: 1 — головка лучевой кости; 2 — латеральный мыщелок плечевой кости; 16 — m. extensor digitorum; 17 — т. brachioradialis; 18 — т. extensor carpi ulnaris; 19 — т. anconeus.
Таблица 19.5. Рекомендуемые плоскости для МРТ-исследования анатомических структур локтевого сустава
| Тип структуры | Анатомические структуры | Рекомендуемые срезы |
| Костные структуры | Плечевая, лучевая и локтевая кости | Сагиттальный/корональный |
| Суставы | Плечелоктевой сустав Лучелоктевой сустав Внутренние суставные структуры и суставные поверхности Гиалиновый хрящ Суставная капсула | Сагиттальный/корональный Аксиальный (косой)/корональный Сагиттальный/корональный Сагиттальный/корональный Сагиттальный/корональный |
| Кость | Блок плечевой кости Головка лучевой кости Локтевая борозда плечевого блока Локтевая борозда лучевой кости Венечный отросток локтевой кости Локтевой отросток и локтевая ямка с жировой прослойкой | Сагиттальный/корональный Корональный/аксиальный Сагиттальный Аксиальный Сагиттальный Сагиттальный |
| Связки | Локтевая коллатеральная связка Лучевая коллатеральная связка Кольцевидная связка лучевой кости | Коронал ьн ы й/аксиал ьн ы й Корональный/аксиальный Аксиальный |
| Сумки | Подсухожильная сумка локтевого отростка Надмыщелковая сумка | Сагиттальный/аксиальный Аксиальный/сагиттальный |
| Мышцы и сухожилия | Прикрепление двуглавой и трехглавой мышц Прикрепление локтевой мышцы Все четыре группы мышц локтевой области | Сагиттальный/аксиальный Сагиттальный Аксиальный |
| Сосуды и нервы | Артерии/вены Срединный нерв Лучевой нерв Локтевой нерв | Аксиальный Аксиальный Аксиальный Аксиальный |
Ультразвуковая анатомия локтевого сустава
К структурам, подлежащим ультразвуковой оценке, в локтевом суставе относятся: полость сустава, суставная капсула, суставной хрящ, сухожилия мышц, медиальный и латеральный над-мыщелки, локтевой нерв. УЗИ локтевого сустава проводят из четырех стандартных доступов: переднего, медиального, латерального и заднего.
Исследование проводят продольным и реже поперечным сканированием вдоль костных ориентиров сустава: медиального и латерального надмыщелков плечевой кости. По переднемеди-альной поверхности костным ориентиром служат бугристость лучевой кости и венечный отросток локтевой кости. При сканировании переднемедиальным доступом оценивают дисталь-ный отдел сухожилия двуглавой мышцы плеча, сухожилия плечевой мышцы, а также сосуды венечной ямки, капсулу сустава. Переднелатеральный доступ позволяет оценить состояние латерального мыщелка плеча и головки лучевой кости. Кольцевидную связку достоверно визуализировать не удается вследствие косого направления ее волокон.
Рис. 19.36. Синовиальные сумки локтевого сустава.
1 — сумка локтевого отростка; 2 — внутрисухожильная сумка; 3 — надсухожильная сумка; 4 — сухожилие m. triceps.
При сканировании из заднего доступа костным ориентиром служит локтевой отросток. Оценивают локтевой отросток, сухожилие трехглавой мышцы, сумку локтевого отростка, локтевую ямку и локтевой нерв, который можно определить поперечным сканированием в углублении между медиальным надмыщелком по задней поверхности и локтевым отростком. К проксимальной части локтевого отростка прикрепляется сухожилие трехглавой мышцы, образующее сумку (bursa olecrani) в месте прикрепления (рис. 19.36).
Методика проведения УЗИ у детей и подростков не отличается от таковой у взрослых, однако следует помнить о множественных центрах оссификации эпифизов и апофизов костей, образующих локтевой сустав (рис. 19.37—19.41). При УЗИ толщина гиалинового хряща и хряща эпифизов суммируется, образуя более толстый гипоэхогенный слой, чем у взрослых, что характерно для всех неполностью оссифицированных эпифизов во всех суставах.
Рис. 19.37. УЗИ локтевого сустава (7 лет).
а — коронально через латеральный мыщелок плечевой кости:
I — ядро головки латерального мыщелка плечевой кости; 2 — метадиафиз плечевой кости; 3 — ядро головки лучевой кости; 4 — проксимальный метафиз лучевой кости; 5 — сухожилие m. extensor digitorum и лучевая коллатеральная связка; 6 — m. extensor carpi radialis. б — переднелатеральный доступ через латеральный мыщелок:
1 — ядро головки латерального мыщелка плеча; 2 — область зоны роста плечевой кости; 3 — ядро головки лучевой кости; 4 — проксимальный метафиз лучевой кости; 5 — метафиз плечевой кости; 6 — капсула сустава; 7 — лучевая коллатеральная связка и волокна сухожилия m. extensor digitorum.
Рис. 19.38. УЗИ локтевого сустава (11-12 лет), медиальный доступ коронально.
1 — ядро медиального надмыщелка; 2 — метафиз плечевой кости; 3 — мелкие ядра оссификации блока; 4 — локтевая кость; 5 — сухожилие.
Сумка локтевого отростка располагается в месте прикрепления сухожилия трехглавой
мышцы и состоит из трех отделов: подкожного, межсухожильного и подсухожильного. Сумка сухожилия двуглавой мышцы расположена позади сухожилия, в месте его прикрепления к бугристости лучевой кости. Надмыщелковые медиальная и латеральная сумки залегают под сухожилиями над соответствующими надмыщелками.
Лучевые критерии нормы структур локтевого сустава
- — угол локтевого сустава при разгибании составляет около 162° (открыт в лучевую сторону) (у детей 175°);
- — общая толщина кортикального слоя плечевой кости (в средней трети) равна 5—10 мм;
- — ширина суставной щели локтевого сустава в задней и боковой проекции равна 3 мм;
- – наличие на уровне дистального метаэпифиза плечевой кости участка жировой клетчатки, расположенного по передней поверхности, свидетельствует об отсутствии выпота в полости локтевого сустава.
Рис. 19.39. УЗИ локтевого сустава (11—12 лет), латеральный доступ коронально.
1 — ядро апофиза латерального надмыщелка; 2 — латеральный мыщелок плеча; 3 — головка лучевой кости; 4 — лучевая коллатеральная связка; 5 — зона роста между апофизом и латеральным надмыщел-ком.
Рис. 19.40. УЗИ локтевого сустава (7 лет), задний доступ сканирования.
1 — плечевая кость, задняя поверхность; 2 — ядро мыщелка плечевой кости; 3 — капсула сустава и локтевая ямка; 4 — эпифиз (головка) лучевой кости; 5 — метадиафиз лучевой кости (задняя поверхность).
Рис. 19.41. УЗИ локтевого сустава (5 лет), медиальный доступ.
1 — область эпифизарного хряща (неоссифицированные ядра блока); 2 — локтевая кость; 3 — зона роста мыщелка плечевой кости; 4 — метадиафиз плечевой кости.
Поможет ли физиотерапия
Физиотерапевтические методы хороши на первой и второй стадиях артроза. Они снижают выраженность боли, укрепляют околосуставные мышцы и увеличивают подвижность. В зависимости от клинической картины и места локализации остеоартроза пациенту могут назначить курс из таких процедур:
- электрофорез с индивидуально подобранными медпрепаратами;
- парафинотерапия (стимулирует кровообращение в суставе);
- лазеротерапия (разрушает остеофиты и препятствует образованию новых);
- грязевые компрессы (устраняют в тканях атрофические изменения);
- акупунктура (снижает боль и восстанавливает тонус мышц);
- массаж и лечебная гимнастика.
Большинство физиотерапевтических методов разрешены только в период ремиссии
При болях в плече подойдет такой несложный комплекс упражнений, которые улучшат подвижность сустава: